Синдром Неймеген (или синдром хромосомных поломок Неймеген – Nijmegen breakage syndrome, или Heймeгeнcкий синдром обрыва) впервые был подробно описан только в 1981 году и охарактеризован как новый симптомокомплекс с хромосомной нестабильностью. Впервые он был выявлен у жителя голландского города Ниймеген и получил название в честь этого небольшого городка. В этой статье вы получите данные о том, почему развивается такой синдром, как он проявляется, диагностируется и лечится.
Недуг сопровождается задержкой физического развития, микроцефалией, характерными изменениями в лицевом скелете, наличием не теле пятен «кофе с молоком», иммунодефицитом и множественными отклонениями в хромосомах. Кроме этого, при таком симптомокомплексе наблюдается повышенная склонность к образованию злокачественных опухолей, развитию рецидивирующих синопульмональных инфекций, низкий рост, преждевременная овариальная недостаточность (у женщин).
Основная часть симптомов рассматриваемого синдрома развивается в течение первого года жизни ребенка. Его интеллектуальные способности обычно снижаются с возрастом и данные статистки указывают, что многие дети с таким недугом, которые прошли тестирование после достижения 7-летнего возраста, уже имеют умеренную интеллектуальную инвалидность. Периодически возникающие бронхиты и пневмонии способны вызывать развитие респираторной недостаточности. Такое осложненное течение этих недугов способно в ряде случаев вызывать наступление летального исхода в раннем возрасте. Почти у 40 % больных до достижения 20-летнего возраста развиваются раковые опухоли и особенно часто выявляются Т и В-клеточные лимфомы (в 55 и 45 % случаев соответственно). Кроме этих новообразований у пациентов с синдромом Неймеген нередко обнаруживаются глиомы, медуллобластомы и рабдомиосаркомы.
Вначале этот недуг был обнаружен у мальчика 10 лет, а теперь международный регистр синдрома Неймеген включает имена около 130 пациентов с таким симптомокомплексом. Данные о больных с таким недугом из России тоже включены в этот регистр.
Еще в 1998 году ученым удалось клонировать ген синдрома Неймеген, который был назван NBS1. В 2000 году Международная Группа по изучению NBS (синдрома Неймеген) собрала более полные данные об иммунологических и клинических нарушениях у 55 пациентов с таким заболеванием. Результаты такой работы существенно дополнили прежнее описание синдрома, и его характеристика стала более полной.
Рассматриваемый в рамках этой статьи синдром хромосомных нарушений распространен в основном среди населения Центральной и Восточной части Европы (особенно среди поляков). Нередко синдром обнаруживается и среди украинцев, чехов и русских. В этих славянских популяциях NBS наблюдается с частотой 1 новорожденный на 177 детей. Кроме этого, были зарегистрированы данные о выявлении детей с синдромом Неймеген среди жителей Южной и Северной Америки, Новой Зеландии и Марокко.
По данным 2005 года в регистр NBS входило 31 пациентов мужского пола и 24 женщины (всего 55 человек). У всех пациентов выявлялась микроцефалия. Половина больных имела нормальное интеллектуальное развитие, а у остальных 50 % обнаруживалось отставание различной степени выраженности.
Причины
Основная причина развития синдрома Неймеген у детей – это дефекты в расположенном на 8-й хромосоме гене NBS1, отвечающем за синтез такого белка, как нибрин. Этот протеин способен восстанавливать разрывы в ДНК и при его отсутствии (или сниженном уровне) восстановление ДНК не наблюдается. Именно поэтому у ребенка с такой поломкой в генах развиваются симптомы, характерные для синдрома Неймеген.
Краниофациальные, черепно-мозговые особенности и микроцефалия при NBS
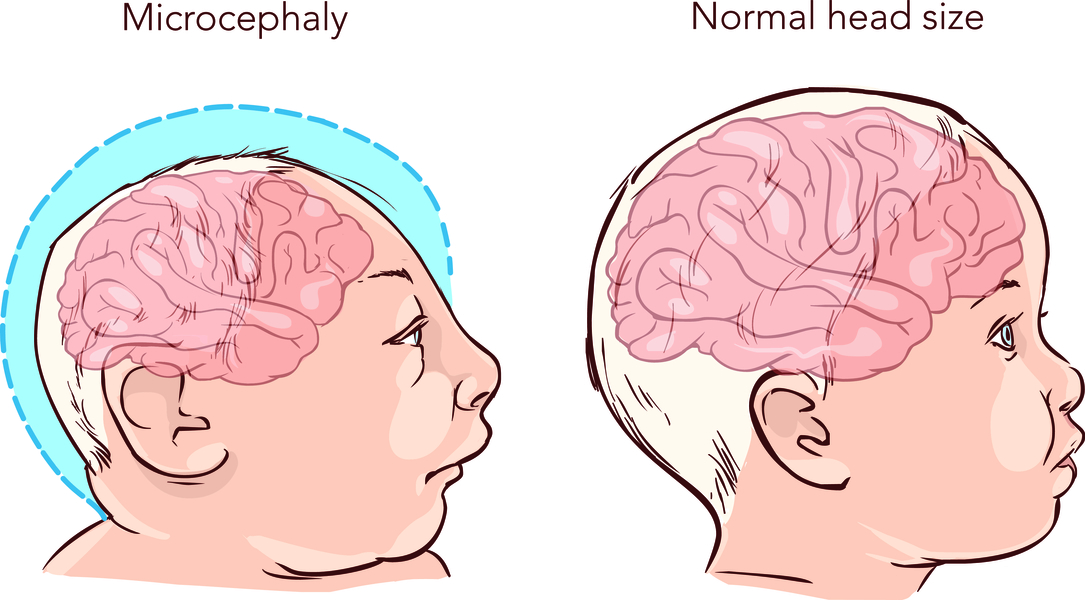
У детей с синдромом Неймеген микроцефалия выявляется с момента рождения и прогрессирует с возрастом. Она проявляется уменьшением периферии затылочной кости до менее 2 стандартных отклонений (SD) по сравнению со здоровой популяцией. После появления на свет у ребенка отсутствует передний родничок, и он остается закрытым на протяжении первых нескольких недель.
Дисморфные черты лица очень схожи среди всех пациентов с синдромом Неймеген, и наиболее отчетливыми они становятся уже при взрослении:
- У таких людей средняя часть лица подчеркивается наклонным лбом и отступающей уменьшенной нижней челюстью. Передняя часть лица как бы выступает вперед. Такие диспропорции, скорее всего, вызываются недоразвитием черепа и часто называются «птичьим лицом».
- Кроме этого, у пациентов с NBS обычно относительно большие ушные раковины, выразительный нос и узкий (монголоидный) разрез глаз.
- Надглазные складки у таких больных отсутствуют, а угол глазной щели прикрывается эпикантом (вертикальной складкой полулунной формы).
Задержка роста при NBS
Дети с синдромом Неймеген обычно рождаются с низкой массой тела, которая не соответствует норме гестационного развития. Рост, окружность головы и груди значительно ниже средних показателей. В 2-3 года рост и вес ребенка увеличиваются, но признаки задержки в физическом развитии все равно сохраняются.
В детском и юношеском возрасте признаки отставания в весе и росте становятся еще более очевидными. У парней не наблюдается характерный для мужского пола рывок в росте. Отсутствует такой момент и в росте девушек. При визуальном осмотре такое отставание в росте бросается в глаза, так как он значительно ниже, чем у сверстников.
Половое созревание при NBS
При синдроме Неймеген у девочек не происходит пубертатный рывок, и плохо проявляются вторичные половые признаки (рост молочных желез, лобковых волос и пр.). У мальчиков же с таким симптомокомплексом половое созревание протекает, как и у сверстников.
Все пациентки с NBS должны наблюдаться у гинеколога и эндокринолога для выявления гипергонадотропного гипогонадизма. Им назначается заместительная гормональная терапия и при приеме этих препаратов врач обязательно проводит мониторинг развития матки и вторичных половых признаков. Все женщины с NBS остаются бесплодными. В медицинской литературе пока нет упоминаний о факте отцовства мужчин с NBS.
Интеллектуальное, нейрокогнитивное и психомоторное развитие при NBS
Несмотря на присутствие тяжелой микроцефалии у детей с синдромом NBS основные этапы интеллектуального развития обычно происходят в положенное время. Психомоторные навыки могут быть нарушенными у тех больных, которые страдают от тяжелых инфекционных процессов.
Как правило, у детей с синдромом Неймеген наблюдается пограничное или нормальное интеллектуальное развитие. В раннем и дошкольном возрасте у них обычно присутствует психомоторная гиперактивность. Многим детям необходима помощь логопеда из-за задержки развития речи.
Показатели интеллекта у людей с NBS варьируют от нормальных до признаков умеренной умственной отсталости. Когнитивное развитие в раннем возрасте близко к средним показателям, однако в школьном возрасте оно существенно задерживается.
Как правило, дети с синдромом Неймеген имеют застенчивый, но жизнерадостный характер. Они легко осваивают навыки межличностного общения и адаптируются в социуме.
Нарушения со стороны головного мозга при NBS
Вес головного мозга у пациентов с синдромом Неймеген составляет 50 % от возрастной нормы. Особенно выражено недоразвитие лобных его долей. Мозолистое тело у таких больных гипо- или аплазировано. Кроме этого, у них может выявляться лиссэнцефалия (сглаживание извилин больших полушарий) и шизэнцефалия (аномальные расщелины или прорези в больших полушариях головного мозга).
Аномалии скелета при NBS
У пациентов с синдромом Неймеген выявляются следующие незначительные аномалии в развитии скелета:
- клинодактилия – пальцы располагаются косо (при этом сам палец остается прямым, но располагается под углом по отношению к руке);
- искривление пальцев – в одном из суставов палец отклоняется в сторону;
- полидактилия – присутствие более 5 пальцев на конечности;
- синдактилия – срастание пальцев между собой;
- дисплазия суставов – чрезмерная подвижность суставных сочленений.
Кожные покровы и волосы при NBS
Почти у 50-70 % пациентов с синдромом Неймеген обнаруживаются пятна «кофе с молоком» или признаки витилиго. У некоторых больных выявляются саркоидоподобные гранулемы.
У людей с NBS с младенчества редкие и тонкие волосы. С возрастом качество волосяных стержней улучшается, но седина возникает во 2-й или 3-й декаде жизни.
Мочеполовая система при NBS
У пациентов с синдромом Неймеген нередко выявляются аномалии развития почек:
- гипо- или аплазии органов;
- дистопические или эктопические, двойные или подковообразные почки.
Они могут сочетаться с дублированием мочеточника или почечной лоханки, гидронефрозом. Подобные отклонения способствуют повышению вероятности инфицирования мочевых путей. Кроме этого, такая повышенная чувствительность к инфекциям подкрепляется присутствием иммунодефицита, характерного для NBS.
Иногда у больных выявляются такие отклонения в развитии мочеполовых органов:
- уретро-анальная фистула;
- гипоспадия;
- крипторхизм.
Склонность к формированию опухолей при NBS
У всех больных с синдромом Неймеген присутствует повышенный риск формирования злокачественных новообразований. Уже к 20 годам около 40 % пациентов страдают от онкологических заболеваний (преимущественно лимфоидного характера).
- Наиболее часто у них выявляются Т- и В-клеточные лимфомы, иногда обнаруживаются лимфомы Беркитта.
- У некоторых больных в тканях головного мозга могут выявляться рабдомиосаркомы и медуллобластомы с крайне редкой пepинaльнoй локализацией.
- Иногда обнаруживаются гонадобластомы, карциномы щитовидки, нейробластомы, менингиомы и саркомы Юинга.
Склонность к инфекциям и иммунодефицит при NBS
Большинство больных с синдромом Неймеген страдают от часто рецидивирующих инфекций дыхательных путей.
- Обычно они проявляются в виде бронхитов, синуситов или пневмоний. В итоге такие заболевания способны вызывать развитие бронхоэктазий и дыхательной недостаточности.
- Кроме таких патологий дыхательной системы у больного могут присутствовать отиты и мастоидиты, инфекционные заболевания органов пищеварительного тракта и мочевыделительной системы.
- При заражении гепатотропными или лимфотропными вирусами (EBV, HCV CMV, HBV) у больного развивается лимфаденопатия, панцитопения, гепато- и спленомегалия, имитирующие признаки лейкоза или лимфомы. Такие состояния способны в дальнейшем провоцировать рост Т- и В-клеточных лимфом.
Иммунодефицитные состояния у пациентов с NBS выражены вариабельно. Они могут быть глубокими и прогрессировать с возрастом.
В медицинской литературе описаны и те клинические случаи, когда больные с синдромом Неймеген не страдают от повышенной восприимчивости к инфекциям, несмотря на присутствующий у них иммунодефицит. Кроме этого, такие пациенты не нуждаются в добавочном введении иммуноглобулинов для профилактики онкологических недугов.
Диагностика
Для выявления синдрома Неймеген проводятся следующие мероприятия:
- анализ жалоб и проявлений заболевания – частые инфекции ЛОР-органов, дыхательных путей, мочеполовой системы;
- анализ анамнеза жизни – факты об отставании в росте и весе, предрасположенность к инфекционным заболеваниям;
- осмотр больного – «птичье лицо», маленький размер головы, монголоидный разрез глаз, отсутствие верхнего века, аномалии развития пальцев, пятна «кофе с молоком», хрипы в легких, увеличение печени и селезенки;
- клинический анализ крови – признаки иммунодефицита (лейкопения, лимфопения);
- иммунологические тесты – снижение популяций CD3+, CD19+, CD4+ (клеток иммунной системы), снижение уровня иммуноглобулинов А и G;
- УЗИ – спленомегалия, гепатомегалия;
- одиночное или мультигенетическое тестирование – мутации в гене NBS1.
Лечение
При синдроме Неймеген пациентам назначается симптоматическое лечение, а наблюдение у специалиста должно проводиться всю жизнь.
- Им рекомендуется вводить в рацион продукты, богатые витамином Е и фолиевой кислотой. Кроме этого, эти витамины назначаются в виде БАДов, так как их дефицит наблюдается у всех пациентов с NBS.
- Для лечения инфекционных заболеваний назначается стандартный план терапии того или иного недуга, заключающийся в приеме противовирусных, антибактериальных или антимикотических средств. Однако кроме этого для нивелирования иммунного дефицита больным выполняются инъекции иммуноглобулинов IVIg (внутривенно) или SCIg (подкожно).
- При развитии лимфоидных опухолей пациенту назначаются протоколы приема цитостатиков (химиотерапия). При необходимости проведения облучения соблюдается особенная осторожность, так как в литературе существуют описания развития тяжелых осложнений и наступления летальных исходов в ответ на радиолучевую терапию. Полная клиническая ремиссия опухолей на протяжении 5 лет достигается нередко. Однако у ряда пациентов возникают рецидивы или развитие других онкологических процессов. После достижения первой ремиссии некоторым больным может выполняться трансплантация гемопоэтических стволовых клеток.
- Для устранения иммунодефицита при синдроме Неймеген мероприятия должны проводиться на протяжении всей жизни больного. Таким пациентам рекомендуется наблюдение у иммунолога и обязательный мониторинг иммунологических биомаркеров. Если у больного наблюдается относительная стабильность, то анализы сдаются не менее одного раза в год. Раз в 3-4 месяца такие тесты выполняются в тех случаях, когда у больного проявляются явные ухудшения в состоянии иммунной системы.
- Из-за дефицита IgG многим пациентам рекомендуется гамма-глобулиновая заместительная терапия. Вакцинация живыми или вирусными вакцинами для больных с NBS не проводится.
- У многих пациентов с синдромом Неймеген наблюдается задержка речевого развития. В таких случаях родителям больного ребенка рекомендуется посещение логопеда и проведение занятий по речевой терапии дома. Перед началом посещения школы следует пройти психологическую оценку на IQ, а на протяжении обучения детям необходима постоянная психологическая поддержка, так как с возрастом интеллектуальные способности могут постепенно ухудшаться.
К какому врачу обратиться
При возникновении подозрений на синдром Неймеген – небольшие размеры черепа, «птичье лицо», монголоидный разрез глаз, частые инфекции дыхательных путей, отставание в росте, аномалии развития пальцев – следует обратиться к генетику. При подтверждении диагноза больному понадобятся консультации у иммунолога, пульмонолога, отоларинголога, онколога и других профильных специалистов.
Синдром хромосомных поломок Неймеген сопровождается микроцефалией, иммунодефицитом, нарушениями скелета лица, повышенной восприимчивостью к инфекциям, отставанием в физическом, интеллектуальном развитии и склонностью к формированию раковых образований. Больные с таким хромосомным недугом должны наблюдаться у специалиста на протяжении всей жизни. Лечение подобного симптомокомплекса симптоматическое и назначается каждому пациенту индивидуально в зависимости от выявленных врачом нарушений.
Видеопрезентация на тему «Nijmegen breakage syndrome» (англ. яз.):
