Синдром Гудпасчера – это заболевание из группы системных васкулитов, характеризующееся преимущественным поражением капилляров почек и легких с развитием гломерулонефрита и геморрагического пневмонита. К счастью, это очень редкая патология – частота заболеваемости ею составляет 1:1000000. Болеют преимущественно молодые мужчины – пик заболеваемости приходится на возраст от 15 до 30 лет, реже синдром впервые возникает у лиц зрелого возраста – в 50-60 лет.
Впервые описан синдром Гудпасчера патофизиологом из Америки E. Goodpasture почти столетие назад – в 1919 году. В литературе можно встретить ряд синонимов данной патологии, а именно: идиопатический гемосидероз легких с нефритом, геморрагическая пневмония с нефритом, легочные кровотечения с гломерулонефритом, геморрагический легочно-почечный синдром и некоторые другие.
О том, почему возникает синдром Гудпасчера, о клинических проявлениях, принципах диагностики и лечения этой патологии вы узнаете из нашей статьи.
Причины возникновения
Этиология синдрома Гудпасчера на сегодняшний день все еще не изучена.
- Предполагается, что имеет место наследственная предрасположенность, поскольку у многих больных обнаруживаются антигены гистосовместимости HLA DR2, а также известны семейные случаи патологии.
- Вероятно, существует связь развития болезни с пандемиями гриппа А2 – именно в такие периоды она регистрируется наиболее часто.
- Некоторые бактериальные инфекции, переохлаждение, курение, непереносимость отдельных лекарственных препаратов (в частности, D-пеницилламина), контакты с производственными вредностями (органическими растворителями, бензином, лаками) также, скорее всего, играют роль в возникновении данной патологии.
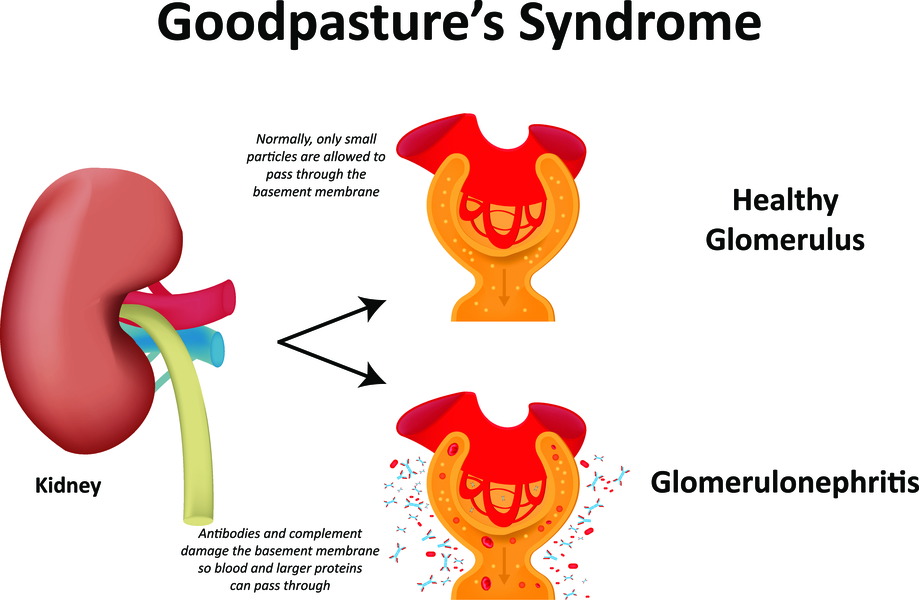
Под воздействием провоцирующих факторов нарушается работа иммунной системы – организм человека начинает вырабатывать антитела к собственным тканям – базальным мембранам почек и легких. Эти антитела связываются с антигенами, образуя иммунные комплексы, которые циркулируют в крови либо фиксируются в тканях вдоль базальных мембран, индуцируя иммуно-воспалительные процессы в клубочках почек и в альвеолах. Это приводит к повреждению капилляров и, как следствие, к появлению крови в моче и разной степени тяжести легочным кровотечениям.
Клинические проявления и принципы диагностики
Как правило, начало заболевания острое:
- повышается температура тела;
- появляется одышка;
- развивается кровохарканье (выделяется мокрота, окрашенная в красный цвет) или профузное легочное кровотечение.
К этим симптомам могут добавиться:
- кашель;
- боли в грудной клетке;
- снижение массы тела больного.
При выслушивании (аускультации) легких на данном этапе врач обнаружит:
- бронхиальное дыхание;
- большое количество звонких влажных хрипов в нижних, а иногда и в средних отделах обоих легких, причем количество хрипов увеличивается при кровохарканьи и сразу же после него;
- перкуторный звук укорочен;
- частота дыхательных движений превышает нормальные значения.
Рентгенография легких при этом покажет:
- мелкосетчатую деформацию легочного рисунка;
- множество очагов или даже сливных участков затемнения в среднем и нижнем отделах обоих легких.
Одновременно с легочной симптоматикой или через некоторое время после ее возникновения у больного обнаруживаются изменения в анализе мочи, позволяющие диагностировать быстро прогрессирующий гломерулонефрит:
- протеинурия (белок);
- гематурия (эритроциты, то есть кровь);
- цилиндрурия (цилиндрический эпителий);
и, как следствие, недостаточность функции почек. В крови повышается уровень остаточного азота, что также свидетельствует о нарушении функции почек. У некоторых больных (примерно у 1 из 10) болезнь дебютирует именно с симптомов гломерулонефрита, без признаков поражения легких.
Легочные кровотечения и гематурия вскоре приводят к развитию железодефицитной анемии, которая значительно усугубляется при почечной недостаточности.
У некоторых больных имеет место гипертензия, природа которой, как правило, также почечная.
В ряде случаев заболевание сопровождается:
- выраженной общей слабостью;
- болью в мышцах и суставах;
- периферическими отеками;
- точечными кровоизлияниями на коже и слизистых оболочках;
- кровоизлияниями в сетчатку;
- симптомами перикардита.
Общий анализ крови выявит:
- высокую СОЭ;
- лейкоцитоз;
- снижение уровня гемоглобина и эритроцитов (анемию).
Биохимический анализ крови покажет:
- высокий уровень мочевины и креатинина, серомукоида;
- сниженный – железа.
В общем анализе мокроты в количествах, значительно превышающих нормальные показатели, будут обнаружены:
- эритроциты;
- сидерофаги;
- гемосидерин.
Наиболее достоверным диагностическим признаком является обнаружение в сыворотке крови антител к базальным мембранам почки.
Морфологически подтвердить или опровергнуть диагноз «синдром Гудпасчера» можно путем проведения биопсии почек или легких.
На самом деле диагностировать эту патологию достаточно непросто в связи с ее нераспространенностью, плохой информированностью врачей и малодоступностью основных методов, позволяющих подтвердить диагноз. Заподозрить ее следует в случае развития пневмонии, сопровождающейся кровохарканьем и сочетающейся с гломерулонефритом, у мужчины молодого возраста, особенно переболевшего гриппом А2.
Дифференциальная диагностика
Клинически синдром Гудпасчера может напоминать течение следующих заболеваний:
- многих системных васкулитов (в частности, гранулематоза Вегенера, узелкового полиартериита, геморрагического васкулита и прочих);
- системной красной волчанки с пневмонитом;
- пневмоний бактериальной и вирусной природы, сопровождающихся кровохарканьем;
- рака легких;
- туберкулеза легких;
- бронхоэктатической болезни;
- изолированного легочного гемосидероза.
Главный отличительный признак – антитела к базальным мембранам, которые обнаруживаются исключительно при синдроме Гудпасчера.
Принципы лечения
Своевременно начатое адекватное лечение может замедлить прогрессирование заболевания, а в некоторых случаях (к сожалению, нечасто) – привести даже к ремиссии.
Комплекс лечебных мероприятий при данной патологии может включать в себя:
- цитостатики-иммуносупрессоры (циклофосфамин 150-200 мг в сутки или азатиоприн 150-200 мг в сутки в сочетании с преднизолоном);
- глюкокортикостероиды (преднизолон в дозе до 100 мг в сутки внутрь в сочетании с цитостатиками или метилпреднизолон в дозе по 1 г в сутки внутривенно 3 дня подряд (пульс-терапия) с дальнейшим переходом на таблетированную форму препарата);
- переливания крови и/или препараты железа – при анемии;
- плазмаферез (с целью удаления из крови циркулирующих в ней аутоантител и токсичных продуктов обмена веществ, накапливающихся в организме из-за почечной недостаточности);
- гемодиализ;
- трансплантацию почки (при терминальной стадии почечной недостаточности).
Заключение и прогноз
Синдром Гудпасчера характеризуется сочетанием геморрагического пневмонита и гломерулонефрита. Точные причины его развития неизвестны, предполагается генетическая предрасположенность, а также связь с вирусными (особенно гриппом), бактериальными инфекциями, курением, приемом лекарственных препаратов или воздействием на организм некоторых промышленных вредностей.
Это заболевание имеет аутоиммунную природу – образуются антитела к базальным мембранам клубочков почек и альвеол.
Проявляется кровохарканьем или легочным кровотечением, изменениями в анализе мочи, характерными для гломерулонефрита, а также рядом симптомов, свидетельствующих о дыхательной и почечной недостаточности.
Главное в диагностике – обнаружение в крови антител к базальным мембранам клубочков, основные методы лечения:
- сочетание цитостатиков и глюкокортикоидов;
- переливания крови;
- плазмаферез;
- при терминальной почечной недостаточности – гемодиализ и трансплантация почки.
Прогноз для жизни при синдроме Гудпасчера неблагоприятный:
- Без адекватного лечения подавляющее большинство больных (3 из 4-х) погибает в течение полугода с момента появления первых симптомов.
- Своевременно начатая терапия продлевает жизнь человеку, но не значительно – как правило, смерть наступает в течение 6 месяцев – 3 лет от дыхательной или почечной недостаточности.
- Некоторые больные погибают сразу же при дебюте синдрома Гудпасчера от профузного легочного кровотечения.
- Описаны единичные случаи спонтанных ремиссий данной патологии.
К какому врачу обратиться
При подозрении на синдром Гудпасчера необходима консультация ревматолога. Кроме того, понадобятся осмотры нефролога и пульмонолога. При кровотечениях требуется срочное хирургическое вмешательство.
Доклад специалиста на тему «Синдром Гудпасчера, алгоритмы лабораторной диагностики»:
