Гидроторакс – это заболевание, характеризующееся скоплением между листками легочной плевры невоспалительной жидкости (в медицине ее обозначают термином «транссудат»). Гидроторакс никогда не возникает сам по себе, он – следствие целого ряда иных заболеваний.
О том, почему же и как развивается гидроторакс, о симптомах, принципах диагностики и лечения данной патологии вы узнаете из нашей статьи.
Основы физиологии и патофизиологии
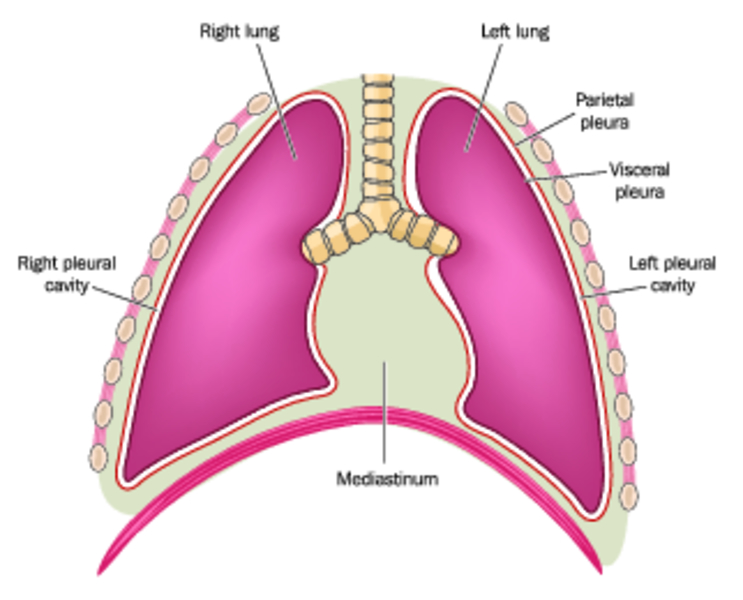
Легкие покрыты оболочкой – плеврой, которая состоит из двух листков – прилежащего к легким – париетального, и наружного – висцерального. Пространство, образованное этими листками, называют полостью плевры или плевральной полостью. В ней всегда находится небольшое количество плевральной жидкости. Она нужна для того, чтобы обеспечивать легкое скольжение листков относительно друг друга при дыхании, а также выполняет некоторые другие важные функции.
Вырабатывается плевральная жидкость в верхушечной (апикальной) части париетального (окутывающего легкие) листка плевры, а ряд физиологических механизмов обеспечивает ее циркуляцию по полости. Такими механизмами являются:
- соотношение между коллоидно-осмотическим давлением (обусловленным белками и электролитами) плазмы крови и гидростатическим давлением в капиллярах париетальной плевры;
- биомеханизм дыхания (экскурсия (смещение границ при дыхании) легких);
- вязкость плевральной жидкости.
Нарушения в каком-либо или сразу в нескольких механизмах приведет к скоплению избытка жидкости между листками плевры. Итак, гидроторакс развивается в следующих ситуациях:
- при увеличении в капиллярах плевры гидростатического давления и уменьшении в плазме крови давления онкотического;
- в случаях нарушения оттока лимфы на любом из уровней (наиболее часто – при сдавлении средостения аневризмой аорты либо новообразованием);
- при повышении проницаемости стенки кровеносных сосудов;
- в случае увеличения выработки корой надпочечников альдостерона;
- при нарушении обмена электролитов.
Причины гидроторакса
Как было сказано выше, гидроторакс – не самостоятельная патология, он сопровождает, осложняет течение многих других заболеваний, зачастую являясь признаком их декомпенсации. Такими болезнями являются:
- сердечная недостаточность с застоем в большом круге кровообращения (сопровождает декомпенсированные пороки сердца, болезни миокарда, констриктивный (сдавливающий) перикардит);
- легочная гипертензия любого происхождения;
- болезни печени, сопровождающиеся белковой недостаточностью, в частности, цирроз с асцитом;
- гипофункция щитовидной железы – микседема;
- ТЭЛА;
- саркоидоз;
- хронический гломерулонефрит и болезни почек, сопровождающиеся нефротическим синдромом (потерей белка с мочой);
- болезни, протекающие со снижением в крови концентрации белка (гипопротеинемией);
- опухоли, сдавливающие капилляры легких;
- перитонеальный диализ, гемодиализ;
- дефицит белка, витаминов В и С, поступающих с пищей.
Симптомы и принципы диагностики
Клинические признаки гидроторакса всегда добавляются к симптоматике основного заболевания.
Начало болезни обычно постепенное – симптомы появляются и нарастают по мере увеличения объема жидкости в полости плевры. Основные проявления ее следующие:
- одышка (появляется или усиливается);
- ощущение нехватки воздуха;
- чувство тяжести в грудной клетке со стороны поражения;
- цианоз (синюшный оттенок кожи, который возникает вследствие дефицита кислорода и накопления углекислого газа в тканях);
- дыхание глубокое, учащенное;
- при большом количестве транссудата – выпячивание соответствующей половины грудной клетки, ограничение ее подвижности, отставание в акте дыхания от здоровой половины;
- сглаживание межреберных промежутков на пораженной стороне.
Больной занимает в постели вынужденное положение – лежа на больном боку. Именно оно облегчает его состояние, не вызывает затруднение дыхания. Если жидкости в полости плевры очень много, больной располагается полусидя.
При пальпации (прощупывании) грудной клетки врач обнаружит отсутствие голосового дрожания, при перкуссии (простукивании) – притупление звука, а при аускультации (выслушивании) легких – отсутствие над очагом поражения дыхательных шумов.
Чаще жидкость накапливается лишь с одной стороны (справа), но встречаются случаи и двустороннего гидроторакса, а также сочетания его с другими синдромами накопления жидкости в полостях (гидроперикардом – в околосердечной сумке, асцитом – в брюшной полости).
При подозрении на гидроторакс пациенту будут назначены следующие дополнительные методы диагностики:
- общий анализ мочи (позволит обнаружить выделение с мочой белка, цилиндрурию, эритроцитурию, лейкоцитурию, повышение относительной плотности мочи);
- биохимический анализ крови (выявит гипопротеинемию – сниженный уровень белка в крови, повышение уровня печеночных ферментов – в случае патологии печени);
- рентгенография органов грудной клетки (в положении пациента стоя и лежа на пораженном боку); позволяет обнаружить затемнение над областью скопления жидкости и сглаженность угла, образованного диафрагмой и ребрами;
- компьютерная томография (высокоинформативный метод исследования, который позволяет визуализировать минимальный объем содержащейся в полости плевры жидкости, а также диагностировать заболевания, ставшие причиной гидроперикарда – опухоли, увеличенные лимфатические узлы средостения и прочие);
- УЗИ плевральной полости (обнаруживает свободную жидкость не менее 100-200 мл в объеме);
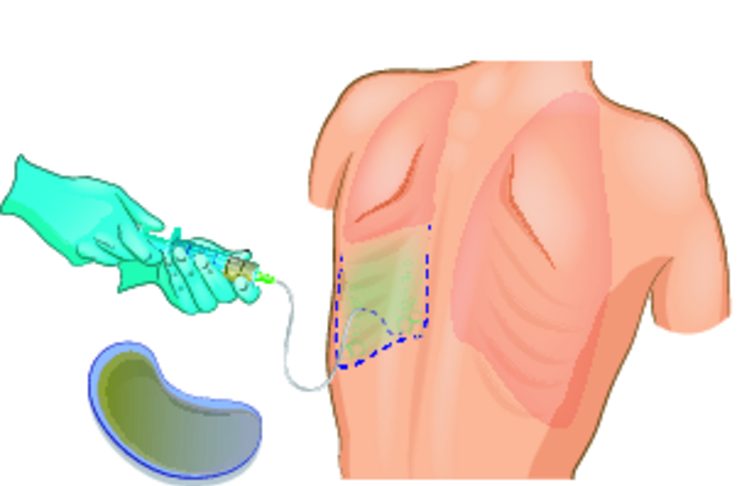
- пункция полости плевры с последующим исследованием ее содержимого (прокол осуществляют на уровне лопаточной или задней подмышечной линии в VII-VIII межреберье); прозрачная жидкость с желтоватым оттенком, плотностью ниже 1.015, уровнем белка не более 30 г в литре, сниженной концентрацией форменных элементов крови (преимущественно эритроцитов и лейкоцитов) – это и есть выпот невоспалительного характера, или транссудат;
- бактериологическое исследование плеврального выпота (с целью исключения плеврита туберкулезной природы); жидкость сеют на питательную среду, помещают в термостат и через некоторое время оценивают, колонии каких микроорганизмов на ней выросли.
Осложнения
- Без лечения гидроторакс приводит к появлению хронической дыхательной недостаточности или усугубляет ее, если таковая имелась ранее.
- В ряде случаев, при сдавлении ткани легкого большим объемом плеврального выпота, возможно развитие острой дыхательной недостаточности.
- Кроме того, жидкость может инфицироваться – разовьется гнойный плеврит.
Принципы лечения
Главное в лечении избытка плеврального выпота – усиленная терапия того заболевания, на фоне которого он развился. Если удается компенсировать его течение, жидкость из полости плевры рассасывается сама собой.
Чтобы ускорить этот процесс, пациенту назначают мочегонные препараты (фуросемид, торасемид и другие).
С целью восполнить дефицит белка проводят инфузии белковых препаратов.
Если жидкости много, больной нуждается в проведении лечебной пункции плевральной полости. Единоразово удаляют до 1.5 л выпота, что существенно облегчает состояние человека. Аспирация большего объема выпота нежелательна, поскольку приводит к резкому смещению средостения в сторону, откуда эвакуировали выпот, а это зачастую плохо переносится больными.
На следующий день после пункции выполняют рентгенографию легких – с целью контроля состояния пациента, исключения развития осложнений пункции (например, пневмоторакса).
Профилактика и прогноз
Основная профилактическая мера – своевременное комплексное лечение заболеваний, которые могут привести к скоплению в полости плевры жидкости.
Прогноз также связан с особенностями течения основного заболевания: в некоторых случаях количество транссудата между листками плевры удается привести в пределы нормального, в других же, к сожалению, нет, или же в скором времени выпот накапливается вновь.
К какому врачу обратиться
При подозрении на гидроторакс необходимо обратиться к терапевту. Он выяснит предварительную причину заболевания и направит пациента к нужному специалисту. Это может быть кардиолог, гепатолог, эндокринолог, ревматолог, нефролог или онколог. Удаление жидкости при необходимости проводится путем плевральной пункции в условиях терапевтического или хирургического стационара.
Заключение
Гидроторакс – заболевание, характеризующееся скоплением между листками плевры невоспалительной жидкости. Имеет вторичную природу – развивается на фоне ряда иных болезней, как правило, в случае их декомпенсации. Проявляется одышкой, чувством тяжести в груди, затруднением дыхания. Основу диагноза составляют жалобы, анамнез, данные объективного обследования и рентгенографии, а в сомнительных случаях – компьютерной томографии грудной клетки.
Лечение включает в себя терапию основного заболевания, применение диуретиков, инфузии белковых препаратов, а при большом количестве плеврального выпота – пункцию полости плевры, удаление из нее избытка жидкости.
Прогноз напрямую зависит от основного заболевания и в каждом конкретном случае индивидуален.
