Ишемия кишечника развивается в тех случаях, когда сосуды, кровоснабжающие этот орган, закупориваются, спазмируются, сжимаются окружающими тканями или сужаются вследствие различных изменений, происходящих в их просвете. Такое недостаточное поступление крови, несущей необходимые питательные вещества и кислород, вызывается окклюзией мезентеральных сосудов и чревной артерии.
В этой статье мы ознакомим вас с основными причинами, механизмом развития, разновидностями, симптомами, осложнениями и методиками диагностики и лечения острой и хронической ишемии кишечника. Эта информация поможет составить представление об этих патологиях, и вы сможете задать возникающие вопросы лечащему врачу.
Ишемию кишечника можно сравнить со стенокардией, так как при ней наблюдается схожая патоморфологическая и патофизиологическая картина – кишечник, как и сердце, перестает получать необходимые энергетические и пластические материалы, витамины и протеины, обеспечивающие его нормальное функционирование при нормальном кровоснабжении. Именно поэтому ранее это состояние называлось «брюшной жабой» (по аналогии стенокардия – «грудная жаба»).
Ишемия кишечника может быть острой или хронической:
- В первом случае ее проявления возникают резко при полном или внезапном тромбозе или эмболии.
- Во втором – развиваются постепенно вследствие различных причин и заболеваний и проявляются периодически.
По некоторым данным статистики острая окклюзия кровоснабжающих кишечник сосудов возникает сравнительно редко. Чаще выявляется хроническая ишемия кишечника, наблюдающаяся у 50-75 % пациентов (преимущественно пожилого возраста) гастроэнтерологов или абдоминальных хирургов.
Нередко ишемия протекает настолько атипично, что врачи без проведения детального обследования больного при помощи современных инструментальных методик не могут поставить правильный диагноз. Именно из-за такого протекания недуга под маской других патологий точность статистических данных нередко остается невыясненной.
Немного анатомии
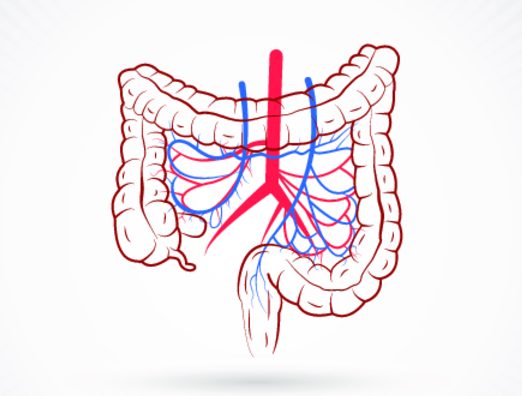
Вся брюшная полость кровоснабжается тремя основными артериальными сосудами:
- верхней и нижней мезентеральными артериями;
- чревной артерией.
Между ними существует обширная сеть коллатералей, которые при различных сбоях в кровообращении основных артерий выполняют компенсаторную роль.
Чревной ствол питает начальный отдел кишечника и проходит вблизи от диафрагмального отверстия пищевода, которое является одним из самых частых мест образования тромбов и атеросклеротических бляшек, способных закупоривать различные участки артерий и вызывать ишемию тканей кишечника.
Мезентериальные артерии ответвляются от брюшного отдела аорты ниже, чем чревная артерия. Они питают весь тонкий кишечник (кроме 12-перстной кишки), слепую, восходящую, поперечно-ободочную, нисходящую, сигмовидную и прямую кишку.
Верхняя брыжеечная артерия более подвержена тромбообразованию из-за своего анатомического расположения, так как она ответвляется от аорты под прямым углом и в этом участке нередко оседают тромбы, микроорганизмы и эмболы.
Причины
Условно причины развития ишемии кишечника разделяются на окклюзионные и неокклюзионные.
Окклюзионная ишемия кишечника провоцируется следующими изменениями:
- тромбоз вен и венул;
- эмболия брыжеечных артерий;
- состояния после имплантации сердечных клапанов;
- пороки сердца;
- мерцательная аритмия;
- атеросклероз;
- снижение сердечного выброса;
- перитонит;
- обезвоживание;
- повышенная свертываемость крови;
- портальная гипертензия;
- воспалительные процессы в брюшной полости.
Неокклюзионная ишемия кишечника развивается по неизвестным причинам. По наблюдениям специалистов чаще такая форма наблюдается у пациентов со сниженным артериальным давлением, аритмиями или при приеме некоторых лекарственных средств для лечения обезвоживания и сердечной недостаточности.
По другой классификации причины развития окклюзий сосудов кишечника следующие.
Внесосудистые:
- увеличение размеров новообразований в области сосудов кишечника;
- внешнее давление от серповидной связки диафрагмы;
- аномальное строение и расположение артерий в области кишечника (их чрезмерная извитость, перегибы и пр.).
Внутрисосудистые:
- атеросклеротические изменения, сопровождающиеся воспалением аорто-артерииты с разрастанием эндотелия сосудов или скоплением иммунных комплексов (клеток);
- аневризмы.
Острые формы ишемии кишечника чаще развиваются вследствие сужения просвета сосуда из-за присутствия в нем тромба (например, при мерцательной аритмии). А хронические – из-за атеросклеротических изменений в сосудах, кровоснабжающих кишечник или другие системы и органы.
Предрасполагать к развитию ишемии кишечника могут следующие факторы:
- возраст после 50 лет;
- сахарный диабет;
- артериальная гипертензия;
- отравления никотином;
- избыточный вес;
- повышенный уровень «вредного» холестерина и триглицеридов, способствующих развитию атеросклероза;
- диафрагмальная грыжа;
- сосудистые патологии: церебральная недостаточность, атеросклероз сосудов ног;
- васкулиты, вызывающие повышенную свертываемость крови;
- длительная гиподинамия или адинамия.
Как развивается ишемия кишечника
Механизм развития ишемии кишечника зависит от причины возникновения нарушения кровообращения и места локализации препятствия для нормального кровотока. Именно поэтому симптоматика этого недуга может быть вариабельной.
Отмечаются следующие закономерности:
- тромбозы и эмболии обычно происходят в верхней мезентериальной артерии и чаще такие «катастрофы» случаются в определенных артериолах;
- в нижней мезентериальной артерии чаще выявляются атеросклеротические изменения;
- нормальный кровоток в чревной артерии в большей мере зависит от его анатомических особенностей строения и расположения.
Стадии развития ишемии кишечника
Последствия нарушения кровотока в сосудах кишечника проходят по таким стадиям:
Ишемия
Недостаточное поступление содержащихся в крови веществ компенсируется кровообращением коллатералей. Метаболизм в тканях замедляется.
Происходит дистрофия эпителия. Прекращается выработка необходимых для нормального пищеварения ферментов и расщепление содержащихся в пище веществ. Изменяется перистальтика пораженной области кишечника.
Инфаркт
Кровообращение в коллатералях уже не может компенсировать недостаточность кровообращения. Ткани начинают некротизироваться. Нарушается функционирование всего кишечника.
Перитонит
Подвергшийся некрозу участок кишечника истончается из-за присоединения воспалительного процесса, разрывается. Находящаяся в кишечнике масса выходит в брюшную полость.
Симптомы

Проявления ишемии кишечника вариабельны, так как провоцируемые ею симптомы зависят от формы заболевания и места поражения сосудов этой части пищеварительного тракта.
При острой ишемии кишечника определяются следующие жалобы и симптомы:
- резкое появление локализующейся вверху справа или возле пупка боли, которая за незначительный промежуток распространяется по всей передней брюшной стенке;
- тошнота и рвота;
- позывы к акту дефекации и усиленная перистальтика кишечника;
- диарея и примесь крови в каловых массах;
- лихорадка.
Симптомы хронической ишемии кишечника возникают постепенно и их проявления могут видоизменяться или нарастать на протяжении нескольких лет:
- боли приступообразного характера, возникающие спустя 30 минут после приема пищи и присутствующие на протяжении от нескольких минут до 3 часов;
- болевой синдром заставляет пациента отказываться от приемов пищи и вызывает постепенно нарастающую кахексию;
- болевые ощущения не имеют конкретной локализации или концентрируются вокруг пупка, в проекции толстого кишечника;
- через какой-то период боли становятся более интенсивными и уже не могут устраняться приемом спазмолитических средств;
- утрата веса усугубляется из-за нарушений пищеварения;
- почти постоянное вздутие живота, присутствие урчания в области кишечника;
- склонность к поносам, которые чередуются с запорами;
- частые приступы тошноты и рвоты.
В зависимости от участка поражения кишечника специалисты выделяют особенности течения ишемии той или иной части кишечника. Например, при недостаточном кровоснабжении ободочной кишки, которое чаще бывает у пожилых людей, выявляются следующие изменения в самочувствии пациента:
- приступы болей в левой половине живота;
- признаки атеросклероза мезентериальных сосудов;
- наличие в анамнезе опухолей, травм этой области или проведенных ранее хирургических вмешательств;
- сниженное артериальное давление;
- появление спастических болей при приеме средств для устранения головных болей при мигрени или гормональных препаратов, беге, частом приеме наркотических средств (амфетаминов или кокаина).
По наблюдениям специалистов ишемия толстой кишки чаще выявляется при раковых новообразованиях, и после удаления опухоли все симптомы полностью исчезают. Ишемия, спровоцированная наличием тромбов в брыжеечной вене, вызывающим сдавлением артериальных сосудов, чаще бывает у тех больных, у которых в анализах выявляется повышение показателей, обеспечивающих свертываемость крови. Такие состояния могут провоцироваться травмами и различными заболеваниями:
- циррозом печени;
- раковыми опухолями пищеварительной системы;
- кишечными инфекциями;
- панкреатитом;
- болезнью Крона или язвенным колитом;
- гормональной терапией, приводящей к повышенному риску формирования тромбов;
- нарушениями свертываемости крови.
Осложнения
Острая и хроническая ишемия может вызывать развитие следующих осложнений:
- сужение просвета кишечника из-за разрастания рубцовой ткани на фоне длительного протекания воспалительного процесса;
- некроз кишечной стенки, возникающий при быстром прогрессировании ишемии на фоне недостаточных компенсаторных сил или несвоевременности выполнения хирургической операции;
- перитонит – становится следствием некроза кишечника и возникает из-за особенностей течения болезни или врачебной ошибки.
Диагностика
Диагностика острой или хронической ишемии кишечника всегда должна быть комплексной.
Нередко при подозрении на острую форму заболевания врачам остается совсем немного времени для проведения всех методик обследования, позволяющих установить точный диагноз. Этот факт объясняется недостаточным техническим оснащением клиник или присутствием высокого риска развития тяжелых осложнений (например, перитонита).
- В таких ситуациях проводятся срочные анализы крови – в ней всегда выявляется лейкоцитоз и повышенная свертываемость.
- При возможности выполняется анализ кала, в котором определяются частицы непереваренной пищи, элементы воспалительного процесса и крови.
Для постановки диагноза могут применяться следующие виды инструментальных исследований:
- МР-ангиография или ангиография (является «золотым стандартом» для диагностики этой патологии): мезентерикография или целиакография;
- допплеровское ультразвуковое исследование сосудов брюшной полости;
- обзорная рентгенография брюшной полости (проводится редко из-за низкой информативности);
- колоноскопия;
- гастродуоденоскопия.
Выбор методик для диагностики зависит от клинических признаков и результатов уже проведенных исследований.
В качестве дополнительных методов пациенту могут назначаться:
- термография;
- реогепатография;
- УЗИ органов брюшной полости;
- сцинтиграфия органов ЖКТ;
- электромагнитная флоуметрия.
Для исключения ошибочного диагноза проводится дифференциальная диагностика со следующими заболеваниями:
- гастрит;
- язвенная болезнь;
- холецистит.
Лечение

При компенсированной форме ишемии кишечника лечение может назначаться только в профилактических целях и заключаться в приеме следующих препаратов:
- спазмолитики;
- препараты для стабилизации кровообращения;
- антикоагулянты.
Кроме медикаментозной терапии больному назначается лечение основного заболевания. В ряде случаев устранить признаки и причины недостаточного кровоснабжения помогает иглорефлексотерапия.
Нередко при развитии острой ишемии кишечника первой лечебной мерой становится хирургическая операция, которая может быть направлена на выявление и устранение причин и последствий нарушения кровообращения. Операция выполняется по методике, выбор которой определяется характером поражений сосудов брюшной полости и осложнениями, развившимися из-за ишемии.
Такие хирургические мероприятия проводятся уже на той стадии нарушения кровообращения, когда она становится суб- или декомпенсированной. Это могут быть:
- условно-реконструктивные вмешательства – рассечение серповидной связки или медиальной ножки диафрагмы, удаление ганглиев солнечного сплетения и др.;
- реконструктивные – декомпрессия чревного ствола, протезирование, стентирование брыжеечных артерий или дилатированной чревной артерии, эндартерэктомия.
При наступлении некроза пораженные кишечные стенки иссекаются и обе части кишечника сшиваются. Если тканей для такого сопоставления стенок недостаточно, хирург принимает решение о необходимости установки колостомы, просвет которой выводится на стенку живота. После такого вмешательства пациенту приходится носить калоприемник, но в ряде случаев современные возможности колоректальной хирургии позволяют восстанавливать утраченную часть кишечника. Срок их выполнения определяется индивидуально и зависит от многих факторов:
- возраст больного;
- состояние кишечника после выполненного вмешательства;
- сопутствующие заболевания;
- присутствие осложнений.
Наиболее приемлемые сроки для выполнения восстановительных операций – 2-3 месяца. Суть вмешательства заключается в закрытии колостомы и воспроизведении непрерывного кишечника. Кишечные стенки при таких операциях ушиваются при помощи специального степлера, обеспечивающего надежность шва.
При хронических формах ишемии кишечника может проводиться вмешательство, цель которого направлено на создание обходного пути кровообращения для питания пораженного участка стенки кишечника.
К какому врачу обратиться
При возникновении в области живота признаков ишемии кишечника – резких или периодически возникающих после еды болей, нарушениях стула, тошноте и рвоте, лихорадке – следует обратиться к абдоминальному хирургу. После проведения обследования (ангиография сосудов брюшной полости, УЗДГ, анализ крови и др.) врач назначит необходимое лечение.
Острая и хроническая формы ишемии кишечника всегда должны становиться поводом для обращения к врачу и проведения комплексного и всестороннего обследования. Некоторым пациентам для устранения недостаточного кровообращения хватает проведения медикаментозной терапии, а другим выполняются хирургические операции, требующие длительного восстановления.
О мезентериальном тромбозе в программе «Жить здорово!» с Еленой Малышевой (см. с 34:00 мин.):
