На сегодняшний день существует достаточно большое количество различных методов для обследования кишечника. Колоноскопия – одна из самых современных и информативных процедур, во время которой проводится исследование внутренней поверхности толстого кишечника на всем его протяжении (до 1,5 метров кишки). Во время процедуры возможна не только диагностика, но и выполнение лечебных процедур, например, удаление мелких полипов и опухолей.
Для чего делают колоноскопию
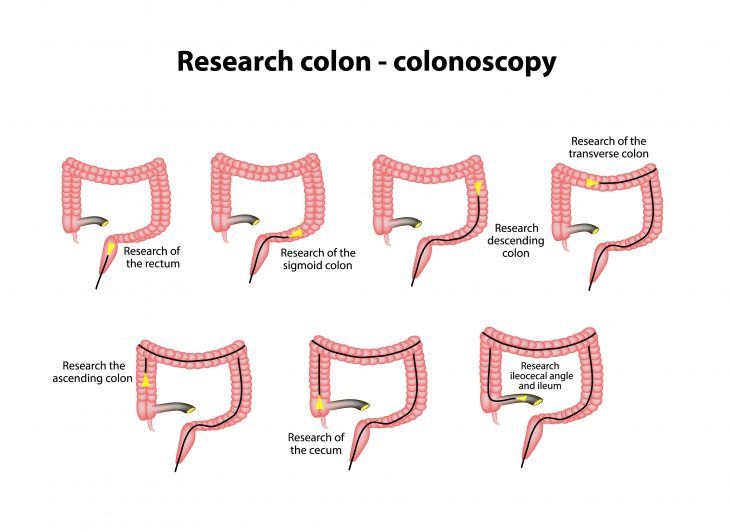
Колоноскопия – визуализирующий метод исследования. Благодаря сложной оптической системе, встроенной в трубку колоноскопа, врач может досконально осмотреть каждый участок слизистой оболочки толстого кишечника, обнаружить мельчайшие, размером до 1 мм полипы, опухоли и инородные тела, язвы, рубцы, дивертикулы, выявить участки стеноза (сужения) и другие изменения кишки.
При помощи дополнительных специальных приборов осуществляется взятие кусочков слизистой на биопсию, удаление мелких полипов, деструкция опухолей, устранение кишечных кровотечений посредством коагуляции мелких кровоточащих язв.
Во многих клиниках колоноскопы оснащены фото- и видеоаппаратурой. Это дает возможность во время обследования сделать снимки или даже произвести его полную видеозапись, а затем передать материал коллегам при необходимости дополнительной консультации.
Показания к колоноскопии
ВОЗ (Всемирная организация здравоохранения) рекомендует проходить колоноскопию каждые 5 лет всем пациентам старше 40 лет, так как у них повышен риск раковых заболеваний кишечника. Особенно внимательно к этой рекомендации следует отнестись людям с отягощенным анамнезом, имеющим родственников с заболеваниями кишечника.
В остальных случаях эта процедура назначается по следующим показаниям:
- в результате копрограммы в каловых массах обнаружены кровь, слизь, большое количество лейкоцитов, гной и другие патологические примеси;
- нарушения моторики кишечника (упорные, не поддающиеся терапии запоры или поносы);
- постоянная боль в животе в области толстой кишки;
- подозрение на кишечные кровотечения;
- подозрение на онкологические заболевания (как злокачественные, так и доброкачественные);
- на рентгенограмме кишечника обнаружено инородное тело небольших размеров, которое не выходит естественным путем, но его можно удалить эндоскопически не прибегая к полостной операции;
- беспричинная потеря веса, анемия, длительно сохраняющийся субфебрилитет, при этом не удается установить причину этих симптомов;
- выявление полипов, язв и других дефектов слизистой оболочки толстого кишечника в результате ректороманоскопии (исследует только нижние отделы толстой кишки), ирригоскопии и других менее информативных обследований в этой области.
Противопоказания к колоноскопии
При этих состояниях исследование толстого кишечника посредством колоноскопа не проводится:
- острые хирургические патологии (перитонит, подозрение на прободную язву желудка или кишечника и др.);
- тяжелая сердечная и легочная недостаточность;
- острый инфаркт миокарда, инсульт (лучше воздержаться от процедуры в течение полугода);
- тяжелая форма язвенного колита и болезни Крона, так как повышен риск перфорации кишечника;
- беременность;
- нарушение свертываемости крови (относительное противопоказание, процедура может быть выполнена при специальной подготовке пациента гематологом).
Подготовка к колоноскопии
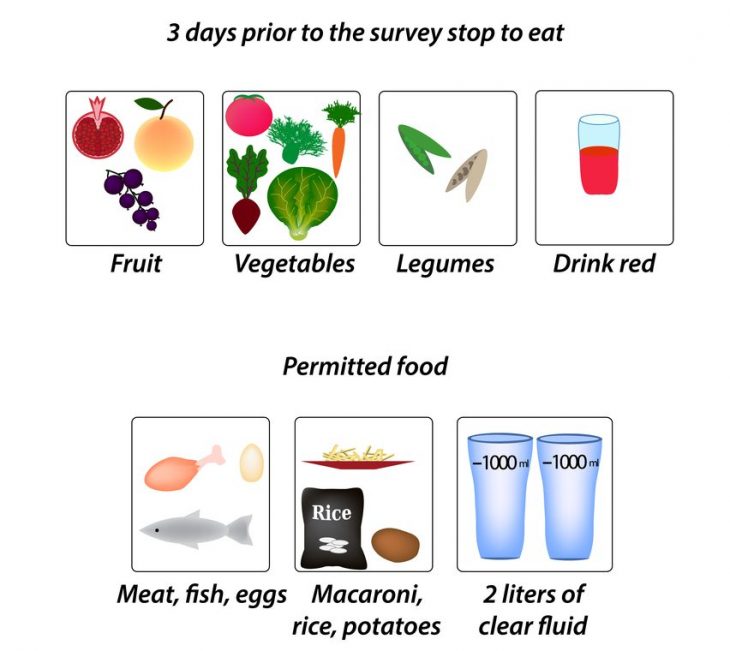
Процедура эта очень серьезная, поэтому требует тщательной подготовки, которая начинается не менее чем за 3 суток до обследования. Обязательное условие для колоноскопии – чистый кишечник, наличие в нем каловых масс не позволит врачу выполнить процедуру.
Диета
Начинать необходимо с соблюдения строгой диеты, которая поможет избежать образования большого количества плотных каловых масс в кишечнике и запоров.
За несколько дней до колоноскопии из рациона исключаются свежие овощи (капуста, редис, редька, огурцы, лук, зелень, горох, фасоль и другие бобовые), фрукты (виноград, яблоки, цитрусовые, бананы), черный хлеб, свежевыпеченные дрожжевые изделия, копчености, маринады, соленья, острая пища, рисовая, перловая и манная крупы, цельное молоко, сладости и газированные напитки. Эти продукты могут усиливать газообразование в кишечнике, что негативно сказывается на его моторной функции.
Все овощи перед употреблением должны подвергаться термической обработке, фрукты лучше употреблять в виде желе и компотов, мясо и рыба не должны быть жирными (курица, кролик, постная свинина, хек, судак, минтай), белый хлеб нужно подсушивать, в чай и компоты не нужно добавлять сахар. Разрешается употреблять кисломолочные продукты только в том случае, если они не крепят кишечник.
В день исследования прием пищи запрещен, поэтому чаще всего такие процедуры выполняются в первой половине дня.
Очистительные клизмы и слабительные средства
На ночь рекомендуется принимать внутрь до 60 мл касторового масла, это поможет регулярному опорожнению кишечника по утрам. При желчнокаменной болезни масла применять не стоит или их количество должно быть уменьшено. Возможен прием различных слабительных средств по рекомендации врача.
Также необходимо в течение 2 дней до обследования вечером проводить очистительную клизму. Процедура повторяется в день исследования с утра, за 3 часа до колоноскопии, при этом вода, выходящая из кишечника, не должна содержать каловых масс.
Специальные препараты для подготовки к эндоскопическим исследованиям
Употребление касторового масла, слабительных и клизмы можно заменить приемом современных препаратов, специально предназначенных для подготовки пациентов к исследованиям такого плана. Назначает их только врач, и применять их нужно строго в соответствии с инструкцией, к ним относятся:
- Фортранс;
- Лавакол;
- Эндофальк;
- Флит Фосфо-сода и др.
С помощью этих средств можно довольно быстро и качественно подготовить кишечник к колоноскопии.
Однако у этих препаратов есть недостаток. Они принимаются с большим количеством воды (до 3-4 литров), не каждому под силу выпить столько, пусть даже не за один раз. А некоторым пациентам с сердечно-сосудистыми или почечными заболеваниями это и вовсе может быть противопоказано. Как раз поэтому старые проверенные временем методы очищения кишечника во многих случаях используются и сегодня.
Как делают колоноскопию

Всех получивших направление на это обследование толстого кишечника волнует вопрос о том, как проводится процедура и насколько она болезненна.
Длительность обследования обычно не превышает 15-30 минут. Пациент укладывается на кушетку или специальный стол на левый бок, ноги сгибаются в коленях и подтягиваются к животу. Далее врач производит местное обезболивание ануса, чтобы исключить болевые ощущения при введении эндоскопа в прямую кишку. Для того чтобы расправить кишку, в нее через зонд вводится газ. Затем врач постепенно осматривает толстую кишку на всем ее протяжении, параллельно выполняя забор тканей для анализов и лечебные процедуры.
Пациент может испытывать неприятные ощущения во время введения колоноскопа, раздутия кишки, а также когда прибор проходит ее изгибы (тяжесть или чувство давления в животе, жжение и др.). Конечно, интенсивность болевых ощущений зависит от индивидуальных особенностей человека и так называемого болевого порога. В большинстве случаев колоноскопия проводится под местным обезболиванием.
При необходимости и по желанию пациента может быть проведена седация или общая анестезия. Седация – это сноподобное состояние, при котором пациент находится в сознании и при необходимости может выполнить указания врача, но при этом он расслаблен и не чувствует боли. Этот метод применяется при повышенной тревожности пациента перед предстоящим обследованием.
Детям колоноскопия выполняется под общим наркозом, для взрослых такой способ анестезии также допустим при их личном желании. Следует отметить, что после обследования в состоянии седации или общей анестезии пациент должен некоторое время оставаться в стационаре, а после процедуры с местным обезболиванием это не требуется.
Конечно, колоноскопия – это далеко не самая приятная процедура. Но на сегодняшний день это единственный способ ранней диагностики раковых заболеваний толстой кишки.
К какому врачу обратиться
Колоноскопию выполняет врач-эндоскопист. Направление на нее можно получить у терапевта, гастроэнтеролога, онколога или хирурга.
Первый канал, программа «Здоровье» с Еленой Малышевой, тема выпуска «Колоноскопия»:
