Гормонально-активные опухоли надпочечников представляют собой группу новообразований, вызывающих повышенную секрецию железистыми клетками того или иного гормона. Поскольку каждый гормон обладает рядом присущих лишь ему эффектов, опухоль, вызывающая гиперпродукцию этого гормона, проявляется комплексом симптомов, указывающих на повышение уровня конкретного гормона (или нескольких) в организме. В данной статье поговорим о диагностике и лечении двух видов гормонально-активных опухолей надпочечников: альдостероме и феохромоцитоме.
Существует 5 основных видов гормонально-активных опухолей надпочечников:
- кортикостерома;
- андростерома;
- кортикоэстрома;
- альдостерома (синдром Конна);
- феохромоцитома.
О том, что представляют собой первые три вида опухоли, мы поговорили в первой части нашей статьи. Здесь же речь пойдет о таких гормонпродуцирующих опухолях надпочечников, как альдостерома и феохромоцитома.
Альдостерома, или синдром Конна
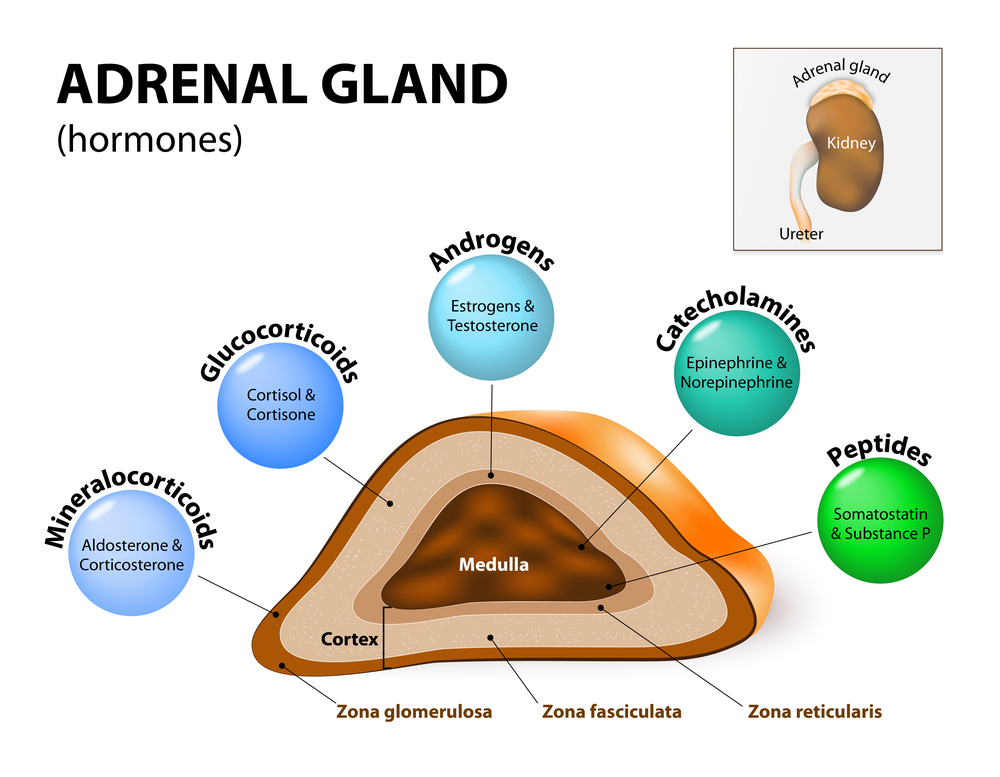
Заболеваний, вызывающих повышение в крови уровня гормона альдостерона, на самом деле несколько. В зависимости от причин, вызвавших его повышение, гиперальдостеронизм делится на первичный (независимый от ренин-ангиотензивной системы) и вторичный (зависимый от нее).
В норме выработка альдостерона регулируется системой, называемой ренин-ангиотензин-альдостероновый каскад. Под воздействием определенных факторов запускается ряд биохимических процессов, стимулирующих выработку почками и другими органами особого вещества – ренина, который способствует образованию ангиотензина, из которого впоследствии образуется альдостерон.
При первичном гиперальдостеронизме повышение уровня альдостерона происходит независимо от процессов образования ренина и ангиотензина – это наблюдается при локальной патологии надпочечников, опухолевых новообразованиях.
Вторичный гиперальдостеронизм наблюдается при серьезной патологии сердца, печени, почек, а также в результате приема мочегонных лекарственных препаратов.
Почти в 2/3 случаев первичный альдостеронизм возникает из-за небольших размеров (не более 4 см) односторонней аденомы коры надпочечников. Злокачественная форма первичного гиперальдостеронизма диагностируется лишь в 2% случаев и представляет собой карциному. Оставшиеся 30% случаев первичного гиперальдостеронизма связаны с увеличением числа железистых клеток – гиперплазией – коры надпочечников. Причины развития этого состояния неизвестны, поэтому гиперальдостеронизм в данном случае носит название идиопатического.
Повышенное содержание в крови альдостерона вызывает задержку в организме натрия и усиливает выведение с мочой калия. Избыток натрия влечет за собой задержку в организме жидкости, что приводит к повышению объема циркулирующей крови, угнетает синтез ренина и ангиотензина, повышает восприимчивость стенки сосудов к воздействию неблагоприятных факторов, вызывающих повышение артериального давления. Недостаток калия негативно сказывается на функционировании многих органов и систем, в частности, он вызывает нарушения структуры и функции почечных канальцев, мускулатуры, нервной системы (как центральной, так и периферической), усиливает нервно-мышечную возбудимость, снижает толерантность к глюкозе.
Клинические проявления альдостеромы
Страдают альдостеромой, как правило, лица в возрасте 30-50 лет, причем женщины – в 3 раза чаще мужчин.
Больные могут предъявлять жалобы на:
- выраженную постоянную головную боль;
- общую слабость;
- слабость в мышцах, невозможность выполнять физические нагрузки, легко выполняемые ранее;
- постоянную жажду;
- повышенное мочеотделение, особенно в ночные часы;
- парестезии (чувство покалывания, жжения, пощипывания) лица, кистей и стоп;
- судороги;
- повышение артериального давления – как стабильное, так и с периодическими гипертензивными кризами.
Диагностика альдостеромы
Больным с симптоматикой, характерной для альдостеронизма, показан ряд диагностических мероприятий, позволяющих установить точный диагноз и провести дифференциальную диагностику первичного и вторичного гиперальдостеронизма.
Прежде всего, больным, предъявляющим жалобы на стойкое повышение артериального давления и другие симптомы из указанных выше, назначают общий и биохимический анализ крови, общий анализ мочи и ЭКГ.
В общем анализе определяется повышенная СОЭ, могут отмечаться признаки анемии (сниженное содержание гемоглобина и эритроцитов) и повышение уровня лейкоцитов, в частности нейтрофилов.
В биохимическом анализе крови определяют показатели содержания калия и натрия. Уровень первого резко снижен, второго же, наоборот, повышен.
В анализе мочи обнаруживается сниженная плотность ее, а также избыток содержания калия.
Кардиограмма отражает измерения, характерные для сниженного содержания калия в крови, а именно:
- снижение вольтажа;
- инверсию (пик не вверх, а вниз) зубца Т;
- снижение сегмента ST ниже изолинии;
- удлинение интервала QT.
При обнаруженных в крови гипокалиемии и гипернатриемии, в случае достаточного поступления этих минералов в организм с пищей, определяют уровень в крови гормонов – альдостерона и ренина. Обнаруживается, что содержание альдостерона резко повышено – в 3-4 раза выше нормальных значений. Уровень же ренина зависит от того, какой вид альдостеронизма имеет место в данном случае – первичный или вторичный. При первичном альдостеронизме концентрация ренина в плазме крови снижена, а в случае вторичного, когда повышение уровня альдостерона связано с какой-либо серьезной фоновой патологией, активность ренина возрастает параллельно с повышением уровня альдостерона.
Экскреция (выделение) альдостерона с мочой также будет повышена.
Для дифференциальной диагностики первичного и вторичного гиперальдостеронизма могут быть проведены и функциональные пробы – например, со спиронолактоном или фуросемидом.
С целью подтверждения диагноза используются методы топической диагностики – компьютерная и магнитно-резонансная томография. Аппарат КТ выявляет новообразования надпочечников размерами более 10 мм, а МРТ обнаруживает опухоль даже менее 10 мм в диаметре.
УЗИ надпочечников малоинформативно, поскольку может обнаружить лишь крупную опухоль – размерами более, чем 2-3 см.
Лечение альдостеромы
Больным, страдающим идиопатической формой первичного альдостеронизма, возникшего вследствие двусторонней диффузной гиперплазии надпочечников, показана консервативная терапия с использованием препарата спиронолактон в сочетании с лекарственными средствами, понижающими артериальное давление.
Феохромоцитома
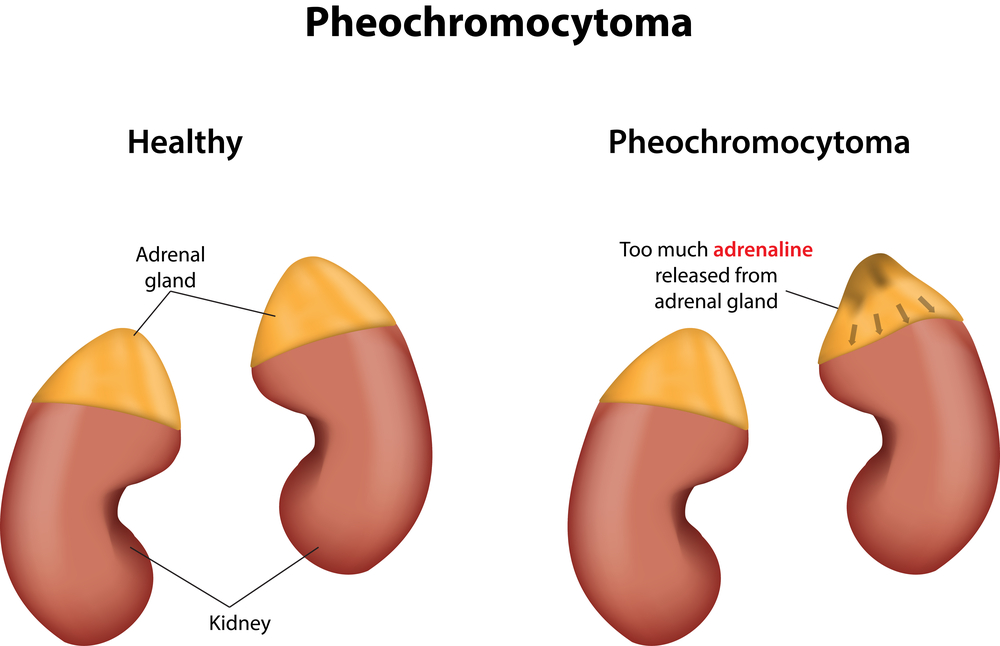
Феохромоцитома – это опухоль, происходящая из мозгового вещества надпочечников, а именно из так называемой хромаффинной ткани, продуцирующей вещества катехоламины – адреналин, норадреналин, дофамин. Второе название данного образования – хромаффиннома.
Важно знать, что в процессе опухолевого перерождения хромаффинной ткани помимо катехоламинов могут продуцироваться в больших количествах и другие вещества, такие, как адренокортикотропный гормон или серотонин: это вносит в клиническую картину заболевания существенно разнообразие и затрудняет диагностику.
К сожалению, порядка 60% случаев феохромоцитомы диагностируются посмертно. У 9 из 10 больных место локализации опухоли типичное – надпочечники (чаще с одной, реже с обеих сторон), а у 10% больных новообразование локализуется в иных местах организма. Наиболее типичными местами вненадпочечниковой локализации хромаффинной ткани являются:
- симпатический нервный ствол;
- дуга аорты, брюшная аорта;
- диафрагма;
- селезенка;
- почки;
- яичники и яички;
- мочевой пузырь.
Как правило, феохромоцитома – это доброкачественное новообразование, но существует и злокачественная его форма, называемая феохромобластомой.
Причины и механизмы возникновения заболевания
К сожалению, нельзя сказать достоверно, почему возникает феохромоцитома. Вероятно, имеет место генетическая предрасположенность к данной патологии, поскольку нередки семейные случаи заболевания ею.
Механизм развития хромаффинномы связан с повышенной выработкой опухолевыми клетками катехоламинов – адреналина, норадреналина и дофамина. В момент криза уровень содержания этих веществ в крови существенно повышается – нередко их концентрация превышает нормальную в десятки раз.
Основными эффектами катехоламинов является повышение артериального давления и интенсификация процессов обмена веществ. Под воздействием этих гормонов происходит внезапный резкий спазм кровеносных сосудов и возрастает частота сердечных сокращения. Эти изменения приводят к резкому повышению до высоких цифр как систолического, так и диастолического давления. Спазмируются не только крупные сосуды, но и сосуды кожи и слизистых, органов брюшной полости, мышц. Просвет бронхов и кишечника расширяется, процесс расщепления гликогена до глюкозы в печени – ускоряется. Изменения в миокарде характеризуются развитием катехоламиновой миокардиодистрофии и аритмии. Ускоряются процессы обмена веществ, теплопродукции, распада жиров и гликогена, ослабевают эффекты инсулина.
Патоморфология феохромоцитомы
Доброкачественная феохромоцитома, как правило, имеет одностороннюю локализацию и представляет собой образование не более 5 см в диаметре и 100 г в массе. Растет постепенно, инвазивный рост не характерен.
Феохромобластома часто достигает огромных габаритов – до 30 см в диаметре и массой 2 и более кг. Она спаяна с окружающими ее тканями, покрыта капсулой, имеющей неравномерную толщину. Характеризуется быстрым ростом, прорастает в окружающие органы и ткани, с током крови и лимфы метастазирует. Расположение опухоли обычно двустороннее. Может одновременно присутствовать не одно, а сразу несколько новообразований.
Существует и условно злокачественный вид феохромобластомы. Эта опухоль по своим микро- и макрохарактеристикам занимает промежуточное место между доброкачественной и злокачественной формами. Такой вариант феохромоцитомы наиболее распространен.
Феохромоцитоме может сопутствовать гиперплазия мозгового слоя надпочечников.
Клинические проявления феохромоцитомы
Классической клинической картиной феохромоцитомы является пероксизмальная (приступами) артериальная гипертензия в сочетании с метаболическими и вегетативными симптомами, такими как:
- выраженная головная боль;
- боль в области сердца;
- общая слабость;
- дрожание тела – тремор;
- парестезии (чувство покалывания, жжения, пощипывания в коже);
- головокружение;
- сердцебиение;
- чувство страха и тревоги;
- потливость;
- бледность или гиперемия (покраснение) кожи;
- ощущение жара;
- боль в области желудка;
- тошнота;
- рвота;
- одышка;
- избыточное выделение мочи;
- нарушения зрения;
- судороги.
В зависимости от особенностей течения заболевания различают 4 формы феохромоцитомы.
- Классическая – пароксизмальная – форма. Характеризуется возникающими на фоне нормального артериального давления приступами гипертонии. Приступы продолжаются от 2-3 минут до получаса, возникают с периодичностью от 1 раза в 2-3 месяца до 20 раз в сутки. По мере прогрессирования болезни частота, продолжительность и интенсивность приступов возрастают. Провоцируется приступ следующими действиями:
- приемом пищи;
- физической нагрузкой;
- эмоциональным напряжением;
- пальпацией области локализации опухоли;
- травмами;
- переменой положения в постели;
- оперативными вмешательствами;
- беременностью и родами.
Приступу, как правило, предшествует «аура» в виде парестезий, дрожи в мышцах, болей в области живота стреляющего характера. После этого появляются и быстро нарастают головная боль, боли сжимающего характера в области сердца, сердцебиение. Также может отмечаться больным «мерцание» и двоение в глазах, боли в пояснице и животе. Больной возбужден, испытывает мучительный страх смерти, кричит. Кожные покровы его бледны, покрыты холодным потом. Все эти изменения происходят на фоне повышения артериального давления до уровня 280-360/180 мм рт. ст. Пульс аритмичен. В конце приступа отмечаются покраснение кожных покровов, профузный пот, слюно- и слезотечение, тошнота, рвота, обильное мочеиспускание, выраженная общая слабость. По мере прогрессирования классической формы болезни в сердечно-сосудистой системе и в почках возникают вторичные изменения, влекущие за собой устойчивое повышение артериального давления.
- Смешанная форма. Гипертензивные кризы случаются, но выражены менее ярко, поскольку изначально артериальное давление уже умеренно повышено.
- Постоянная форма. Клинически сходна с эссенциальной артериальной гипертензией (с гипертонической болезнью). Встречается наиболее часто, составляя порядка 65% всех случаев феохромоцитомы.
- Замаскированная форма. В связи с влиянием катехоламинов на обмен веществ, заболевание может протекать не типично, скрываясь под маской иных заболеваний. Ведущими синдромами при данной форме заболевания являются:
- сердечно-сосудистый (артериальная гипертензия сопровождается учащением сердечных сокращений, а при аускультации сердца тоны приглушены, на верхушке определяется систолический шум, акцент ІІ тона на верхушке; также диагностируются изменения показателей кардиограммы);
- психо-нейровегетативный синдром (головная боль и головокружение, тремор, потливость, парестезии, общая слабость, утомляемость, бледность, чувство страха и так далее);
- абдоминальный синдром (слюнотечение, тошнота и рвота, боли в животе во время приема пищи; иногда – признаки «острого живота»);
- эндокринно-обменный синдром (исхудание вплоть до кахексии, развитие симптоматического диабета, нарушения менструального цикла);
- синдром опухоли (боли в животе в проекции локализации опухоли, синдром нижней полой вены (головокружение и потеря сознания в положении лежа на животе), пальпируемое новообразование в животе).
Если феохромоцитома имеется у беременной женщины, она может симулировать поздний гестоз – вплоть до эклампсии, или же сочетаться с ним. При отсутствии своевременной диагностики в 50% случаев и мать, и плод погибают. Диагностированная же феохромоцитома в период беременности является прямым показанием к ее прерыванию или преждевременному родоразрешению.
У больных детского возраста хромаффиннома протекает без типичных для нее пароксизмов, а характеризуется стойким повышением артериального давления. Также у детей нарушается зрение: при осмотре офтальмологом на сетчатке определяются кровоизлияния.
Диагностика феохромоцитомы
Клиническая картина, описанная выше, позволяет врачу заподозрить заболевание. Для подтверждения диагноза проводят биохимический анализ крови, определяя уровень адреналина, норадреналина и дофамина. При феохромоцитоме содержание этих веществ в крови может увеличиваться даже в десятки раз.
На фоне повышения в крови катехоламинов в моче также повышается содержание их, а также продукта их обмена – ванилилминдальной кислоты (ВМК). Условием является сбор мочи либо в течение первых трех часов после криза, либо за сутки.
Чтобы выставить точный диагноз, вышеописанные исследования необходимо повторить 3-4 раза.
Могут быть проведены и функциональные пробы с гистамином, глюкагоном (эти вещества провоцируют выброс надпочечниками адреналина) или тропафеном, регитином, клонидином (блокируют сосудосуживающий эффект катехоламинов).
Кроме того, если в момент приступа взять кровь на анализ, в ней обнаружится повышенное содержание лейкоцитов (лейкоцитоз) и глюкозы.
С целью топической диагностики, как и при других опухолях надпочечников, используют компьютерную или магнитно-резонансную томографию. При локализации феохромоцитомы вне надпочечников проводят сцинтиграфию (сканирование) с предварительным введением в организм вещества, накапливающегося в хромаффинной ткани, или ангиографическое исследование. УЗИ в данном случае малоинформативно.
Лечение феохромоцитомы
Основным методом лечения хромаффинномы является хирургическое вмешательство в объеме односторонней адреналэктомии (удаление надпочечника со стороны поражения) вместе с новообразованием. Критерием полного удаления опухоли является абсолютная регрессия симптоматики и нормализация уровня катехоламинов в крови.
При адреналовом кризе больному необходимо ввести адренолитик – фентоламин. Его вводят в определенной дозировке через 5-10 минут до полного купирования криза. По достижению цели ту же дозу препарата вводят 1 раз в 2-4 часа в течение 24 часов, а затем переводят больного на пероральный прием непосредственно до операции. Если на фоне приема адреналитика сохраняется учащенное сердцебиение или аритмии, к лечению добавляют β-блокатор.
Прогноз
Как было сказано в начале статьи, 60% больных погибают, так и не узнав свой диагноз. Причинами смерти являются, как правило, тяжелые сосудистые осложнения: инсульты и инфаркты на фоне неконтролируемой артериальной гипертензии.
При своевременно проведенном хирургическом лечении пятилетняя выживаемость отмечается более, чем в 95% случаев. Иногда – у каждого десятого больного – к сожалению, случаются рецидивы.
К какому врачу обращаться
Чаще всего пациенты с феохромоцитомой обращаются к кардиологу в связи с тяжелой артериальной гипертонией. После их обследования и выявления опухоли надпочечников наблюдает таких пациентов эндокринолог. Лечение проводит хирург. В связи с тем, что симптомы болезни разнообразны, может потребоваться консультация онколога, психиатра, гастроэнтеролога, невролога, сосудистого хирурга.
