Под термином «гипопаратиреоз» следует понимать недостаточность функции паращитовидных желез со сниженной продукцией паратгормона или резистентностью тканей к его действию, что приводит к электролитным расстройствам (нарушению обмена кальция и фосфора). Данная патология относится к числу редких. Частота встречаемости гипопаратиреоза среди населения составляет 0,2-0,3 %.
Причины
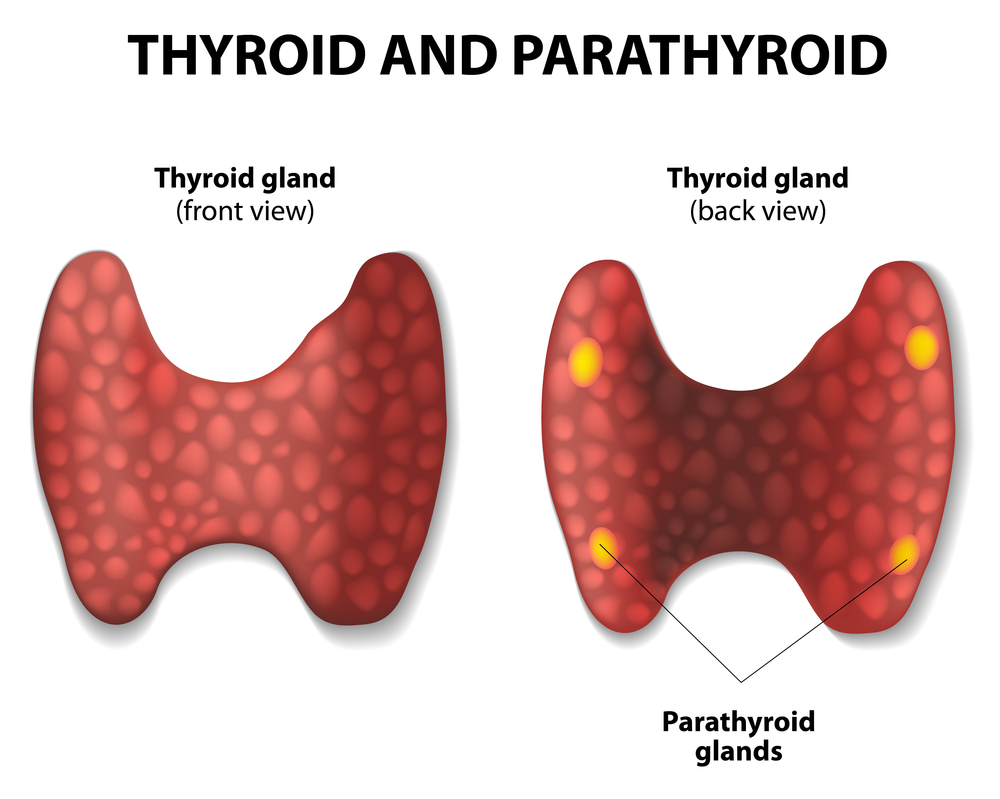
Причины возникновения гипопаратиреоза могут быть различными:
- врожденная гипоплазия или полное отсутствие паращитовидных желез;
- аутоиммунный процесс;
- нарушение иннервации или снабжения кровью паращитовидных желез (обычно при операциях на щитовидной железе);
- удаление органа или его части (послеоперационный гипопаратиреоз);
- облучение (дистанционная лучевая терапия, лечение радиоактивным йодом);
- поражение железистой ткани при кровоизлиянии, инфаркте;
- инфекция.
Недостаток паратгормона в организме приводит к нарушению электролитного обмена. Одним из его проявлений является гипокальциемия, возникающая вследствие уменьшения всасывания этого микроэлемента в кишечнике и недостаточной реабсорбции в почках. Также способствует низкой концентрации кальция в крови снижение синтеза в почечной ткани активного метаболита витамина D. Ослабление фосфатурического действия паратгормона проявляется возрастанием уровня фосфора в сыворотке крови.
Такие расстройства сопровождаются изменением проницаемости клеточных мембран и нарушением процессов реполяризации в нервной ткани. Это приводит к повышенной нервно-мышечной возбудимости и общей вегетативной реактогенности, что обуславливает повышенную судорожную активность.
Следует отметить, что гипопаратиреоз может быть не только самостоятельным заболеванием, нередко он является частью синдрома полигландулярной эндокринной недостаточности. В таком случае к нему присоединяется недостаточность функции щитовидной железы, половых желез, надпочечников.
Клинические проявления
Независимо от причины заболевания механизмы развития и клиническая картина различных вариантов гипопаратиреоза сходны. Основными симптомами данной патологии являются:
- фибриллярные подергивания отдельных мышечных пучков;
- судороги (преимущественно тонические);
- ощущение «ползанья мурашек»;
- вегетативные расстройства (жар, озноб, головокружение, сердцебиение, боль в области сердца);
- снижение памяти;
- проблемы с засыпанием;
- склонность к депрессивным состояниям;
- судорожные сокращения дыхательных мышц (ларингоспазм, бронхоспазм с угрозой асфиксии);
- затруднение при глотании;
- рвота;
- нарушение моторики кишечника (послабление стула или запоры);
- трофические расстройства (выпадение волос, повышенная ломкость ногтей, дефекты зубной эмали, ранняя седина);
- снижение зрения (катаракта).
Для заболевания характерны приступы тетании, которые начинаются с фибриллярных мышечных подергиваний, быстро переходящих в тонические судороги преимущественно в мышцах-сгибателях верхних конечностей, с поражением дыхательной мускулатуры и желудочно-кишечного тракта.
У части больных гипопаратиреоз имеет латентное течение. Эта форма болезни не имеет явных симптомов и обнаруживается только под влиянием провоцирующих факторов (психоэмоциональных перегрузок, инфекций, во время беременности).
При подозрении на снижение функции паращитовидных желез во время обследования врач проверяет у больного наличие симптомов, которые свидетельствуют о повышенной возбудимости двигательных нервных волокон и судорожной готовности.
- Симптом Хвостека (заключается в поколачивании в зоне выхода лицевого нерва; считается положительным, если в ответ на такое раздражение сокращаются мышцы лица);
- Симптом Труссо (если пациенту сдавить плечо жгутом, то через несколько минут у него появляются судороги в кисти);
- Симптом Шлезингера (для его выполнения необходимо согнуть пациенту прямую нижнюю конечность в тазобедренном суставе; при этом возникают судороги в разгибателях бедра и супинация стопы);
- Симптом Вейса (врач проводит легкое поколачивание в зоне наружного края глазницы, ожидая сокращения круговой мышцы век).
Принципы диагностики
Диагноз явной формы гипопаратиреоза не вызывает особых сложностей, при этом учитываются:
- жалобы больного;
- история его заболевания (хирургическое лечение болезней щитовидной железы, облучение органов шеи);
- данные объективного обследования.
Важную информацию о состоянии электролитного обмена и функции паращитовидных желез врач получает, оценивая результаты лабораторного исследования:
- гипокальциемия (ниже 2,2 ммоль/л);
- гипокальциурия;
- высокий уровень фосфатов в сыворотке крови;
- снижение концентрации паратгормона в крови.
При рентгенологическом исследовании может выявляться высокая плотность костей (нарушение процессов мобилизации кальция из костной ткани) и кальцификация базальных ганглиев в головном мозге.
Дифференциальная диагностика имеет большое значение для постановки правильного диагноза и предупреждения диагностических ошибок. Она проводится с патологическими состояниями, которые сопровождаются гипокальциемией и повышенной судорожной готовностью:
- псевдогипотиреоз (врожденная патология с признаками недостаточности паращитовидных желез, но с нормальным уровнем паратгормона в организме);
- эпилепсия;
- синдром мальабсорбции и недостаток витамина D;
- спазмофилия;
- инфекционные заболевания (столбняк, бешенство);
- гипогликемия и др.
Тактика ведения больных
Лечение гипопаратиреоза направлено на повышение концентрации кальция и снижение уровня неорганического фосфора и его соединений в крови.
Таким пациентам в течение всей жизни рекомендуется прием препаратов кальция и активных метаболитов витамина D при постоянном врачебном наблюдении и лабораторном контроле уровня кальция в крови с целью коррекции дозы лекарств. При возникновении гиперкальциемии препараты кальция временно отменяют и уменьшают дозу витамина D.
Для купирования острой тяжелой формы гипокальциемической тетании используются внутривенные вливания солей кальция (10 % кальция глюконат). Эффект от однократного введения сохраняется недолго (несколько часов), поэтому его необходимо вводить повторно. Также таким пациентам могут назначаться внутривенные инъекции кальцитриола.
При транзиторном гипопаратиреозе (например, после операции) для профилактики электролитных расстройств назначаются соли кальция внутрь или парентерально в течение 3-4 дней.
К какому врачу обратиться
При гипопаратиреозе необходимо лечение у эндокринолога. Дополнительно назначаются консультации специалистов в зависимости от симптомов болезни – невролога, кардиолога, гастроэнтеролога, офтальмолога, нефролога и других.
Заключение
Прогноз для жизни у больных гипопаратиреозом благоприятный. Они нуждаются в постоянном медицинском наблюдении и приеме медикаментов. При стабильном течении и медикаментозной компенсации такие лица считаются трудоспособными. Однако им противопоказаны некоторые виды работ (на высоте, у движущихся механизмов, за рулем автомобиля). При наличии частых приступов тетании, патологии центральной нервной системы, нарушения зрения трудоспособность у них утрачивается.
Специалист клиники «Московский доктор» рассказывает о гипопаратиреозе:
Доклад проф. Мокрышевой Н. Г. на тему гипопаратиреоза:
