Гангренозная пиодермия сопровождается деструктивными процессами в тканях кожных покровов и приводит к формированию участков некроза. Специалисты относят это заболевание к разновидности нейтрофильного дерматоза, который не протекает самостоятельно, а вызывается системными патологиями. Этот тяжелый прогрессирующий некроз кожи сопровождается возникновением язв, выделением из них гнойного экссудата с остатками отмерших тканей. Специалисты уделяют пристальное внимание изучению этого недуга, так как он приводит к серьезным трофическим отклонениям, которые впоследствии отягощают повседневную и социальную жизнь больных.
Гангренозная пиодермия относится к редким дерматологическим заболеваниям и ежегодно выявляется у 1-3 человек из 100 тысяч. Впервые эта болезнь была описана в начале XX века дерматологом Луи Броком, а в дерматологию данную нозологическую единицу в 1930 году ввели американские дерматологи Хокерман, Бранстинг и О’Лейри.
Примерно у 25-50 % пациентов причина гнойно-некротического поражения кожи так и не выявляется, и тогда больному ставится диагноз «идиопатическая гангренозная пиодермия». Специалисты отмечают, что чаще этот тяжелый недуг выявляется у людей с системными патологиями органов пищеварения, суставов, новообразованиями, лейкозами или аллергией.
Иногда гангренозную пиодермию называют другими терминами: геометрический фагеденизм, гангренозно-язвенная и серпингинирующая вегетирующая пиодермия или язвенный дерматит. Суть их применения заключается в преобладающем в клинической картине симптоме – постоянно прогрессирующей язве гнойно-некротического характера. В отдельную форму специалисты выделяют фагеденическую разновидность, которая обнаруживается только в условиях влажного и жаркого климата.
Гангренозная пиодермия наблюдается среди людей 20-40 лет и редко выявляется у детей. По наблюдениям специалистов, чаще этим дерматологическим заболеванием болеют женщины.
Причины

Пока ученые не смогли установить точных причин развития гангренозной пиодермии.
Наблюдения показали, что в ряде случаев заболевание имеет наследственные корни. Кроме этого, иногда оно возникает в виде симптомокомплекса на фоне таких генетических детерминированных патологий, объединенных в синдромы:
- PASS – симптомокомплекс признаков гангренозной пиодермии, гнойного артрита, акне, гнойного гидраденита;
- PAPA – синдром из признаков гангренозной пиодермии, гнойного артрита, гангренозного акне;
- PASH – симптомокомплекс признаков гангренозной пиодермии, симптомов акне и гнойного гидраденита.
Исследования генетического материала при вышеописанных синдромах показали, что ген PSTPI1/CD2BP1, который находится в хромосоме 15q, мутирует и симптомокомплекс наследуется по аутосомно-доминантному признаку.
Ряд ученых предполагают, что гангренозная пиодермия может развиваться из-за нарушений в работе иммунной системы. Принцип этой теории базируется на изменении чувствительности кожи к различным агентам, воздействующим на нее внешне или внутренне. Нарушения провоцируются процессами, вызванными длительным течением других системных патологий, приводящих к изменениям гуморального и клеточного иммунитета. В результате этих патологических процессов Т-хелперы синтезируют особые антитела реагины, которые повышают сенсибилизацию кожных покровов. Параллельно с этим Т-супрессоры пытаются подавить этот иммунный ответ, и у больного формируется нестандартная реакция, вызывающая деструкцию клеток соединительной ткани.
Механизм возникновения язв
Гнойно-некротический процесс при язвах условно разделяют на три стадии:
- Иммунных реакций. На этой стадии в организме больного накапливаются антитела, которые вырабатываются в ответ на определенный первично воздействующий фактор-раздражитель и активны по отношению к определенному антигену. Лимфоциты и антитела Е поступают в кожные покровы и делают их более чувствительными к внешним и внутренним факторам.
- Патохимическая. Чужеродный антиген поступает в ткани кожи вторично и запускает реакцию в клетках кожных покровов. В результате выделяющиеся биоактивные вещества провоцируют развитие воспаления.
- Патофизиологическая. Внедрение чужеродного агента, вызывающее воспаление, запускает специфический ответ в виде начала деструкции кожи. Выраженность этой патологической реакции зависит от состояния иммунной системы больного и количества воздействующего чужеродного агента.
Формы гангренозной пиодермии
Клиническая картина гангренозной пиодермии может быть вариабельной. В зависимости от симптоматики специалисты выделяют несколько форм этого заболевания:
- Классическая язвенная. На кожных покровах возникают фиолетовые язвы, края которых нависают над поверхностью сформировавшегося поражения. Эта форма развивается на фоне системных патологий органов пищеварения, легочной или суставной тканей. Она протекает в виде пиостоматита, гнойно-гангренозного повреждения слизистых оболочек половых органов и дыхательных путей, периорбитальных тканей, слизистых верхних дыхательных путей.
- Атипичная. Эта форма недуга в зависимости от характера поражения кожных покровов бывает пустулезной или буллезной. Возникает на фоне миелопролиферативных недугов и лейкозов. В зависимости от разновидности атипичной формы у больного появляются высыпания в виде пузырьков или фурункулов, имеющих отечную кайму по контуру. Они располагаются на лице, руках и ногах.
- Постравматическая. Эта форма гангренозной пиодермии возникает только у больных с патергией. Симптомы появляются в ответ на травмирующий фактор (инъекцию, ранение и пр.).
- Фагеденическая. Развивается только эндемично – в условиях жаркого и влажного климата. При этой форме заболевания очаги поражения специфичны, так как всегда являются множественными и спаиваются с нижележащими тканями.
- Злокачественная поверхностная гранулематозная. Возникает только на фоне системных патологий и злокачественных новообразований.
Симптомы
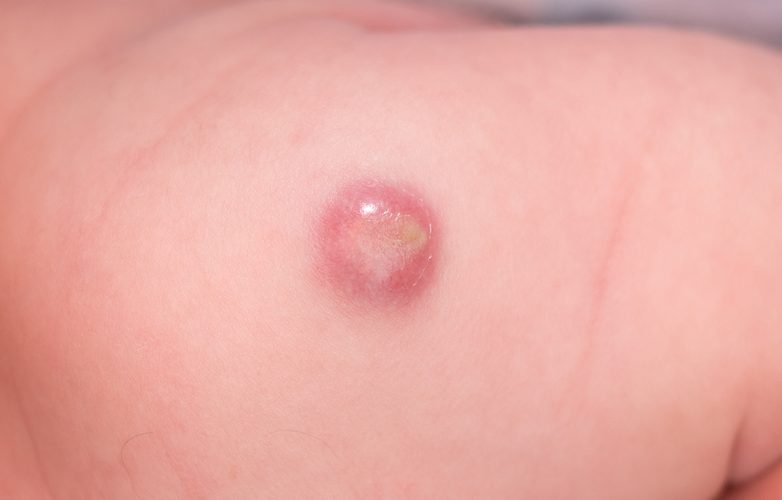
Основным проявлением гангренозной пиодермии являются деструктивные поражения кожных покровов. Впоследствии очаги некротизируются. Почти у половины больных участок поражения формируется на голени. Всего на теле пациента формируется от 1 до 3 очагов гангренозной пиодермии, которые в большинстве случаев занимают менее 5 % площади кожных покровов тела.
Заболевание начинается с того, что на коже больного появляются высыпания в виде фурункулов, которые возникают на фоне покрасневшей кожи. Элементы сыпи наполнены прозрачной жидкостью или экссудатом с примесями крови. Кожные покровы под фурункулами становятся более плотными. Больной может ощущать дискомфорт в виде саднения, зуда или жжения.
Прогрессирование сыпи при гангренозной пиодермии приводит к образованию язвы, которая увеличивается в размерах, разрастаясь в ширину и вглубь. Эти очаги деструкции кожных покровов могут достигать размеров ладони. Они вызывают боли различной интенсивности (часто мучительные).
Пик воспаления характеризуется формированием сплошной язвы ливидного (синюшно-бледного, свинцово-синего, серо-синеватого) оттенка, края которой имеют вид валиков. Очаг деструкции доставляет сильные боли и может приводить к бессоннице, депрессии и повышенной нервозности больного. Контуры поражения представляют собой лоскуты из остатков неизмененного деструкцией эпидермиса. Прогрессирование гнойно-некротических процессов приводит к накоплению гноя, кровянистых и некротических включений. Они имеют зловонный запах. При осмотре дна очага выявляется его бугристая поверхность с выраженными грануляциями яркого цвета. Со временем края очага трансформируются в рубец.
Фагеденическая форма заболевания характеризуется особенным течением. От других форм недуга ее отличает быстрый процесс формирования язвенного очага. Она покрывается серым налетом, имеет очень твердый валик с заостренными краями по контуру и плотно спаивается с подлежащими тканями. Кроме проявлений со стороны кожных покровов у больного наблюдаются симптомы воспаления нервов и лимфатических сосудов.
На фоне протекающих патологических изменений кожных покровов при гангренозной пиодермии общее состояние больного почти не изменяется. На пике воспалительно-гнойных процессов могут появляться боли в суставах или мышцах. Кроме этого, пациенты предъявляют жалобы на основное заболевание, ставшее первопричиной деструктивно-некротических поражений кожи.
Гангренозная пиодермия начинается остро. Однако этот период длится недолго и быстро переходит в хроническое волнообразное течение. Рецидивы очагов поражений возникают часто и существенно отягощают жизнь больного. Почти у половины больных очаг поражения формируется на голени.
Диагностика
Диагноз «гангренозная пиодермия» ставится на основании анализа жалоб и данных осмотра пациента. Заподозрить развитие заболевания позволяет специфичность симптомов:
- характерное расположение очага поражения и его спаянность с тканями под кожей;
- внешний вид очага: гиперемия и валик по краям;
- быстрое прогрессирование деструкции и некроза;
- отсутствие соответствующих дифференциальных диагнозов;
- быстрое регрессирование гнойно-некротического очага в ответ на начатое иммунодепрессивное лечение.
Больному обычно рекомендуются консультации сразу нескольких специалистов (онколога, гастроэнтеролога и пр.), так как гангренозная пиодермия является междисциплинарным недугом и требует лечения первопричин. В некоторых случаях проводится гистологический анализ взятых из очага поражения образцов кожи. Это исследование не всегда показательно, но в некоторых спорных случаях помогает в диагностике. В тканях выявляются очаги тромбоза, островки деструкции и грануляций.
Кроме изучения гистологического строения пораженной кожи больному назначаются исследования для дифференциальной диагностики гангренозной пиодермии со следующими дерматологическими и системными заболеваниями:
- сифилис III стадии;
- глубокие дерматомикозы;
- язвенный туберкулез;
- гангрена;
- вегетирующая язвенная пиодермия;
- карбункул;
- гранулематоз Вегенера;
- амебиаз;
- бромодерма;
- вегетирующая пузырчатка;
- пустулезный псориаз;
- клостридиальная и микобактериальная инфекция.
Для этого больному могут назначаться дополнительные исследования (например, анализ крови на RW, биохимия крови, анализ кала и пр.). Их перечень определяется индивидуально. Кроме этого, соответствующими специалистами (например, гастроэнтерологом или онкологом) рекомендуется план обследования для выявления первопричин гангренозной пиодермии.
Лечение

Основная цель лечения гангренозной пиодермии направляется на устранение причины развития этого деструктивно-некротического поражения кожных покровов. Терапия назначается профильным специалистом, а с повреждениями кожи продолжает работу врач-дерматолог. Для устранения поражений кожных покровов назначаются препараты и мероприятия, направленные на лечение воспаления, устранение болей, топическую и таргетную иммуномодулирующую терапию.
Устранение влияния триггеров заболевания достигается путем назначения больному высоких доз системных глюкокортикостероидов (преднизолона) и антибиотиков. Иногда они могут заменяться ингибиторами циклоспорина и TNF, но эти препараты считают средствами второй и третьей линии, так как их применение не всегда оправдано. В случаях локальных и немасштабных поражений кожи эти средства могут вводиться перорально или местно.
В 1997 году для экспериментального лечения гангренозной пиодермии был использован внутривенный раствор циклофосфамида. Это средство вводилось 9 больным, и положительные результаты в виде полной ремиссии были достигнуты у 7 из них. Этот факт показывает, что циклофосфамид может быть эффективным. Однако пока масштабные исследования о его влиянии не проводились, и препарат не включается в стандартный протокол лечения.
Терапия сформировавшейся при гангренозной пиодермии язвы направляется на очищение повреждения, обеспечение устранения его отечности путем компрессионной терапии. Для этого могут использоваться различные антисептические средства (перманганат калия или сульфадиазин серебра 1%). Важной частью при наложении повязок является поддержание достаточной влажности раневой поверхности, так как ее пересыхание нежелательно. Кроме этого, марля может прилипать к язве и при повторных перевязках травмировать кожу. Эти проблемы могут быть полностью решены при помощи наложения официнальных гидроколлоидных повязок, под которые вводится 2% раствор кромогликата натрия, устраняющий адгезивность (прилипание) перевязочного средства.
В некоторых случаях очищение раневой поверхности может выполняться при помощи вибрационно-турбулентных ванн. Для улучшения заживления ран используются влажные высыхающие повязки с глюкокортикоидными растворами (эти же растворы могут вводиться непосредственно в зону очага), никотиновой камедью, местным дапсоном или 5-аминосалициловой кислотой. Кроме антисептической обработки раневой поверхности, при гангренозной пиодермии показано применение ферментативных и аутолитических средств. Они улучшают очищение язвы и ускоряют процессы регенерации. Также применение данных препаратов уменьшает неприятный запах и степень инфицированности раневой поверхности.
Целесообразность хирургической обработки ран при гангренозной пиодермии определяется индивидуально, подобные манипуляции должны проводиться с осторожностью. Эти операции называются некрэктомией и выполняются только в исключительных случаях.
Для устранения болевого синдрома, который всегда сопровождает гангренозную пиодермию, больному назначаются адекватные схемы приема анальгетиков. При отсутствии правильного купирования болей у пациентов могут возникать негативно сказывающиеся на качестве жизни тревожные состояния, стресс и депрессия. Для обезболивания больным рекомендуется прием нестероидных противовоспалительных средств (Дексалгин, Кетанов и др.) или парацетамол (ацетаминофен).
Современные методы лечения гангренозной пиодермии
В медицинской литературе есть данные о попытках применения других системных иммунодепрессантов: сульфасалазин, азатиоприн, метотрексат, микофенолят-мофетил. Однако они не доказали своей эффективности, и исследователи продолжили работу над попытками введения в план терапии таргетных биологических средств. Именно поэтому сейчас специалисты уделяют пристальное внимание разработкам введения в план терапии этих инновационных препаратов, показывающих хорошие результаты.
Гангренозная пиодермия относится к нейтрофильным дерматозам, а многочисленные исследования по лечению этой группы дерматологических заболеваний показали, что таргетная терапия является эффективной мерой в борьбе с данными недугами. Состояние тканей существенно улучшается при введении в план лечения таргетных препаратов – особенно антагонистов IL-1β и TNF. Такие средства активируют иммунитет пациентов, эти процессы позитивно сказываются на течении заболевания.
Для терапии гангренозной пиодермии используются и антагонисты ФНО:
- Инфликсимаб – это моноклональное антитело позволяет добиваться уменьшения размера язв, сокращения сроков заживления ран, улучшения качества жизни и ремиссии;
- Адалимумаб – дает хорошие результаты при терапевтически стойкой гангренозной пиодермии;
- Этанерцепт – эффективен для лечения рефрактерных случаев гангренозной пиодермии;
- Канакинумаб – гарантирует уменьшение размеров раны и улучшает индекс качества жизни.
Ученые до сих пор проводят исследования для оценки эффективности таких таргетных средств, как анакинра (Кинерет), гевокизумаб, бродалумаб, тоцилизумаб и икзекизумаб (Талтз). По мнению экспертов, они обладают высоким потенциалом и могут помочь врачам справляться с этим социально значимым заболеванием, которое может приводить к инвалидизации больных.
К какому врачу обратиться?
При появлении на поверхности кожи гнойничковых высыпаний инфильтративного характера, которые сопровождаются неприятными ощущениями и болью, следует обратиться к дерматологу. В дальнейшем для консультации пациента могут привлекаться врачи других специализаций (гастроэнтеролог, хирург, генетик и др.). Больным, у которых недуг вызвал нарушения со стороны психики, рекомендуется наблюдение у психолога или психотерапевта.
Гангренозная пиодермия относится к группе нейтрофильных дерматозов. Это сложное с диагностической и терапевтической точки зрения и опасное заболевание все еще остается проблемой для врачей разных специализаций. Для его лечения могут использоваться различные группы препаратов, которые обеспечивают очищение и заживление раневой поверхности деструктивно-некротических очагов. Основная цель терапии направляется на устранение первопричины гнойной пиодермии и восстановление иммунитета.
