Лейкоз – опухоль кроветворной ткани, первичный очаг которой расположен в костном мозге. Образовавшиеся там опухолевые клетки выходят в периферическую кровь, вызывая признаки болезни. Все лейкозы делят на острые и хронические. Это деление основано не на длительности или внезапности заболевания, а на особенностях клеток, подвергающихся злокачественному перерождению. Если перерождаются незрелые клетки (бласты), то лейкоз называют острым. Если изменяются уже созревшие клетки, лейкоз называется хроническим.
Острые лейкозы
При остром лейкозе страдают клетки-предшественницы, из которых могли бы в дальнейшем образоваться нормальные клетки крови. Однако при злокачественном перерождении такие клетки останавливаются в своем развитии. В прошлом веке заболевание приводило к смерти больных в течение нескольких месяцев, поэтому и было названо «острым». В настоящее время во многих случаях удается добиться длительной ремиссии болезни, особенно при раннем начале терапии.
Острым лейкозом чаще заболевают дети в возрасте 3-4 лет, а также люди 60-69 лет, чаще мужчины.
Причины болезни науке неизвестны. Определен лишь ряд факторов риска:
- наследственная предрасположенность;
- ионизирующая радиация;
- токсины (например, бензол);
- вирусы, угнетающие иммунитет;
- применение лекарств для химиотерапии (побочный эффект мелфалана и других препаратов);
- заболевания кроветворения (анемии, не поддающиеся лечению, и некоторые другие).
Под действием неизвестной причины в костном мозге возникает очаг быстро делящихся недифференцированных клеток, которые вытесняют здоровые. Опухолевые клетки распространяются по кровеносным сосудам, образуя метастазы в головном мозге, селезенке, печени и других органах.
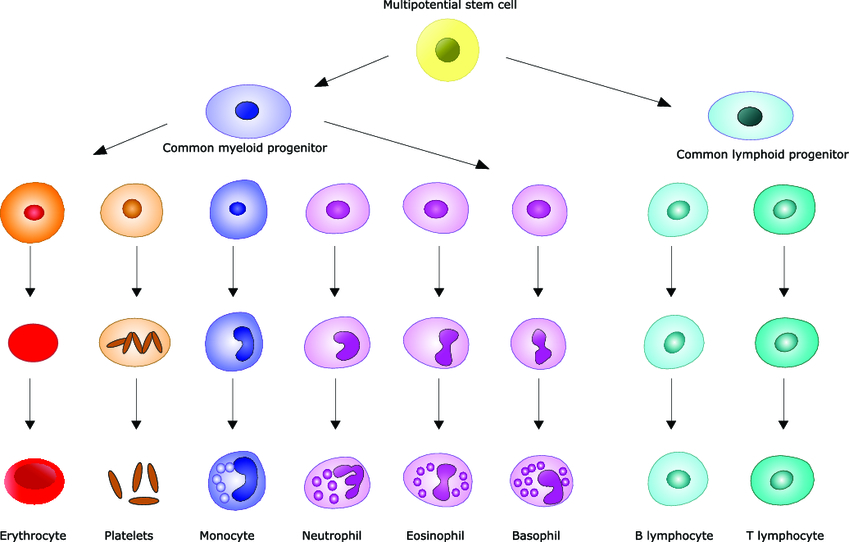
Как известно, лейкоциты представлены несколькими группами клеток. Базофилы, эозинофилы и нейтрофилы (полиморфноядерные лейкоциты) и моноциты имеют общего «предка» – клетку-предшественницу миелопоэза. Источником же лимфоцитов становится клетка-предшественница лимфопоэза. В зависимости от поражения того или иного типа развивается один из видов:
- острый лимфолейкоз, или лимфобластный лейкоз;
- острый нелимфобластный лейкоз.
У взрослых в большинстве случаев встречается второй вариант.
Стадии течения заболевания:
- начальная, когда видимые симптомы отсутствуют;
- развернутая, включающая первую атаку, ремиссию, рецидивы;
- терминальная, характеризующаяся полным угнетением кроветворения, язвенно-некротическими осложнениями и завершающаяся смертью больного.
Главные синдромы (группы симптомов, имеющие общее происхождение):
- гиперпластический, обусловленный опухолевым ростом;
- анемический;
- геморрагический (кровоточивость);
- синдром интоксикации.
В половине случаев болезнь начинается внезапно, напоминает острое респираторное заболевание, появляется лихорадка, головная боль, разбитость, нередко сильные боли в животе с тошнотой, рвотой, жидким стулом.
У 10% больных заболевание впервые проявляется носовым, маточным или желудочным кровотечением, а у некоторых первым признаком является гингивит или стоматит. Бывает, что сначала появляется склонность к образованию синяков, боли в костях и суставах. Нередко начало болезни пропускается и больным, и врачом, так как не сопровождается какими-либо симптомами (у 52% пациентов). В это время уже есть изменения в анализе крови, позволяющие предположить диагноз.
В развернутом периоде поражаются различные органы, поэтому симптомы очень разнообразны.
Опухолевая интоксикация сопровождается лихорадкой, потливостью, слабостью, быстрым снижением веса. Гиперпластический синдром сопровождается видимым увеличением лимфоузлов, болью в левом подреберье из-за изменения размеров селезенки.
При метастазах в отдаленные органы больного могут беспокоить сильная головная боль, боль в спине, животе, понос, кожный зуд, кашель, одышка. Анемический синдром сопровождается головокружением, слабостью, склонностью к обморокам. Могут возникать обширные кровоизлияния под кожей, интенсивные носовые, маточные, желудочные, кишечные кровотечения. Все эти признаки связаны с угнетением кроветворения.
Поражение кожи протекает в виде импетиго (пиодермии) или дерматита Дюринга. Иногда на коже лица и головы появляются узлы, сливающиеся между собой и образующие картину «морды льва».
Особая настороженность в отношении острого лейкоза должна быть в следующих случаях:
- ангина, трудно поддающаяся лечению или рецидивирующая;
- острые респираторные инфекции с увеличением лимфоузлов, появлением кровоизлияний на коже и болью в суставах;
- лимфаденит;
- гиперпластический гингивит (воспаление десен).
Для подтверждения диагноза необходимо провести анализ крови и пункцию костного мозга. Сразу после этого начинают химиотерапию. Это позволяет добиться ремиссии у 60-80% взрослых больных и полностью вылечить 20-30% заболевших.
Хронические лейкозы
В зависимости от пораженных клеток различают миелопролиферативные и лимфопролиферативные заболевания.
Миелопролиферативные:
- хронический миелолейкоз;
- эритремия;
- сублейкемический миелоз;
- эссенциальная тромбоцитемия.
Лимфопролиферативные:
- хронический лимфолейкоз;
- миеломная болезнь;
- болезнь Вальденстрема;
- болезнь тяжелых цепей.
Хронический миелолейкоз
При этом заболевании в костном мозге усилен синтез гранулоцитов (в основном нейтрофилов). Исход болезни – так называемый бластный криз, часто заканчивающийся гибелью больного.
Причина болезни – мутация клетки-предшественницы миелопоэза, сопровождающаяся образованием специфического маркера – «филадельфийской хромосомы». Заболевание поражает в основном взрослых в возрасте 25-45 лет, несколько чаще мужчин. Хронический миелолейкоз – самый распространенный из всех опухолей кроветворной ткани у взрослых. В течение года заболевают от 3 до 11 человек из 1 миллиона. Продолжительность жизни больных – около 5 лет, при раннем начале лечения выживаемость улучшается.
В начале болезни симптоматика отсутствует, но в крови уже определяются изменения. В развернутой стадии появляются признаки опухолевой интоксикации и разрастания опухолевых клеток:
- слабость;
- потливость;
- снижение веса;
- боль в правом и левом подреберьях;
- боли в костях;
- изменения кожи (узлы, гнойники, шелушение, кожный зуд, покраснение);
- характерные изменения в анализе крови.
В терминальной стадии угнетаются все ростки кроветворения. Характерно истощение больного, значительное увеличение печени и селезенки, геморрагии на коже, кровотечения, а также гнойно-воспалительные осложнения (пневмония, пиодермия) и признаки увеличения в крови количества мочевой кислоты.
В этой же стадии наступает бластный криз: выброс в кровь незрелых клеток, в связи с чем хронический миелолейкоз приобретает черты острого с неблагоприятным течением.
Для диагностики исследуют кровь, костный мозг, а также проводят пункцию селезенки. После подтверждения диагноза начинают химиотерапию.
Хронический лимфолейкоз
Это заболевание составляет до трети всех лейкозов. Оно связано с патологическим размножением в костном мозге лимфоцитов. Хронический лимфолейкоз поражает только взрослых, преимущественно старше 50 лет, мужчин в 2 раза чаще, чем женщин.
В основе развития болезни – наследственная предрасположенность и нарушения иммунитета. Хромосомных мутаций при ней нет, не определяется связь с радиацией, действием токсинов. Бластный криз возникает очень редко. Часто болезнь течет бессимптомно, и ее выявляют при случайном анализе крови.
Первые признаки хронического лимфолейкоза:
- симметричное увеличение лимфоузлов, чаще подчелюстных, шейных, затем подмышечных и паховых;
- потливость по ночам;
- снижение веса.
Симптомы болезни в развернутой стадии:
- кожный зуд;
- лихорадка;
- боли в костях;
- увеличение печени и селезенки, боль в верхней части живота;
- поражение кожи;
- увеличение лимфоузлов;
- носовые кровотечения;
- кровоизлияния под кожу;
- изменения в анализе крови.
Болезнь осложняется гнойно-воспалительными процессами и аутоиммунной гемолитической анемией. В терминальной стадии нередко развивается лимфосаркома: злокачественная опухоль лимфатических узлов.
Диагностика осуществляется на основе анализов крови и костного мозга. При минимальной активности болезни можно ограничиться наблюдением и нормализацией условий быта, ограничением солнечной радиации. Болезнь нередко протекает доброкачественно, и длительность жизни достигает 20 лет. После начала прогрессирования больные живут в среднем 4-5 лет.
Истинная полицитемия (эритремия) и миеломная болезнь рассмотрены в отдельных статьях.
К какому врачу обратиться
Лейкоз относится к опухолевым заболеваниям, его лечит врач онкогематолог. При появлении симптомов заболевания можно обратиться сначала к гематологу. Если болезнь впервые проявляется кровотечениями, необходима срочная помощь ЛОР-врача, гинеколога, хирурга. При поражении полости рта больные обращаются к стоматологу, при изменениях кожи – к дерматологу. Врачи этих специальностей должны помнить о возможности лейкоза у своих пациентов. Осложнения чаще всего развиваются в нервной системе, легких, при этом больного консультирует соответствующий специалист – невролог, пульмонолог.
