Стабильность любого сустава является главным условием его нормального функционирования. Благодаря этому он может совершать движения необходимой амплитуды и в определенном направлении. Стабильность колена обеспечивается многими структурами: суставной сумкой и окружающими ее мышцами, менисками, костными мыщелками, связочным аппаратом и сухожилиями мышц.
Главная роль в обеспечении стабильности этого сустава принадлежит следующим связкам колена:
- передняя и задняя крестообразная;
- связки надколенника;
- боковые: внутренняя и наружная коллатеральные.
Именно поражения связок снижают прочность сопоставления костей сустава и приводит к его нестабильности. Повреждение той или иной связки будет сопровождаться смещением поверхностей сустава в ту или иную сторону и поэтому характер и выраженность проявлений нестабильности колена определяются видом поврежденной связки.
Причины
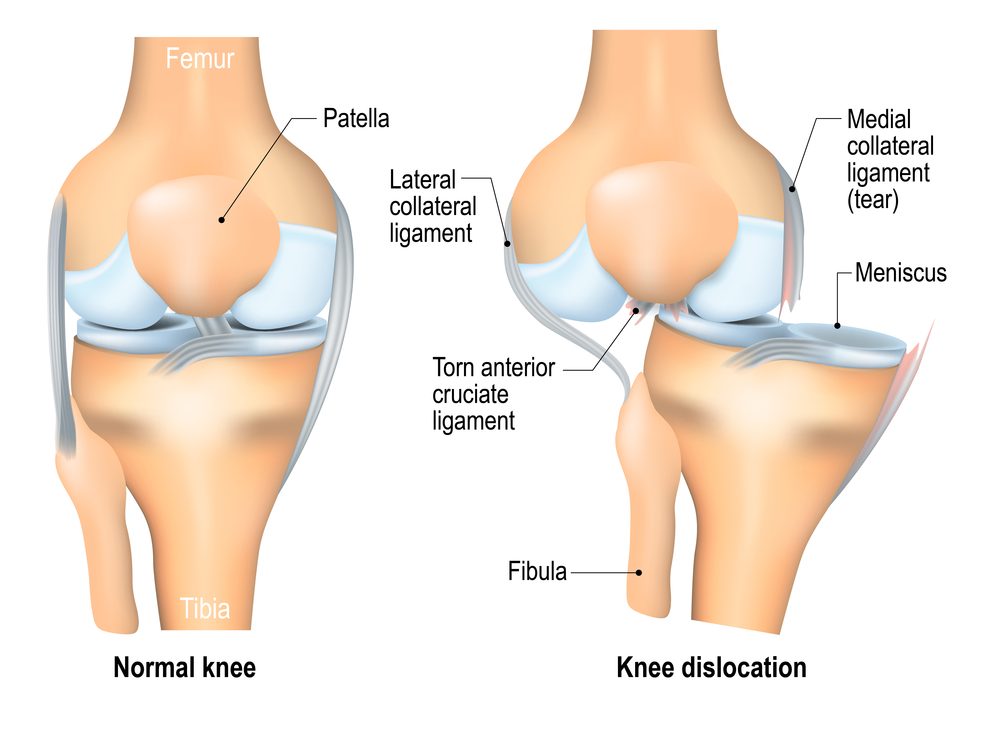
Самой частой причиной нестабильности коленного сустава являются перенесенные ранее вывихи или подвывихи. Обычно разбалансировка сустава провоцируется неправильным или не до конца вылеченным вывихом. Несколько реже нестабильность вызывается вывихами надколенника. Другими причинами данного нарушения могут становиться следующие состояния:
- травмы колена: прямые прицельные удары, падения, прыжки с высоты с опорой на ногу;
- резкие и сильные сгибания и разгибания сустава при атрофии связочного аппарата, вызванной недостатком витаминов и минералов;
- врожденные аномалии коленного сустава, сопровождающиеся слабостью или недоразвитостью связочного аппарата.
В легких случаях у больного повреждается только одна связка, а в тяжелых – несколько и иногда с вовлечением других структур коленного сустава (сухожилий, мениска и пр.). Тяжелые случаи могут вызываться сочетанными травмами, которые чаще происходят при транспортных происшествиях, производственных авариях или падениях с высоты.
Нестабильность коленного сустава может наблюдаться у людей разных возрастных групп. Чаще она выявляется у ведущих активный образ жизни людей молодого или среднего возраста. В группу риска по этой патологии включают спортсменов, занимающихся футболом, баскетболом, лыжным спортом, бегом, легкой атлетикой, и трейсеров. Высокая вероятность нестабильности этого сустава наблюдается и у людей пожилого возраста, у которых из-за возрастных изменений развивается слабость связок.
Общие симптомы
Нестабильность коленного сустава вызывается повреждением связок, и ее проявления во многом схожи с симптомами растяжения или разрыва этих составляющих колена. Характер и выраженность признаков этой патологии зависит от вида травмированной связки и степени ее повреждения.
Общими проявлениями нестабильности коленного сустава являются следующие признаки:
- сильные боли после травмы;
- ощущение отклонения голени в ту или иную сторону (влево, вправо, назад или вперед);
- хруст или треск в колене;
- отек мягких тканей;
- увеличение подвижности сустава;
- скопление крови в околосуставной сумке и гематомы в области сустава;
- изменение формы сустава;
- ощущение подкашивания ноги при движениях;
- затрудненность при вставании с кровати, подъеме по лестнице и других попытках перенести всю массу тела на травмированную ногу.
Кроме общих проявлений нестабильности колена появляются и характерные признаки, указывающие на повреждение той или иной структуры сустава. Они могут выявляться при помощи выполнения диагностических проб и анализа данных о механизме травмы.
Повреждения передней крестообразной связки
При травме этой связки ощущается вывих голени в направлении вперед и в сторону. При опоре на конечность у больного возникает ощущение «провала» в суставе. Во время осмотра пациента проявляется симптом «переднего выдвижного ящика»: больной лежит на кушетке с согнутым под прямым углом коленом и расслабленными мышцами, а при попытках врача сместить коленный сустав происходит видимое визуально смещение голени вперед.
Повреждения задней крестообразной связки
При травмировании этой связки больной ощущает интенсивную боль, которая делает движения в суставе почти невозможными. Проявления нестабильности сустава могут возникать даже во время острого периода травмы, когда еще происходит нарастание отека и гемартроза.
У больного возникают ощущения, что колено «вылетает», становится непослушным и «выскальзывает» назад. В подколенной области обнаруживаются гематомы. При осмотре больного определяется симптом «заднего выдвижного ящика», при котором во время пассивного сгибания ноги и надавливании на переднюю часть колена происходит его смещение назад.
Повреждения боковых связок
Чаще происходит травмирование внутренней коллатеральной связки. Эти травмы сопровождаются отклонением голени наружу и ее смещением в сторону непострадавшей конечности. У больного возникает хромота и при попытках переноса веса тела на поврежденную ногу или выполнении вращательных движений ощущается нестабильность колена. Для определения травмы внутренней коллатеральной связки выполняется тест на симптом «переднего выдвижного ящика» с вращением голени внутрь.
Если при травмирующей ситуации возникает смещение голени внутрь, то происходит разрыв наружной коллатеральной связки. Нередко она отрывается полностью. При подобных повреждениях у больного боль усиливается при попытке смещения голени наружу. При выполнении наружных ротационных тестов выявляется нестабильность колена.
Повреждения мениска
При травмах мениска поврежденный хрящевой диск смещается в сторону и затрудняет движения в суставе. В момент травмы больной ощущает резкую боль, а после возникают существенные ограничения в подвижности колена. После сгибания ноги боли становятся менее выраженными, поэтому пациенты с подобными травмами часто сохраняют именно это положение конечности.
Степени тяжести повреждения связок и нестабильности сустава
Выраженность нестабильности сустава во многом зависит от тяжести травмы связки и наличия сопутствующих повреждений. Специалисты выделяют следующие степени тяжести повреждения связочного аппарата:
- I – происходят только разрывы некоторых волокон связки;
- II – разрывается до 50 % волокон;
- III – разрывается более половины волокон, возможны полные отрывы связки от места крепления и повреждения других структур сустава (менисков, хрящевых поверхностей, околосуставной сумки).
В зависимости от расстояния смещения суставных поверхностей бедренной и большеберцовой кости определяют степень нестабильности колена:
- легкая – смещение не превышает 5 мм;
- умеренная – смещение не превышает 10 мм;
- тяжелая – поверхности сустава смещаются более чем на 10 мм.
Диагностика
Кроме выполнения специальных тестов, позволяющих выявить поврежденные структуры, больному назначаются дополнительные исследования, которые необходимы для визуализации пораженных участков и выявления других травм. При нестабильности коленного сустава больному назначаются следующие инструментальные исследования:
- рентгенография;
- МРТ;
- артроскопия.
Наиболее информативные результаты получаются при проведении МРТ, во время которой удается наиболее точно и детально оценивать характер повреждения мягких тканей. Артроскопия обычно рекомендуется тем пациентам, у которых присутствует подозрение на наличие внутрисуставных повреждений.
Лечение
Сразу после получения травмы для минимизации повреждения тканей больному необходимо оказать первую доврачебную помощь:
- Прекратить движения в пораженной конечности.
- Наложить на коленный сустав тугую повязку из эластичного или обычного бинта.
- Обеспечить ноге горизонтальное положение.
- Приложить к колену холод. При использовании льда через каждые 10-15 минут убирать пузырь со льдом на 2-3 минуты для профилактики обморожения.
- При сильных болях принять обезболивающее средство (Дексалгин, Кеторол, Анальгин и пр.).
Визит к врачу при повреждениях колена не должен откладываться, так как только обследование у специалиста позволит установить характер повреждений. Кроме этого, застарелые травмы хуже поддаются лечению, и для их устранения приходится выполнять операции.
Тактика лечения нестабильности колена определяется тяжестью травмы связок. При легких и умеренных повреждениях могут применяться консервативные методы, а при тяжелых разрывах выполняется хирургическая операция.
Для стабилизации коленного сустава в план консервативной терапии включают следующие мероприятия:
- при выявлении гемартроза проводится пункция коленного сустава;
- иммобилизация сустава при помощи гипса или ношения специального ортеза;
- прием лекарственных препаратов;
- массаж и лечебная физкультура;
- физиотерапия.
Для купирования болей, быстрого устранения воспалительных процессов и ускорения регенерации поврежденных тканей могут назначаться следующие препараты:
- нестероидные противовоспалительные средства: Нимесил, Диклоберл, Мелоксикам;
- противоотечные препараты: L-лизина Эсцинат;
- средства для улучшения кровообращения: Пентоксифиллин;
- витамины группы В: Мильгамма, Нейрорубин;
- хондропротекторы: Артрон, Артра, Дона, Телфекс и др.
В первые дни после травмы препараты должны вводиться в виде инъекций, а после уменьшения проявлений пациенту рекомендуются таблетированные формы лекарств. После снятия гипса назначаются средства для местного применения – кремы и гели (Вольтарен, Никофлекс, Долобене и др).
Массаж и лечебная физкультура являются важной частью консервативной терапии и периода реабилитации. Они начинают выполняться сразу после уменьшения острых проявлений травмы еще во время иммобилизации конечности. Вначале пациенту рекомендуются упражнения для непораженной ноги и тазобедренного и голеностопного сустава поврежденной конечности. Уменьшающий отечность и улучшающий кровообращение массаж на этом этапе выполняется на свободных от повязки участках голени и бедра.
Разработка нестабильного сустава начинается не ранее чем через 3-6 недель после снятия гипса. Вначале больному рекомендуются пассивные упражнения, а по мере стабилизации сустава нагрузка увеличивается. Кроме этого, после снятия фиксирующей повязки начинают выполнять массаж околосуставной области.
Увеличивать эффективность медикаментозного лечения могут физиотерапевтические процедуры. Некоторые из них начинают проводить сразу после травмы, а другие назначают после устранения острых проявлений. При повреждении связок и нестабильности сустава могут рекомендоваться следующие физиопроцедуры:
- УВЧ;
- криотерапия;
- электрофорез;
- лазеротерапия;
- магнитотерапия;
- электромиостимуяция;
- аппликации из парафина и лечебных грязей;
- лечебные ванны.
Показаниями для проведения хирургической операции при нестабильности коленного сустава являются следующие клинические случаи:
- тяжелые повреждения связок;
- наличие повреждений менисков, околосуставной сумки и других структур коленного сустава;
- неэффективность консервативной терапии при легких и умеренных повреждениях связок.
Хирургические вмешательства выполняются при помощи классических методик или путем артроскопии и направляются на восстановление целостности собственных связок колена путем их сшивания. При необходимости может проводиться протезирование связочного аппарата. В последние годы предпочтение отдается проведению артроскопии, так как эта малоинвазивная методика не только сокращает период заживления, но и уменьшает вероятность развития послеоперационных осложнений. После операции пациенту накладывается иммобилизующая повязка и проводится курс консервативной терапии.
Реабилитация пациентов с нестабильностью коленного сустава обычно занимает около 1,5-2 месяцев.
К какому врачу обратиться
При появлении резкой боли, отечности и ощущений смещения голени при движениях в коленном суставе следует обратиться к ортопеду или травматологу. После проведения ряда исследований (специальных тестов, рентгенографии, МРТ и др.) врач назначит лечение, которое может быть консервативным или хирургическим.
Нестабильность коленного сустава сопровождается смещением суставных поверхностей, которое возникает из-за повреждения связочного аппарата или других структур колена. Эти травмы всегда должны лечиться вовремя, так как при отсутствии адекватной помощи сустав может утрачивать свою подвижность и становиться причиной инвалидизации.
О нестабильности коленного сустава рассказывает врач-травматолог И. Г. Самиленко:
