Немецкая группа научных фотографов «Око науки» сделала феноменальные снимки возбудителей наиболее опасных для жизни и здоровья человека заболеваний. Для этого применялось новейшее оборудование, позволяющее провести невероятную детализацию даже самых мелких спор. Эти фото стали частью Лондонской Научной фото-библиотеки и используются не только для научных исследований, но и для просвещения людей, не причастных к медицине.
Такая просветительская работа помогает ознакомить людей с болезнями-киллерами, заинтересовав их невероятно красивыми фото. Особенно актуальна подобная деятельность для ознакомления молодежи и детей с опасными инфекциями.
При выполнении этих фотографий бактерии увеличивали в 18 тысяч раз, а те детали, которые невозможно рассмотреть невооруженным взглядом, покрывали сусальным золотом и микроскопировали. Для некоторых фото использовались методики по 2D и 3D моделированию, позволяющие создавать объемные изображения. Черно-белые снимки после этого «раскрашивали» фотохудожники при помощи цифровой обработки. В результате некоторые фото смогли начать формировать удивительное отношение к полученным изображениям, вызывая живой интерес к предмету, находящемуся на снимке.
В этой статье вы сможете не только узнать об опасных инфекционных заболеваниях, которые способны вызывать эпидемии и приводить к смерти человека, но и увидеть эти феноменальные фотографии возбудителей тяжелых инфекций. Такие изображения позволят вам рассмотреть то, что было невозможно визуализировать ранее, т. к. для их воспроизведения использовалась инновационная аппаратура, представляющая нам микроорганизмы в совершенно новом свете.
Вирус оспы
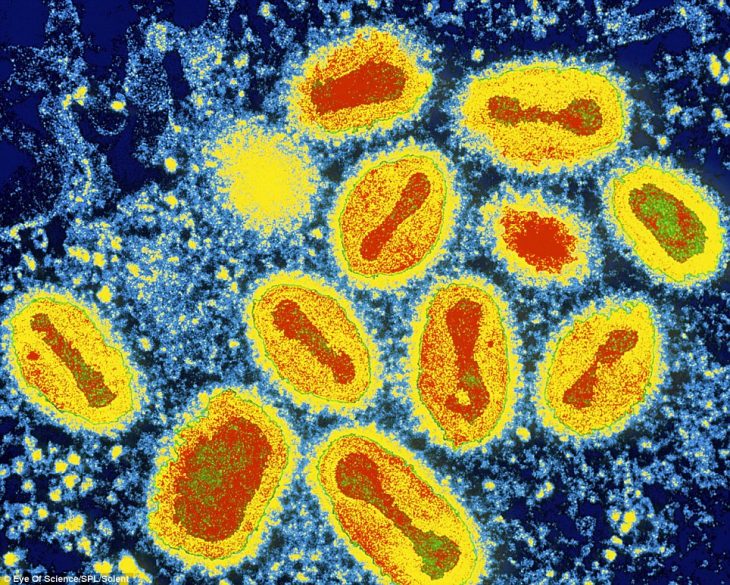
Это фотография вируса натуральной оспы, увеличенного в 28 500 раз, напоминает картину, выполненную масляными красками. ДНК вируса показано на ней красным цветом, а белковая оболочка – желтым.
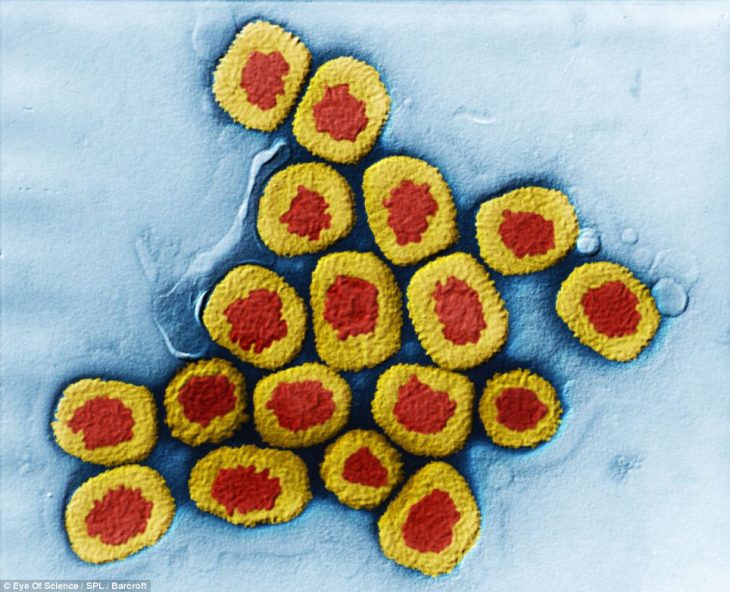
На следующем фото изображен тот же вирус, но в другом ракурсе – он показан более крупным планом. И его внешний вид напоминает многим созерцателям суши.
О болезни
Натуральная оспа может поражать только людей. Вирус, вызывающий это заболевание, является фильтрующимся и родственным возбудителю коровьей оспы. Данный факт помог ученым создать вакцину против этого смертельного и высоко контагиозного заболевания.
С момента внедрения вируса в организм до появления первых симптомов – инкубационный период – проходит около 8-14 дней (обычно 11-12). Инфицирование происходит воздушно-капельным или контактным путем и после появления первых высыпаний до момента их исчезновения больной остается опасным для окружающих его людей.
Вначале появляются следующие симптомы:
- повышение температуры;
- боли в крестце, пояснице и ногах;
- выраженная жажда;
- головная боль и головокружение;
- рвота.
Эти признаки натуральной оспы могут быть выражены остро, но в некоторых случаях у больных наблюдается мягкое течение болезни.
Начиная со 2-4 дня, на теле больного появляются такие характерные симптомы (один из нижеприведенных вариантов):
- инициальная сыпь на кожных покровах;
- эритематозная, кореподобная или розеолезная сыпь в виде участков покраснений;
- геморрагическая сыпь на грудной клетке (с обеих сторон), в подмышечных впадинах, в области паха и внутренней поверхности бедер.
Пятнистая сыпь наблюдается в течение нескольких часов и потом исчезает, а геморрагическая – более длительное время.
Начиная с 4-го дня, у больного появляются такие симптомы:
- снижение температуры;
- появление типичных оспин на голове, лице, руках, ногах и туловище;
- появление оспин, впоследствии превращающихся в эрозии, на слизистых носа, глаз, гортани, ротоглотки и трахеи, бронхов, уретры, прямой кишки и женских половых органах.
Оспина выглядит следующим образом:
- вначале на коже появляется пятно, которое переходит в папулу, пузырек и пустулу;
- затем на оспине появляется корочка, которая отторгается и образует рубец.
После 7 дней болезни состояние оспин находится на стадии пузырьков с гноем. На 8 или 9 день самочувствие больного усугубляется признаками токсической энцефалопатии:
- появление нарушений сознания: бред, возбуждение;
- у детей появляются судороги.
Через 7-14 дней оспины подсыхают и образуют рубцы на лице и коже, находящейся под волосами. Одновременно с этим улучшается и состояние больного.
Натуральная оспа может протекать в легкой или в разных вариантах тяжелых форм. Более легко заболевание переносится больными, которые ранее проходили вакцинацию. В некоторых случаях болезнь осложняется менингоэнцефалитом, энцефалитом, сепсисом, пневмонией и воспалительными заболеваниями органов зрения (иритами, кератитами или панофтальмитами).
Для лечения натуральной оспы используются противовирусные препараты и противооспенный иммуноглобулин. На оспины для профилактики вторичного инфицирования наносятся местные антисептические средства, а при начале развития бактериальных осложнений внутренних органов назначаются антибиотики. На фоне такого лечения больному проводится дезинтоксикационная терапия, заключающаяся во внутривенном введении растворов. При необходимости для устранения интоксикации могут назначаться такие процедуры, как плазмаферез и ультрафильтрация.
Выживаемость больных с натуральной оспой во многом зависит от формы заболевания, своевременности начала лечения и возраста пациента. Количество смертельных исходов может колебаться от 2 до 100 %. При выздоровлении больного выписывают из стационара не ранее чем через 40 дней от начала появления первых признаков болезни.
Вирус Эбола
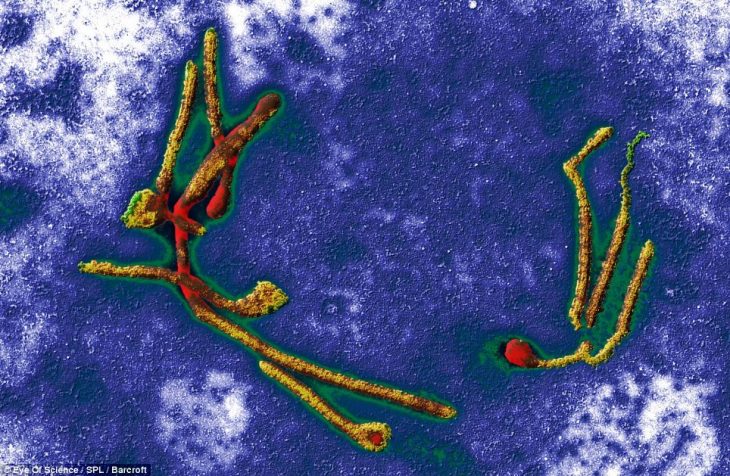
Эта фотография вируса, вызвавшего эпидемию лихорадки Эбола в Западной Африке, напоминает картину абстракциониста. Она выполнена при помощи электронного микроскопа, увеличивающего рассматриваемые объекты в 12,5 тысяч раз. По данным Всемирной организации здравоохранения, изображенный на фото вирус унес жизни 11 тысяч человек и из-за этого 22 тысячи детей стали сиротами. Наиболее сильный урон лихорадка Эбола нанесла жителям Либерии, Гвинеи и Сьерра-Леоне.
О болезни
Болезнь Эбола вызывается внедрением вируса, выделяющегося с жидкостями больного человека, в слизистые оболочки или микротравмы кожи. После этого возбудитель заболевания поступает в лимфу и кровь. Восприимчивость людей к этому инфекционному заболеванию считается высокой. Пути распространения возбудителя многообразны, но в основном заражение происходит только при контакте человека с инфицированным материалом, но не воздушно-капельным путем.
Внедрение вируса через несколько дней или 2-3 недели вызывает появление таких первых симптомов:
- повышение температуры до 38-39 °С;
- боли в мышцах и суставах;
- ощущение слабости;
- головная боль;
- тошнота;
- поражение оболочек дыхательных путей (ангина);
- ощущение шара в области горла.
В разгар заболевания у больного появляется рвота, боли в животе и жидкий стул геморрагического характера (мелена). После этого развивается геморрагический синдром, проявляющийся в виде кровоизлияний на коже, внутренних кровотечений и кровавой рвоты. С 4-6 дня болезни может появляться экзантема (краснухоподобная сыпь) сливного характера.
Поражение мозга способно провоцировать развитие энцефалопатии, проявляющейся в виде агрессивности и возбуждения. После выздоровления эти остаточные явления могут длительное время сохраняться и вызывать ряд сложностей в социализации больного.
Наступление смерти человека с болезнью Эбола может вызываться кровотечениями, инфекционно-токсическим или гиповолемическим шоком. При благоприятном течении заболевания острая стадия лихорадки продолжается около 2-3 недель, а период полного выздоровления может длиться 2-3 месяца. В этой фазе у больного наблюдается слабость, отказ от приема пищи, утрата веса, выпадение волос и, в некоторых случаях, развитие психических отклонений.
Лечение больных с этим инфекционным заболеванием должно проводиться в изолированных отделениях. В план терапии включают симптоматические средства и препараты, позволяющие предотвратить развитие осложнений. Пока ученым не удалось создать лекарство, способное оказывать непосредственное воздействие на уничтожение вируса Эбола. В качестве этиотропной терапии в очагах распространения эпидемии может применяться введение плазмы больных, взятой на стадии их выздоровления.
Стрептококк
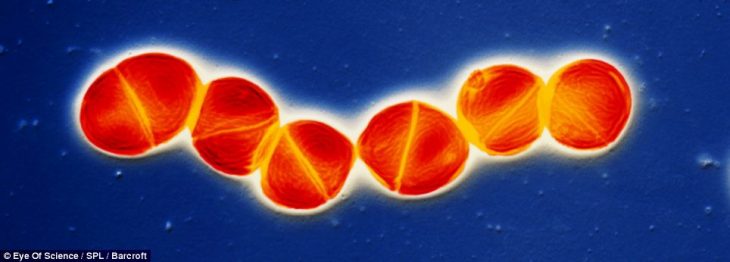
Изображенный на этом фото стрептококк способен заселять верхние дыхательные пути, но при нормальном состоянии здоровья не вызывает развития заболевания. Однако при нарушениях со стороны иммунитета эта бактерия может провоцировать воспаление тканей легких (т. е. пневмонию).
Такая разновидность пневмонии встречается редко – около 1/5 всех случаев этого заболевания у взрослых и детей. Она развивается остро, и больному необходимо сразу же обращаться к врачу для начала лечения. В редких случаях стрептококковая пневмония протекает почти бессимптомно.
Характерными симптомами этой разновидности воспаления легких являются следующие признаки:
- быстрое повышение температуры до высоких цифр;
- боли в мышцах и суставах;
- одышка;
- кашель;
- выраженная слабость;
- боли при вдохе;
- кровохаркание;
- интоксикация.
При тяжелом течении пневмония приводит к развитию сердечно-сосудистой и дыхательной недостаточности. Такое осложненное течение болезни может приводить к появлению следующих симптомов:
- синюшность слизистых оболочек;
- учащенный пульс;
- аритмия;
- удушье.
Стрептококковая пневмония может вызывать развитие таких осложнений:
- плеврит;
- абсцесс легкого;
- гнойный перикардит;
- гломерулонефрит;
- сепсис.
Для лечения такой разновидности пневмонии применяются специфические антибиотики, способные вызывать гибель стрептококка. Проявления интоксикации при этом заболевании должны устраняться приемом большого количества жидкости и введением растворов для внутривенного вливания, которые способствуют более быстрому выведению из организма вредных веществ. На фоне такого лечения необходимо назначение комплексных витаминных препаратов и пробиотиков, оказывающих общеукрепляющее действие и нормализующих функционирование кишечника.
Менингококк
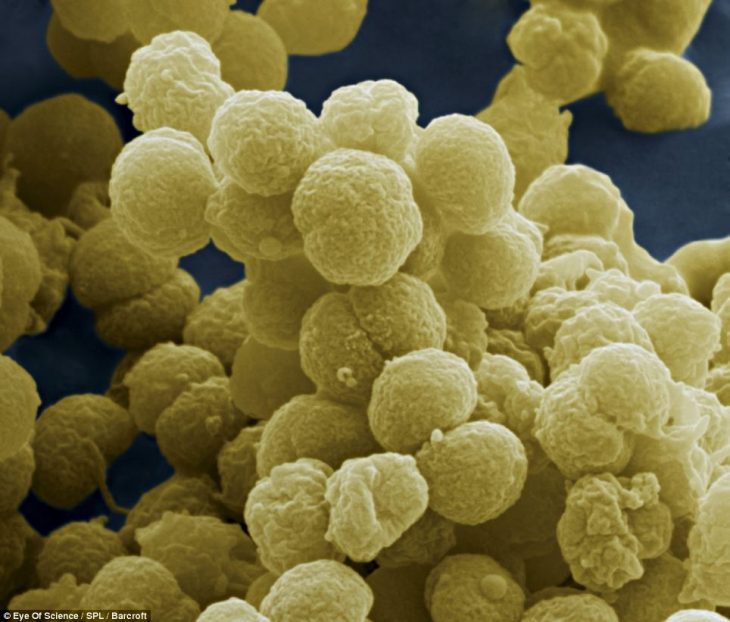
Это цветное фото менингококка, выполненное при помощи сканирующего микроскопа, позволяет увидеть изображение организма, увеличенного в 33 тысячи раз. Этот микроорганизм провоцирует развитие менингококковой инфекции, которая способна вызывать воспаление слизистой носоглотки, оболочек головного мозга и менингококцемию. В большинстве случаев – примерно в 70-80 % – заболевание развивается именно у детей.
О болезни
Источником этой инфекции является человек, являющийся бактерионосителем. Менингококк передается воздушно-капельным путем, наиболее заразными являются больные с назофарингитом.
Менингококковый назофарингит
Симптомы менингококковой инфекции при поражении носоглотки таковы:
- колебания температуры от нормальной до субфебрильной на протяжении 3 дней;
- симптомы назофарингита выражены слабее, чем при обычном ОРВИ;
- появление слизисто-гнойной дорожки по задней стенке глотки (у некоторых больных);
- неяркое покраснение зева с легким синеватым оттенком.
Менингококковый назофарингит часто остается незамеченным и является предшественником генерализованных форм этой инфекции – менингококцемии и гнойного менингита.
Менингококцемия
При менингококцемии возбудитель заболевания попадает в кровь. У больного появляются следующие симптомы:
- резкое повышение температуры до высоких цифр и симптомы лихорадки и интоксикации;
- геморрагическая сыпь, проявляющаяся на 1-2 сутки (в тяжелых случаях – сразу же после начала болезни, иногда – на 3 сутки или позднее).
Первые элементы сыпи имеют вид бледно-розовых пятен. После побледнения на их месте появляются геморрагии различных размеров. Они имеют неровные контуры и на фоне бледных кожных покровов напоминают звездное небо. Локализация сыпи при менингококцемии может быть различной. Обычно она располагается на боковых поверхностях туловища и бедер.
Позднее геморрагии темнеют, на них появляются некротические участки. Сыпь становится крупнее, может быть более обильной и сливаться. При распространении геморрагических изменений у больного могут появляться участки некроза на фалангах пальцев, ушных раковинах и носу. При возникновении геморрагий на ушах, лице, веках и склерах врачи могут предполагать неблагоприятный прогноз течения заболевания.
В тяжелых случаях менингококцемия может приводить к появлению кровоизлияний в глаза и провоцировать маточные, желудочно-кишечные или почечные кровотечения.
Гнойный менингит
При распространении инфекции на мозговые оболочки головного мозга, которое обычно происходит в ночное время, состояние больного резко ухудшается. Характерной жалобой в таких случаях является выраженная головная боль, локализующаяся в области лба и затылка. Через какое-то время она становится нестерпимой. Прием обезболивающих средств дает только кратковременный эффект. На фоне этого симптома у больного резко поднимается температура до 39-40 °С и выше.
Маленькие дети при гнойном менингите занимают в постели вынужденную позу: ложатся на бок и запрокидывают голову назад, приводя колени к животу. У грудничков наблюдается выбухание и напряжение кожи родничка, но при частой рвоте, вызванной интоксикацией, родничок может быть запавшим.
На фоне всех симптомов у больного могут появляться судороги, заторможенность и вялость. Кроме этого, гнойный менингит иногда сопровождается высыпаниями герпеса на различных участках слизистых и кожи. При генерализованных формах у больного могут воспаляться суставы.
Лечение менингококковой инфекции должно начинаться безотлагательно и сопровождаться госпитализацией в специализированные изолированные стационары. Больному назначаются антибиотики, глюкокортикоиды, жаропонижающие, мочегонные и противосудорожные препараты. Для устранения интоксикации назначается инфузионная терапия. При появлении судорог и других симптомов менингококковой инфекции, приносящих страдания больному, в план лечения включаются симптоматические средства.
Бактерия чумы
 На этом снимке изображена бактерия, которая стала причиной многих эпидемий бубонной чумы, или как ее называли в народе «Черной смерти», унесшей миллионы жизней. Переносчиками этой опаснейшей инфекции были черные крысы. Лечение бубонной чумы долгое время оставалось неэффективным, и летальность достигала почти 100%-й отметки.
На этом снимке изображена бактерия, которая стала причиной многих эпидемий бубонной чумы, или как ее называли в народе «Черной смерти», унесшей миллионы жизней. Переносчиками этой опаснейшей инфекции были черные крысы. Лечение бубонной чумы долгое время оставалось неэффективным, и летальность достигала почти 100%-й отметки.
О болезни
Бактерия чумы может попадать в организм человека такими путями:
- после укуса блохи;
- при контакте с зараженными животными (при наличии микротравм на коже);
- через предметы быта, к которым прикасался носитель (животное или человек);
- при контакте с потом, мочой или выделениями больного человека;
- при употреблении продуктов питания, соприкасавшихся с носителями болезни;
- через воздух (при легочной чуме).
После заражения человека до появления первых симптомов проходит около нескольких часов или 14 дней.
Первые признаки заболевания проявляются ярко и редко остаются незамеченными:
- лихорадка и озноб;
- повышенная температура сохраняется на протяжении 10 дней;
- боли в суставах и мышцах;
- тошнота;
- жажда;
- меловый язык (густой белый налет);
- кашель с кровью (при легочной форме);
- «маска чумы» (особенное выражение лица, для которого характерно появление кругов под глазами и мимические движения, напоминающие испуг и страдание).
Лечение заболевания проводится в изолированном стационаре. В план терапии включаются антибиотики, сульфаниламиды и противочумная сыворотка, применяющаяся в лечебных целях. Кроме этих лекарственных средств лечение дополняется препаратами для устранения симптомов, доставляющих больному страдания.
Бактерии сибирской язвы
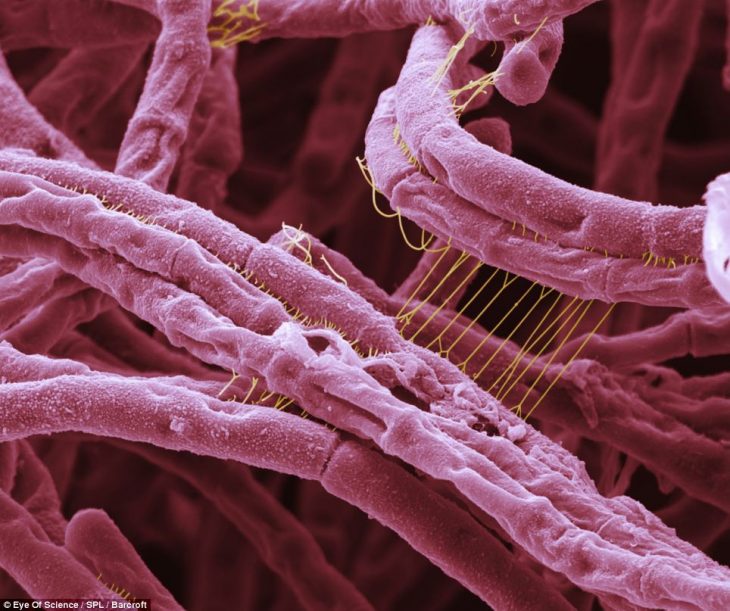 Эта стержнеобразная, изображенная на 3D фотографии, бактерия сибирской язвы (Bacillus antracis.) увеличена в 18300 раз. После инфицирования через 3-5 дней (иногда 7-14 дней) происходит острое развитие болезни, которая является смертельно опасной. Эта бактерия может поражать как животных, так и людей.
Эта стержнеобразная, изображенная на 3D фотографии, бактерия сибирской язвы (Bacillus antracis.) увеличена в 18300 раз. После инфицирования через 3-5 дней (иногда 7-14 дней) происходит острое развитие болезни, которая является смертельно опасной. Эта бактерия может поражать как животных, так и людей.
О болезни
У человека сибирская язва может протекать в таких формах:
- кожная – наблюдается почти в 95 % случаев заражения и в зависимости от характера поражения кожных покровов разделяется на несколько разновидностей (карбункулезная, буллезная, эдематозная);
- генерализованная – в зависимости от очага поражения может быть легочной, кишечной или септической.
Кожные формы
При карбункулезной разновидности сибирской язвы у больного на коже в месте внедрения бактерии появляется карбункул (обычно один, но иногда при тяжелом течении болезни их количество может достигать до 10 штук), имеющий характерные стадии пятна, папулы, везикулы и язвы. Вначале он проявляется красным, медно-красным или багровым безболезненным пятном, слегка приподнятым над поверхностью кожных покровов. Больной ощущает в месте появившегося очага зуд и незначительное жжение. Через несколько часов в области пятна появляется везикула, наполненная серозной жидкостью и имеющая размер около 2-4 мм. Впоследствии содержимое карбункула становится багрово-фиолетового оттенка. При вскрытии (самостоятельном или из-за расчесывания) на коже образуется язва с темно-коричневым дном с возвышающимися краями. На ее дне появляются серозно-геморрагические выделения, а края изъязвления начинают опоясываться новыми везикулами, сливающимися при вскрытии. В результате размеры исходной язвы значительно увеличиваются.
С момента появления пятна у больного поднимается температура и появляются признаки интоксикации, выражающейся в головной боли, слабости, болях в суставах и мышцах. Спустя 5-6 дней лихорадка проходит, кожные изменения начинают проявлять себя не так ярко, а через 2-3 недели с язвы отторгается струп. Пораженный участок кожи заживает и на коже остается выраженный рубец.
При эдематозной форме сибирской язвы вначале болезни на коже появляется только отечность тканей, а карбункул развивается позднее и отличается более крупным размером. Остальные симптомы заболевания остаются такими же, как и при карбункулезной форме, но более ярко выраженными.
При буллезной разновидности этого опасного заболевания в зоне внедрения возбудителя появляются пузыри с геморрагическим содержимым, которые после вскрытия преобразовываются в большие язвы и карбункулы. В таких случаях заболевание протекает тяжелее и его исход может становиться более неблагоприятным.
Генерализованные формы
При генерализованной форме, сопровождающейся поражением легких, первые симптомы болезни напоминают признаки гриппа. Они беспокоят больного несколько часов или дней, а затем у него начинается значительное нарастание интоксикации и повышение температуры достигает критических цифр. В некоторых случаях в этот период болезни у пациента появляется кашель с кровью, которая после свертывания напоминает студенистую массу вишневого цвета. У больного резко сокращается выделение мочи и появляются признаки сердечно-сосудистой недостаточности и отека легких.
При кишечной разновидности сибирской язвы исход болезни может быть крайне неблагоприятным. Первый этап заболевания сопровождается интоксикацией, лихорадкой и болями в горле. Он продолжается около 1,5 суток, а после его завершения у больного появляются рези в животе, кровавая рвота, тошнота и понос с кровью. В третьем периоде нарастает декомпенсация сердечной деятельности, лицо становится синюшно-розовым, склеры – инъецированными, а на коже появляется геморрагическая или петехиальная сыпь. Больные начинают испытывать страх и тревожность.
Септическая разновидность сибирской язвы сопровождается признаками сепсиса, симптомы которого нарастают очень быстро. На фоне таких проявлений болезни у больного присутствуют признаки интоксикации, геморрагические изменения на коже и слизистых. Кроме этого, в частых случаях болезнь сопровождается поражением мозговых оболочек.
При любой из разновидностей генерализованной формы сибирской язвы болезнь часто осложняется отеком и набуханием мозга, менингитом, менингоэнцефалитом, асфиксией, кровотечениями из органов пищеварительного тракта, перитонитом и парезом кишечника. При прогрессировании болезни у больного развивается инфекционно-токсический шок.
Лечение
Лечение этого опасного заболевания всегда должно проводиться в условиях изолированного стационара. Больным назначаются антибиотики (Пенициллин, Левофлоксацин, Доксициклин, Ципрофлоксацин). В качестве этиотропной терапии помимо антибактериальных препаратов необходим противосибиреязвенный иммуноглобулин. Это средство вводится только в подогретом виде, а за 30 минут до его введения проводится инъекция Преднизолона.
Лекарственная терапия дополняется препаратами для устранения интоксикации, инъекциями Преднизолона и мочегонными. Для местного лечения поражений кожи используются средства для выполнения асептических повязок.
Прогноз исхода болезни во многом зависит от ее формы. Кожные формы сибирской язвы имеют более благоприятный исход, а генерализованные – нередко приводят к наступлению смерти.
Бактерии туберкулеза
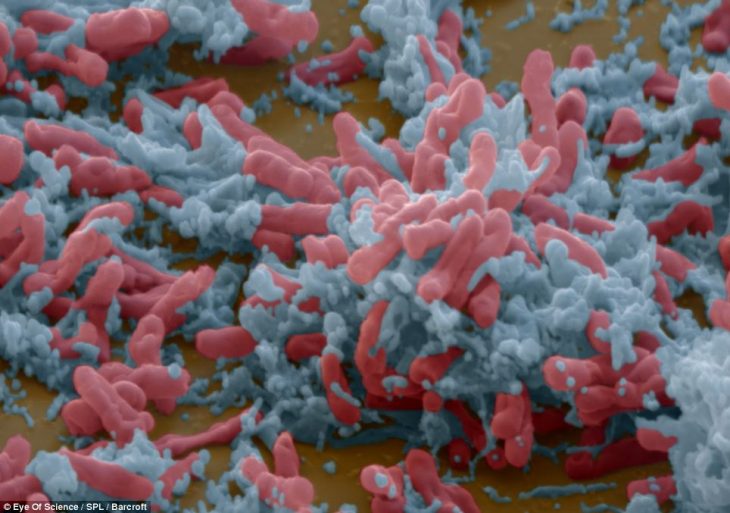 Этот 3D снимок, созданный при помощи специализированного электронного микроскопа, позволяет увидеть увеличенную в 10 тысяч раз бактерию, вызывающую развитие туберкулеза. В ряде случаев это опасное заболевание способно приводить к наступлению инвалидности и летальному исходу.
Этот 3D снимок, созданный при помощи специализированного электронного микроскопа, позволяет увидеть увеличенную в 10 тысяч раз бактерию, вызывающую развитие туберкулеза. В ряде случаев это опасное заболевание способно приводить к наступлению инвалидности и летальному исходу.
О болезни
Бактерии туберкулеза в большинстве случаев передаются воздушно-капельным путем и вероятность заражения ними особенно высока при близком контакте с больным. Другими путями передачи этой опасной инфекции являются зараженные продукты питания животного происхождения и кровь больной матери (трансплацентарный путь). Риск заражения существенно повышается у лиц с ослабленным иммунитетом.
Клиническая картина патологии зависит от места внедрения бактерий, фазы заболевания и осложнений, которые нередко развиваются при туберкулезе. Наиболее часто происходит инфицирование легких, сопровождающееся появлением мелких очагов воспаления в легочной ткани и лимфатических узлах. Такая форма заболевания называется первичной и при наличии своевременного лечения она заканчивается образованием обызвествленных очагов, в которых бактерии туберкулеза могут находиться в «дремлющем» состоянии.
Первые признаки заболевания проявляются следующим образом:
- вялость;
- слабость;
- апатия;
- ухудшение сна;
- потливость по ночам;
- бледность;
- утрата веса;
- повышение температуры до субфебрильных цифр.
Как правило, на этой стадии заболевание выявляется случайно. Например, при проведении плановой флюорографии или рентгенографии, выполняющейся при диагностике другого заболевания.
При отсутствии лечения начальная стадия может приводить к появлению других симптомов:
- кашель (сухой или влажный);
- одышка.
Если болезнь приобретает осложненное течение, то появляются:
- боли в груди в покое или при кашле;
- кровавая мокрота.
Лечение туберкулеза должно начинаться при выявлении первых же симптомов этого опасного заболевания. Диагноз должен быть подтвержден данными рентгеновских снимков, методикой ПЦР и другими лабораторными анализами (анализ мокроты, промывных вод из бронхов и др.). План комплексной терапии составляется для каждого больного индивидуально и зависит от стадии заболевания. Для ее проведения врач-фтизиатр может использовать определенную схему лечения, включающую в себя несколько лекарственных средств, способных уничтожать бактерии туберкулеза. При осложненном течении заболевания для лечения могут назначаться хирургические операции, объем которых определяется степенью поражения органов. Например, при туберкулезе легкого больному может рекомендоваться его частичное или полное удаление.
Прогнозы на выздоровление во многом зависят от формы заболевания, своевременности лечения и общего состояния здоровья больного. Важное место в предупреждении инфицирования возбудителями этого опасного недуга занимает профилактическая вакцинация и здоровый образ жизни.
Возбудитель болезни Лайма
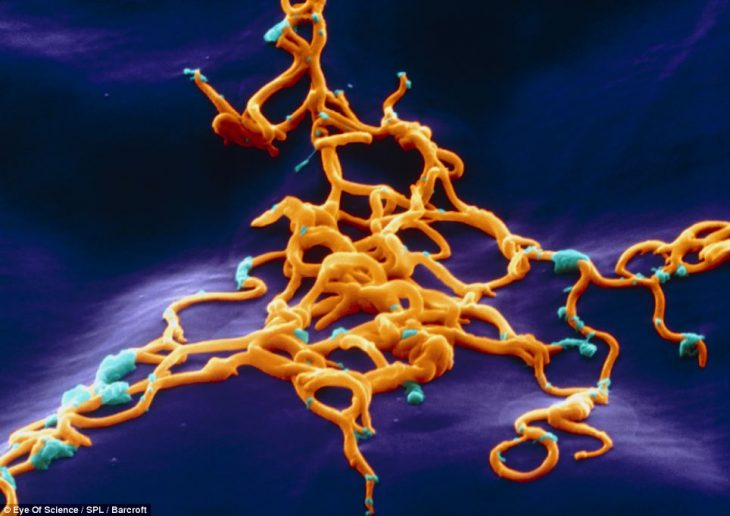 На этом 3D фото изображена штопороподобная спиралевидная бактерия болезни Лайма Borrelia burgdorfer, увеличенная в 3650 раз. Она внедряется в тело человека при укусе клещей, которые распространены во многих частях мира (в т. ч. и в России).
На этом 3D фото изображена штопороподобная спиралевидная бактерия болезни Лайма Borrelia burgdorfer, увеличенная в 3650 раз. Она внедряется в тело человека при укусе клещей, которые распространены во многих частях мира (в т. ч. и в России).
О болезни
От момента укуса клеща до проявления первых симптомов заболевания проходит около 1-20 дней (обычно 7-10). В I стадии болезни в месте укуса появляются такие первые признаки болезни Лайма:
- зуд;
- отечность;
- покраснение;
- ощущение стянутости кожи в месте укуса.
Кроме местных проявлений болезни у больных возникают признаки общего недомогания, выражающиеся в умеренной головной боли, тошноте, повышении температуры до 38 °С, ознобе и общей слабости. В этот же период заболевания в 70 % случаев на коже появляется эритема, являющаяся характерным признаком болезни. Лихорадочный период длится около 2-7 дней.
Мигрирующая эритема представляет собой красную макулу или папулу в зоне укуса. Она проявляется через 3-32 (обычно 7) дней и после своего образования начинает постепенно расширяться. Ее края ограничиваются от нормальной кожи красной каймой яркого оттенка. Размер таких кожных изменений может колебаться от 3 до 70 см, но тяжесть заболевания не зависит от размеров эритемы.
При болезни Лайма кожные изменения часто дополняются следующими симптомами:
- субфебрильная температура и признаки лихорадки;
- головная боль;
- боли в мышцах и костях мигрирующего характера;
- выраженная слабость;
- боли в суставах;
- ригидность мышц шеи.
В редких случаях эти признаки болезни могут дополняться:
- кашлем;
- болями в горле;
- генерализованной лимфаденопатией;
- отеком яичек;
- воспалением конъюнктивы.
Все вышеперечисленные симптомы I стадии болезни Лайма в большинстве случаев исчезают самостоятельно через несколько дней или недель. После его завершения спирохеты распространяются в различные органы. Во II стадии у 15 % больных появляются явные признаки поражения нервной системы, выражающиеся в симптомах менингоэнцефалита, серозного менингита или синдроме поражения периферических нервов. Через несколько недель после инфицирования у больного могут появляться сердечные патологии:
- АВ блокада;
- аритмии;
- внутрижелудочковые нарушения ритма;
- миоперикардит;
- панкардит;
- дилатационная миокардиопатия.
На этой стадии болезни у больного могут появляться припухлости суставов (без признаков их воспаления), переходящие боли в костях, сухожилиях, мышцах или околосуставных сумках. Такие симптомы наблюдаются несколько недель и после исчезновения могут появляться вновь.
При III стадии, которая начинается через несколько месяцев или лет после начала болезни, у больного наблюдаются рецидивирующие артриты крупных суставов (иногда мелких). Впоследствии они приводят к остеопорозу, деформации и утрате хрящевой ткани, дегенеративным изменениям и другим патологиям костной ткани.
Поражения нервной системы, оставшиеся после завершения II стадии болезни приводят к появлению расстройств памяти, атаксии, спастическим парапарезам, хроническому энцефаломиелиту, деменции и хронической аксональной радикулопатии. У больных наблюдаются боли в разных частях тела, дистальные парестезии, ухудшения слуха, головные боли и снижение толерантности к нагрузкам. Со стороны кожи развиваются распространенные дерматиты, приводящие к атрофическим и склерозоподобным изменениям кожных покровов.
Лечение болезни Лайма всегда должно быть комплексным, и больному необходимо постоянно находиться на диспансерном учете. При своевременном назначении антибактериальной терапии (препаратов тетрациклинового ряда) снижается риск развития осложнений со стороны других органов. При необходимости в план лечения могут включаться другие антибиотики.
Кроме антибиотикотерапии больному назначаются симптоматические препараты, выбор которых зависит от характера поражений тех или иных органов и тяжести течения болезни Лайма. В план такой терапии могут включаться:
- дезинтоксикационные растворы;
- мочегонные средства;
- жаропонижающие препараты;
- Панангин или Аспаркам;
- витаминные средства;
- иммуномодуляторы;
- нестероидные противовоспалительные средства;
- физиотерапевтические процедуры.
При своевременном начале лечения прогноз исхода этого заболевания в большинстве случаев благоприятный. Если терапия начинается несвоевременно, то болезнь Лайма часто переходит в хроническое течение и может приводить к снижению трудоспособности и инвалидизации.
Папилломавирус человека
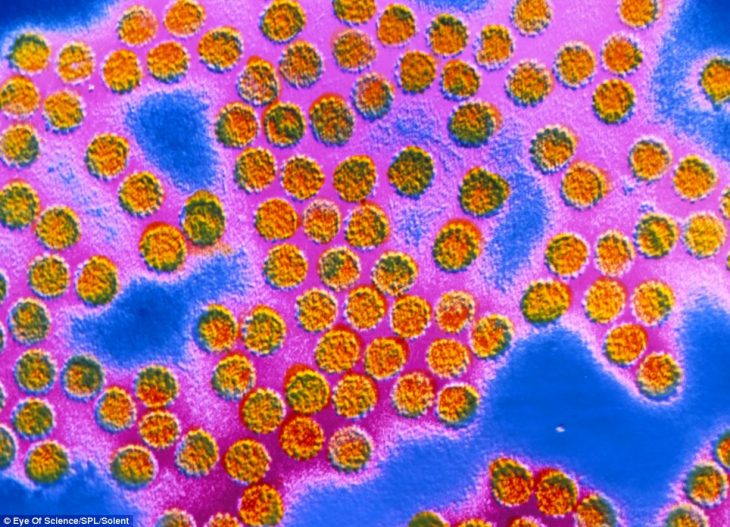 Это инверсионное изображение вируса папилломы человека, увеличенное в 60 тысяч раз, позволяет увидеть оболочку каждого вириона. Она содержит по 72 капсомера, являющихся белковыми полимерами. Этот тип вируса, а вообще их известно около 100 разновидностей, вызывает появление бородавок на ногах и руках.
Это инверсионное изображение вируса папилломы человека, увеличенное в 60 тысяч раз, позволяет увидеть оболочку каждого вириона. Она содержит по 72 капсомера, являющихся белковыми полимерами. Этот тип вируса, а вообще их известно около 100 разновидностей, вызывает появление бородавок на ногах и руках.
О болезни
Бородавки, появляющиеся из-за этого типа (штамма) вируса, представляют собой выпуклые, округлые и плотные новообразования. Они локализуются на коже ладоней и подошв (в редких случаях – на других участках тела).
Появление бородавок не доставляет больному никаких болезненных ощущений, и они являются только косметической проблемой. Заражение вирусом происходит при соприкосновении с телом больного или предметами, с которыми он контактировал. Долгое время вирус, уже находящийся в организме человека, никак себя не проявляет. Однако при снижении иммунитета он дает о себе знать появлением бородавок.
Для лечения таких дефектов кожи могут применяться различные методики:
- хирургическое иссечение;
- электрокоагуляция;
- криотерапия;
- лазерная терапия;
- препараты кератолитики;
- противовирусные препараты для местного применения;
- средства для поднятия иммунитета (иммуномодуляторы, витаминные препараты, иммуностимуляторы).
Любой препарат, применяющийся для лечения таких бородавок, должен назначаться только врачом, т. к. тактика терапии в каждом случае определяется индивидуально.
К какому врачу обратиться
В статье рассказано о возбудителях инфекционных заболеваний, многие из которых являются особо опасными. Их лечат врачи-инфекционисты в специализированных стационарах. В зависимости от поражений разных органов могут назначаться дополнительные консультации невролога, гастроэнтеролога, дерматолога, кардиолога. Лечением туберкулеза занимаются фтизиатры.
Еще о самых страшных болезнях-убийцах смотрите в видео:
