Прежде чем попасть в трахею и бронхи, вдыхаемый воздух проходит по лабиринтам придаточных полостей (пазух) носа. Воздух там согревается, очищается и увлажняется. Кроме того, в придаточных пазухах происходит выравнивание атмосферного и внутриполостного давлений. Воздухоносные околоносовые полости участвуют в формировании индивидуального тембра голоса.
В организме каждого человека имеются 2 гайморовы пазухи (в околоносовой области с каждой стороны), 2 лобные (над глазницами), 2 решетчатые (в полости носа) и одна клиновидная (на основании черепа). Каждая из них достаточно объемная и сообщается с полостью носа через отверстия небольшого размера. Наибольший объем имеет гайморова пазуха – до 30 см3 . Окончательное формирование пазух происходит к 7 годам.
Воспаление придаточных полостей носа называется синусит. Возможно изолированное воспаление их: гайморит (воспаление гайморовых пазух), фронтит (воспаление лобных пазух), этмоидит (воспаление решетчатой кости), сфеноидит (воспаление клиновидных пазух). У деток в раннем возрасте чаще развивается этмоидит или фронтит, в старшем возрасте – гайморит, но может быть и полисинусит (воспаление всех пазух).
Причины

Наиболее частой причиной синуситов является недолеченный насморк при ОРВИ, гриппе, кори, скарлатине и других инфекциях. Выводные отверстия пазух очень малы (диаметром от 1 до 3 мм), поэтому при малейшем отеке слизистой носа они закрываются, отток слизи из пазухи прекращается и развивается воспалительный процесс. В пазухах накапливается патологический секрет, который может нагнаиваться.
Нарушение носового дыхания и отек слизистой может отмечаться при искривлении носовой перегородки, при аллергическом или вазомоторном рините. Синуситы могут развиваться и при аденоидах, хроническом тонзиллите, глубоком кариесе 4 верхних коренных зубов.
Переходу заболевания в хроническую форму способствует искривление носовой перегородки, гипертрофия носовых раковин и утолщение слизистой носа вследствие частых простудных заболеваний. Чаще всего синуситы развиваются в осенне-зимний период, чему способствуют переохлаждения, сезонное снижение иммунитета, гиповитаминоз.
В просвете пазухи скапливается слизь, туда попадают болезнетворные микроорганизмы, происходит накопление гноя. Попадание микробов может происходить разными путями, в зависимости от чего различают такие виды синусита:
- риногенный (вследствие недолеченного насморка);
- одонтогенный (при заболеваниях зубов);
- гематогенный (микроорганизмы заносятся с кровью из другого, даже отдаленного очага инфекции);
- травматический.
Симптомы

Различают острую и хроническую формы заболевания. Моносинусит у детей встречается реже, чаще воспаляются несколько придаточных пазух носа одновременно, что усугубляет тяжесть состояния ребенка.
Проявления острого синусита следующие:
- заложенность носа (довольно часто отмечается попеременная смена недышащей стороны); высмаркивание не приводит к облегчению;
- обильные выделения из носа слизистого или гнойного характера; при выраженном отеке и отсутствии оттока выделений нет;
- повышение температуры до высоких цифр, озноб;
- общая слабость, ухудшение аппетита, вялость;
- головная боль распирающего характера, особенно интенсивная по утрам и усиливающаяся при наклоне туловища и повороте головы, при чихании и кашле; боль может распространяться на зубы на пораженной стороне, щеки;
- боль в области проекции воспаленной пазухи: при гайморите – при надавливании в подглазничной области, при фронтите – в надбровной области, при этмоидите – в области крыльев носа, при сфеноидите – боль в области шеи, в ушах;
- снижение обоняния;
- гнусавый оттенок голоса;
- сухость в глотке;
- обильное выделение с кашлем слизисто-гнойной мокроты по утрам;
- может отмечаться отечность век или щеки.
Часто при синусите воспалительный процесс распространяется на среднее ухо, и развивается отит.
Хронический синусит характеризуется часто возникающей головной болью, заложенностью носа, симптомами рецидивирующего насморка. Температура может оставаться нормальной или повышаться в пределах 37,5°С.
Частым признаком заболевания является упорный, не поддающийся лечению кашель ночью, связанный с раздражением задней стенки глотки стекающими слизисто-гнойными выделениями. С этим же связаны и боли в горле при глотании.
Характерна общая слабость, повышенная утомляемость ребенка, ухудшение аппетита, раздражительность, снижение памяти. Инфекция может распространиться на ткани глаза и вызвать конъюнктивит, кератит. При этом появляется слезоточивость, светобоязнь. В некоторых случаях хронический синусит протекает стерто. Являясь хроническим очагом инфекции в этих случаях, он может привести к осложнениям со стороны внутренних органов.
Чтобы не допустить перехода болезни в хроническую форму, следует своевременно обращаться к врачу. Сигналом для этого может быть насморк, который длится более 7 дней.
Диагностика
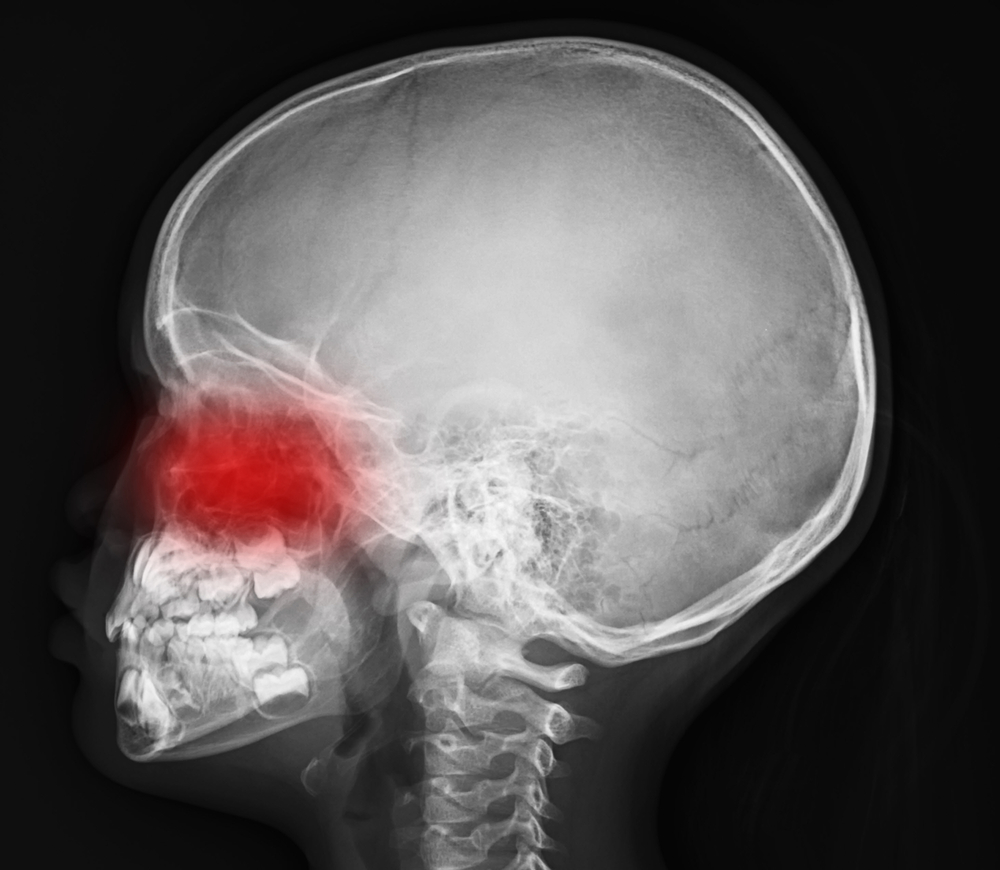
Клинические проявления заболевания и воспалительные изменения в общем анализе крови позволяют заподозрить воспаление придаточных полостей носа.
Диагноз подтверждается с помощью рентгенографии пазух носа: на снимке отмечается затемнение в области пораженных пазух. В некоторых случаях может проводиться диафаноскопия: просвечивание придаточных полостей носа с помощью специального аппарата.
Информативным методом является также пункция гайморовой пазухи – получение содержимого полости через иглу методом прокола. В сомнительных для диагностики случаях может назначаться компьютерная томография придаточных полостей. Чаще она используется при диагностике одонтогенного гайморита.
Лечение
Лечение проводится амбулаторно или в стационаре в зависимости от степени тяжести болезни, причины возникновения и возраста ребенка.
Лечение должно быть комплексным и направленным на следующие моменты:
- Устранение отека полости и обеспечение оттока содержимого: для достижения этих эффектов используются сосудосуживающие средства в виде капель и спреев (Нафтизин, Називин, Ксимелин, Галазолин, Санорин и др.). Ребенка при закапывании в нос нужно укладывать на бок.
Лучше использовать аэрозольные формы, которые обеспечивают равномерное распределение средства на слизистой, дают моментальный эффект. Сосудосуживающие средства имеют ограниченный срок применения – не более 5-7 дней из-за риска вызвать атрофию слизистой и вазомоторный ринит.
- Местное применение антисептических средств: после сосудосуживающих капель применяют Протаргол, Колларгол и др. препараты, оказывающие противовоспалительное действие.
- Антибиотикотерапия при бактериальной природевоспаления в соответствии с чувствительностью выделенной флоры: внутрь (Аугментин, Азитромицин, цефалоспорины, макролиды) или местного действия (Биопарокс, Зофра, Полидекс), которые накапливаются в достаточной концентрации в самом очаге инфекции.
- Симптоматическое лечение: жаропонижающие средства, обезболивающие (при необходимости), противоаллергические препараты, витамины.
- Дополнительные методы лечения: применяя эндоскопическое оборудование, проводят промывание гайморовой пазухи растворами Фурацилина, Диоксидина, перманганата калия (другие пазухи недоступны для промывания) путем пункции ее под местной анестезией с последующим введением лекарственных средств.
При отсутствии оттока может проводиться промывание носовых ходов (так называемый метод «кукушки»): в один носовой ход вливают дезинфицирующий раствор, а из другого отсасывают его, вымывая гнойное отделяемое.
- Хирургические методы лечения (эндоскопическая синусная хирургия) применяются в особо тяжелых случаях при отсутствии эффекта от других методов терапии. При искривлении носовой перегородки лечение проводят оперативным путем.
- Физиотерапевтическое лечение проводится на стадии выздоровления.
Не следует даже пытаться лечить синусит у ребенка самостоятельно!
Не стоит применять методы народной медицины: это же не банальный насморк, и соки моркови или свеклы тут не помогут! Нельзя прогревать пазухи и самостоятельно промывать носовые ходы: прогревание может ускорить нагноение, а неправильное промывание может привести к повреждению евстахиевой трубы.
Единственное, что допускается (и то не ранее 5-7 дня) – ингаляции с раствором морской соли или настоем трав (цветы календулы, ромашки, листья шалфея) с использованием небулайзера или применяя фарфоровый чайник.
В стадии выздоровления и при хроническом синусите рекомендуется проведение специального точечного массажа и дыхательной гимнастики.
Массаж проводится так:
1) фалангой большого пальца несильно постукивают по переносице ребенка в течение 2-3 мин. каждый час.
2) по 20-30 сек. надо массировать по часовой стрелке поочередно до ощущения нерезкой боли следующие точки: внутренний край брови, внутренняя нижняя часть глазницы, средняя точка над верхней губой по носогубной складке.
Дыхательная гимнастика для улучшения кровообращения: закрывая поочередно (большим и указательным пальцами) левый и правый носовые ходы, подышать по 10 раз через один носовой ход.
Осложнения
Нелеченный острый синусит в течение 3 месяцев переходит в хронический процесс. Зачастую при этом развиваются необратимые изменения слизистой оболочки, нарушается ее функция.
Процесс может распространяться при остром воспалении и вызывать внутриглазные и внутричерепные осложнения: воспаление костной ткани, тромбоз вен, абсцесс мозга, гнойный менингит или менингоэнцефалит.
Профилактика
Профилактика включает такие меры:
- своевременное и правильное лечение простудных и инфекционных заболеваний;
- укрепление иммунитета: полноценное сбалансированное питание, закаливание организма ребенка, режим дня, ежедневные прогулки на свежем воздухе;
- устранение в плановом порядке искривления носовой перегородки или удаление аденоидов.
Резюме для родителей
Воспаление придаточных пазух носа, или синусит, может развиться в любом, даже в раннем возрасте ребенка после «простого» насморка. С появлением первых же проявлений синусита необходимо обращаться к врачу. Вовремя поставленный диагноз и правильное лечение предупредят развитие хронической формы заболевания и возникновение опасных осложнений.
К какому врачу обратиться
Гайморит лечит педиатр в содружестве с детским ЛОР-врачом. В период выздоровления ребенка осматривает врач-физиотерапевт. При хроническом синусите полезна будет консультация иммунолога. Развитие тяжелых осложнений требует участия хирурга и невролога. Если развивается поражение глаз — к лечению подключается офтальмолог.
