Иногда пациенты, которые недавно перенесли операцию по удалению части желудка из-за язвы, начинают чувствовать себя хуже: у них появляются боли в животе, тошнота, рвота и другие снижающие качество жизни симптомы. Это тревожный звоночек. Сигнализирует он, вероятно, о развитии одной из болезней оперированного желудка – синдрома приводящей петли. Также он известен под названиями «синдром желчной рвоты», «дуоденобилиарный синдром», «синдром желчной регургитации».
Возникает синдром приводящей петли у 9-12 % лиц, перенесших резекцию желудка, и среди всех пострезекционных осложнений занимает 2-е место по частоте.
О том, почему развивается эта патология, о симптомах, принципах ее диагностики и лечения вы узнаете из нашей статьи.
Причины и механизм развития
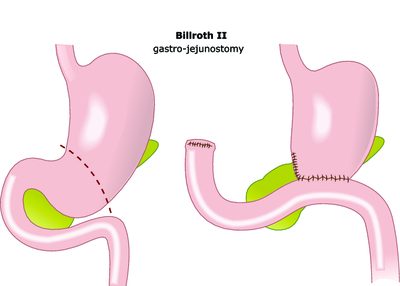
Итак, синдром приводящей петли развивается после резекции (удаления части) желудка по методу Бильрот-II в модификации Гофмейстера-Финстерера.
Анатомическое строение пищеварительной системы человека таково, что из желудка пища попадает в двенадцатиперстную кишку, оттуда – в тощую и далее по кишечнику. В некоторых случаях язвенной болезни желудка и ДПК больных оперируют таким образом: удаляют часть желудка (обычно – средний и нижний его отделы), двенадцатиперстную кишку с проксимального конца (того, в который переходил желудок) ушивают наглухо, формируя культю, а тощую кишку подшивают просветом к просвету желудка.
Таким образом, пища из желудка попадает в тощую кишку, а в слепой отдел, образованный ДПК, выделяется желчь и секрет поджелудочной железы, а также там вырабатываются собственные ферменты, которые затем поступают в тощую кишку, где выполняют свои функции, обеспечивая нормальное пищеварение. Схематически это и есть операция Бильрот-II.
К сожалению, в некоторых ситуациях функционирование ДПК, которая и является той самой приводящей петлей, нарушается: в этот слепой отдел по какой-либо причине попадает пища, замедляется моторика кишки, теряется ее способность нормально эвакуировать содержимое. Кишка переполняется содержимым, растягивается, провоцируя появление боли в животе, затем содержимое забрасывается в желудок (в медицине это называется «рефлюкс»), возникает рвота.
В зависимости от механизма развития выделяют механический и функциональный варианты синдрома.
Механический синдром приводящей петли обычно возникает вследствие:
- перекрута приводящей петли;
- формирования спаек;
- ущемления петли в щелях брыжейки кишечника;
- язвенного стеноза в одной из петель;
- опухоли в приводящей петле;
- рубцовых изменений стенки двенадцатиперстной или тощей кишки;
- инвагинации (выпячивания) тканей отводящей петли в просвет приводящей;
- технических погрешностей во время операции (слишком длинная или, напротив, короткая приводящая петля без соустья с петлей отводящей и так далее).
Функциональные причины следующие:
- застой секрета в двенадцатиперстной кишке (дуоденостаз), имеющий место еще до операции;
- спазм петель или сфинктеров ДПК;
- нарушение иннервации двенадцатиперстной или тощей кишки из-за перерезки ветвей нервов во время операции.
В человеческом организме все взаимосвязано. Механизмы, описанные выше, приводят к патологическим изменениям в слизистой ДПК, желудка и близлежащих органах. Так, при этом развиваются:
- рефлюкс-гастрит;
- атрофический еюнит (воспаление слизистой оболочки тощей кишки);
- щелочной эзофагит;
- щелочной гастрит;
- дисбактериоз кишечника;
- панкреатит;
- холецистит.
Симптомы синдрома приводящей петли
В зависимости от особенностей клинического течения выделяют 2 формы синдрома приводящей петли: острую и хроническую.
Острый синдром возникает непосредственно после операции – спустя несколько часов или дней. Больной отмечает появление после приема пищи интенсивных схваткообразных болей в области эпигастрия (в верхне-центральном отделе живота) и правого подреберья, тошноту и рвоту содержимым желудка, приносящую облегчение. Стремительно нарастает интоксикация. В ДПК повышается давление, развивается желтуха, острый панкреатит. При отсутствии на этом этапе медицинской помощи возможно развитие таких угрожающих жизни состояний, как перфорация стенки кишки, некроз ее тканей, перитонит.
Симптомы хронического синдрома приводящей петли сходны с таковыми острой его формы, но выражены не столь явно. Возникают, как правило, в течение первого года после операции. Больные предъявляют жалобы на чувство тяжести в области эпигастрия, боли в нем, возникающие после еды, преимущественно после употребления жирной, жареной, острой, молочной или сладкой пищи. Потом к боли присоединяется тошнота, которая, нарастая, завершается рвотой съеденной пищей и/или желчью. После рвоты больные отмечают значительное улучшение состояния, боль проходит.
В зависимости от выраженности клинических проявлений хронического синдрома приводящей петли выделяют 4 его степени:
- При I степени больные отмечают наличие легких расстройств пищеварения: чувства дискомфорта, тяжести в животе, эпизодически возникающих срыгиваний небольшим объемом или небольшой рвоты желчью. Симптомы повторяются изредка – лишь 1-2 раза в месяц, преимущественно после погрешностей в питании – употребления жирной пищи. Боли как таковой в животе нет, общее состояние человека не нарушено, симптомы интоксикации отсутствуют, трудоспособность сохранена – больные с легкостью выполняют привычную для них работу. Как правило, своим симптомам они даже не придают значения и за помощью к врачу не обращаются.
- При II степени проявления синдрома более выражены и возникают чаще – 1 раз в 3-4 дня. Больные отмечают появление в правом подреберье и эпигастрии интенсивных распирающих болей, чувства тяжести после еды с последующей приносящей облегчение рвотой съеденной пищей и желчью в объеме 200-300 мл. Чтобы избежать этих симптомов, больные пытаются ограничить себя в пище, что приводит к снижению массы тела – они заметно худеют, и снижению трудоспособности.
- Синдром приводящей петли III степени характеризуется практически ежедневными описанными выше симптомами. Боли после еды не просто интенсивные, они мучительные, а объем рвотных масс достигает полулитра. На высоте приступа больной, как правило, чувствует себя настолько плохо, что пытается самостоятельно вызвать у себя рвоту. Также он отказывается от еды. Все это приводит к истощению, обезвоживанию и значительному снижению трудоспособности.
- На IV степени синдрома к проявлениям III степени добавляются выраженные расстройства обмена веществ и питания: больные резко истощены, кахектичны, из-за дефицита поступления в организм белка появляются безбелковые отеки, в крови обнаруживается анемия, гипопротеинемия, снижение уровня витаминов, микроэлементов и прочие расстройства. Имеют место дистрофические изменения ряда внутренних органов.
Стоит уточнить, что тяжесть состояния конкретного пациента определяется не только тяжестью указанных выше симптомов, но еще и наличием других постгастрорезекционных синдромов и общим состоянием организма. Нередко синдром приводящей петли сопровождается демпинг-синдромом.
Принципы диагностики
В диагностике важную роль играет клиническая картина и обычный осмотр больного врачом. Иногда хорошо заметны:
- истощение;
- некоторая желтушность склер и слизистых оболочек;
- асимметрия живота за счет выбухания двенадцатиперстной кишки в правом подреберье.
При пальпации живота в подложечной области можно пропальпировать (прощупать пальцами) растянутую приводящую петлю – безболезненное эластичное образование, которое исчезает после рвоты.
Среди лабораторных методов исследования косвенно информативными могут быть анализы крови – общий и биохимический. В общем может обнаружиться сниженный уровень гемоглобина и эритроцитов – признаки анемии. В биохимическом – повышение активности печеночных ферментов, снижение концентрации микроэлементов, витаминов (из-за недостаточного поступления их с пищей).
Подтвердить диагноз помогут некоторые инструментальные методы диагностики, в частности:
- Рентгенконтрастное исследование культи желудка, ДПК и тощей кишки. В культе обнаруживается жидкость, которая попала туда путем заброса (рефлюкса) из приводящей петли. Контрастное вещество быстро из желудка попадает в ДПК и там задерживается; также имеют место признаки нарушения ее двигательной активности (моторики). Отсутствие контраста в приводящей петле не исключает заболевания, а напротив, может свидетельствовать о переполнении ее содержимым.
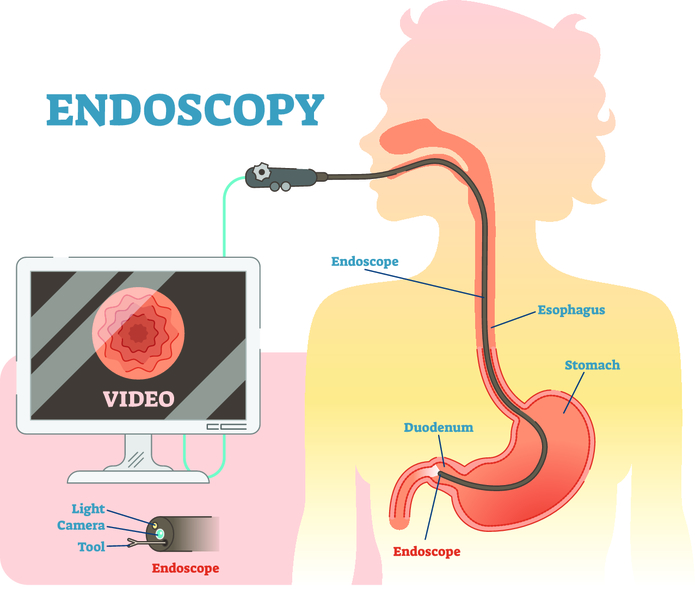
- ЭФГДС (эзофагогастродуоденоскопия). При помощи этого эндоскопического исследования врач своими глазами может осмотреть слизистую оболочку и содержимое пищевода, культи желудка, приводящей петли, оценить их состояние, обнаружить какие-либо препятствия оттоку содержимого из ДПК, отсутствие ее двигательной активности или иные патологические изменения.
- Венозная холангиография. Позволяет обнаружить застой в двенадцатиперстной кишке, оценить размеры, форму и какие-либо патологические изменения в области приводящей петли.
- УЗИ области желудка, приводящей и отводящей петель. Визуализируется расширенная двенадцатиперстная кишка, жидкость и газ в ней.
Принципы лечения
Острый синдром приводящей петли лечат исключительно оперативным путем. Проводят экстренную релапаротомию (повторное вскрытие брюшной полости) и устраняют препятствия, мешающие содержимому ДПК эвакуироваться (заворот – расправляют, спайки – иссекают, внутреннюю грыжу – устраняют), накладывают межкишечный анастомоз (делают соустье между отводящей и приводящей петлей, в которое частично будет выходить содержимое двенадцатиперстной кишки).
Если хронический синдром приводящей петли диагностирован на I-II стадии, проводят консервативное лечение. Также его назначают в тяжелых неоперабельных случаях с целью стабилизации состояния пациента.
- Диета. Рекомендуется исключить из рациона продукты, после которых появляются симптомы болезни – жирные, жареные, острые блюда, а также молоко и сладости.
- С целью нормализации моторики кишечника назначают домперидон (Мотилиум), метоклопрамид (Церукал), сульпирид или сандостатин.
- Если имеет место спазм, применяют спазмолитики (дротаверин, папаверин и прочие) или М-холиноблокаторы (Бускопан).
- Обильная рвота с желчью – показание для назначения прокинетиков (метоклопрамид, домперидон), антацидов на основе гидроокиси алюминия (Маалокс, Алмагель, Фосфалюгель и прочие), холестирамина.
- С целью коррекции процессов всасывания и улучшения пищеварения применяют препараты пищеварительных ферментов – Панзинорм, Креон, Фестал и другие.
- Чтобы восполнить дефицит витаминов – моно- и поливитаминные препараты (группы В и прочие).
- Истощение больного требует применения анаболических стероидов (ретаболил, силаболин и другие).
- Также больному проводят промывания желудка, по показаниям – инфузии солевых и других растворов, переливание крови.
В большинстве случаев синдром приводящей петли требует вмешательства хирургов – проведения повторной операции, которая, в зависимости от клинической ситуации и состояния пациента, будет направлена на улучшение оттока содержимого из кишки, укорочение приводящей петли или устранение ее перегиба, реконструкцию области поражения.
Профилактика
Мероприятия, снижающие риск развития синдрома приводящей петли, зависят преимущественно от врача-хирурга. Заключаются они в следующем:
- выявление нарушений моторики двенадцатиперстной кишки на дооперационном этапе;
- правильный выбор метода оперативного вмешательства;
- полное соблюдение техники выполняемой операции.
К какому врачу обратиться
При развитии синдрома приводящей петли необходимо обратиться к гастроэнтерологу. Врач проведет обследование, оценит тяжесть состояния и при необходимости направит пациента к абдоминальному хирургу для повторной операции.
Заключение

Синдром приводящей петли занимает второе место среди болезней оперированного желудка и выявляется у каждого 10-го пациента, перенесшего удаление части этого органа. Может быть острым (возникает в первые часы или дни после операции) и хроническим (развивается в течение года). Основной механизм – попадание в приводящую петлю (она состоит из двенадцатиперстной и части тощей кишки) пищевых масс. Симптомы: боль и тяжесть в эпигастрии и правом подреберье, горечь во рту, нарастающая тошнота, которая завершается рвотой съеденной пищей и желчью. После рвоты больной ощущает заметное облегчение.
Диагностируют синдром приводящей петли преимущественно на основании клинической картины и данных объективного обследования, лабораторные и инструментальные методы исследования позволяют уточнить детали заболевания и характер развившейся вторично патологии.
Лечение зависит от степени тяжести патологического процесса и может быть консервативным (диета, прием медикаментов, инфузии растворов и так далее) или хирургическим (в объеме реконструкции области поражения, механического устранения препятствий или мер по улучшению оттока (дренажа) жидкости из приводящей петли).
Профилактические мероприятия зависят преимущественно от хирургов и заключаются в правильном выборе метода операции и тщательном соблюдении техники ее выполнения, а также диагностике нарушений двигательной активности ДПК еще на предоперационном этапе.
