Перинефритом называют воспаление покрывающей почку фиброзной капсулы, которое в большинстве случаев провоцируется разными вторичными причинами. Первичным такое заболевание бывает только в 10 % случаев – при травматическом поражении тканей этого органа (например, при ножевом ранении), когда инфекция может проникать через раневой канал.
Почему развивается перинефрит? Какие формы имеет такое заболевание? Какими симптомами оно проявляется? Какие методы диагностики и лечения назначаются при перинефрите?
По наблюдениям специалистов, в 80 % случаев перинефрит выявляется у людей 18-60 лет и только 20 % больных являются детьми или пожилыми людьми. У 90 % пациентов заболевание провоцируется уже присутствующими воспалительными процессами в почках или других органах. Чаще перинефрит обнаруживается в левой почке и редко наблюдается двухстороннее поражение этих парных органов.
Причины
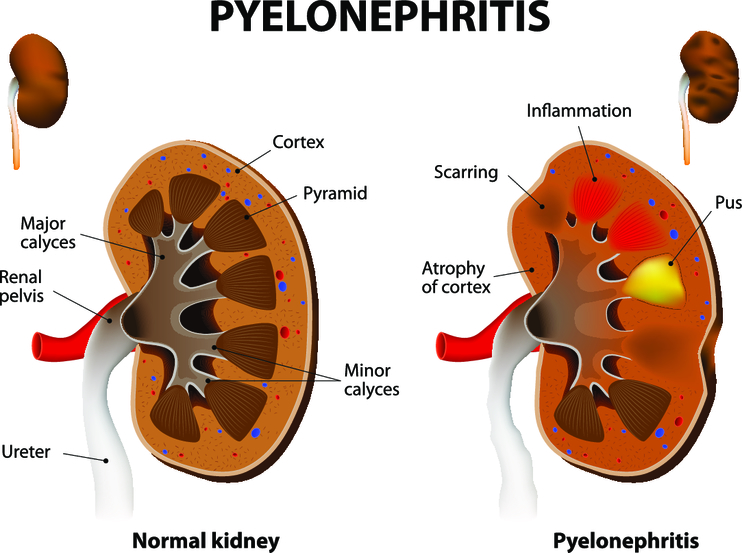
Основными причинами развития вторичного перинефрита являются следующие заболевания:
- острый пиелонефрит;
- абсцессы или карбункулы почек;
- гнойный паранефрит;
- опухоли или прорастающие в почки метастазы;
- туберкулез почек;
- инфаркт почки.
Способствовать развитию перинефрита способны следующие дополнительные факторы:
- воспалительные и инфекционные процессы в органах малого таза или петлях кишечника;
- камни в почках, которые постоянно травмируют ткани или формируются вблизи от фиброзной капсулы органа;
- хронические гнойные очаги разной локализации (гайморит, отит, тонзиллит и др.), при которых инфекция попадает в орган с током крови;
- частые переохлаждения (особенно области поясницы);
- снижение иммунитета (особенно при аутоиммунных заболеваниях или сахарном диабете).
При перинефрите инфекция попадает в почечную капсулу восходящим путем (то есть вместе с мочой) или гематогенно. Очаг воспаления может локализоваться на одном участке капсулы (сзади, спереди, снизу или сверху) или охватывает всю почку.
Чаще всего воспаление при перинефрите провоцируется такими микроорганизмами:
- кишечная палочка;
- стафилококк;
- стрептококк.
Первичный перинефрит вызывается различными открытыми ранениями органа, из-за которых инфекция по раневому каналу может поражать ткани почки.
Классификация
Как уже упоминалось выше, перинефрит в зависимости от причин развития может быть вторичным или первичным. Кроме этого, заболевание в зависимости от характера воспалительного процесса разделяют:
- на экссудативный перинефрит – при таком воспалении между почечными тканями и фиброзной капсулой формируется серозный очаг (киста), приводящий к утолщению капсулы, увеличению и отечности органа;
- продуктивный (или фиброзно-липоматозный) перинефрит – при таком воспалении происходит нарушение гемодинамики и развиваются дистрофические изменения в паренхиме почки, которые при неблагоприятном течении могут приводить к атрофии и некрозу органа.
Чем опасен перинефрит?
При отсутствии лечения воспаление может распространяться на окружающие ткани и органы или приводит к формированию абсцесса и карбункула почки. Стремительное распространение инфекции вызывает поражения желудка, кишечника и половых органов. В некоторых случаях заболевание осложняется инфарктом почки.
Симптомы
Проявления перинефрита во многом схожи с признаками пиелонефрита и других патологий почек. Поставить правильный диагноз при таком заболевании может только опытный специалист, руководствующийся данными результатов осмотра пациента и исследований. Заболевание может протекать остро или хронически.
Вначале при остром перинефрите у больного возникают признаки интоксикации:
- высокая лихорадка (38-40 °C);
- обильное потоотделение;
- озноб;
- выраженная слабость;
- тошнота;
- ухудшение аппетита;
- потеря веса;
- одышка;
- учащенный пульс.
Несколько позднее (обычно через 3-4 дня) у больного возникает сильная боль в области поясницы или сбоку брюшной стенки. При одностороннем поражении органа она ощущается только с одной стороны. Обычно боль характеризуется как тупая и постоянная. Она всегда усиливается при изменении положения тела и иногда может носить пульсирующий характер.
Если у больного присутствует мочекаменная болезнь, то проявления заболевания дополняются различными дизурическими расстройствами, которые проявляются учащенными позывами к мочеиспусканию, возникновением резей или болей при оттоке мочи. Кроме этого, при движении конкрементов у пациента может развиваться почечная колика, проявляющаяся интенсивными болями в пояснице, выраженным беспокойством, учащенным мочеиспусканием, тошнотой и рвотой.
При осмотре спины больного врач может заметить некоторую сглаженность изгиба позвоночника на стороне поражения. Иногда визуализируется небольшое выпячивание, которое двигается в такт с дыхательными движениями. При пальпации определяется резкая болезненность поясничной мышцы и напряженность мышц живота. У худощавых пациентов в области почки может прощупываться увеличенный орган с ровной и гладкой поверхностью.
При хроническом перинефрите симптомы выражены не так ярко и заболевание имеет вялое течение. Оно проявляется слабыми болями в пояснице и небольшим ограничением подвижности поясничного отдела позвоночного столба.
Диагностика
Заподозрить развитие воспалительного процесса в почках врач может по характерным проявлениям интоксикации и болям в области поясницы. Поставить точный диагноз позволяют следующие лабораторные и инструментальные методы обследования:
- клинический анализ крови – выявляется лейкоцитоз, повышение СОЭ, признаки анемии;
- анализы мочи – обнаруживается лейкоцитурия, протеинурия, цилиндрурия, бактериурия, повышение удельного веса;
- бакпосев мочи – выявляется патогенный микроорганизм (параллельно с таким анализом определяется чувствительность возбудителя к антибиотикам);
- биохимический анализ – повышается уровень С-реактивного белка, фибриногена и гамма-глобулиновой фракции;
- УЗИ почек – обнаруживаются признаки воспаления и утолщения фиброзной капсулы органа, присутствие экссудата или очагов гнойного расплавления тканей в паранефральном пространстве;
- КТ и МРТ – такие исследования позволяют получать более детальную, чем при УЗ-сканировании, картину патологического процесса и выявляют даже самые мелкие воспалительные очаги;
- экскреторная урография – обнаруживает изменения контуров органа, его чашечек и лоханок, признаки слияния с окружающей почку клетчаткой, оценивает степень поражения.
В сложных случаях диагностика больного с перинефритом может дополняться проведением пункционной биопсии капсулы органа с последующим гистологическим анализом. Иногда в план обследования включается диагностическая лапароскопия, позволяющая осматривать почку со всех сторон, проводить дренирование гнойной полости и дифференцировать перинефрит с паранефритом, кистой или опухолью почки.
Лечение
При выявлении перинефрита больного госпитализируют в специализированное отделение – урологию. Тактика лечения определяется стадией воспалительного процесса и тяжестью общего состояния.
При продуктивной форме заболевания больному назначаются антибиотики в высоких дозах. Как правило, пациенту назначается комбинация таких препаратов. Вначале заболевания они вводятся внутривенно, а затем проводится постепенный переход на прием антибиотиков в виде таблеток.
Антибактериальная терапия дополняется приемом сульфаниламидов, средств для улучшения микроциркуляции и витаминов. Параллельно медикаментозное лечение дополняется дезинтоксикационной терапией, подразумевающей внутривенное введение растворов для выведения токсинов из организма и восстановления водно-электролитного равновесия. Объем консервативных мер определяется тяжестью состояния пациента.
На протяжении всего лечения перинефрита пациент должен соблюдать диету, которая позволяет снижать нагрузки на почки. Из меню должны исключаться:
- тяжелые белковые продукты;
- острые, копченые, пряные и маринованные блюда;
- соль;
- кислые фрукты и ягоды;
- кофеинсодержащие продукты;
- алкогольные напитки.
Блюда должны быть легкоусвояемыми и легкими. Если перинефрит лечится хирургическим путем, то врач обязательно дает рекомендации по изменению диеты, которая позволяет ускорять процесс реабилитации после операции.
При гнойно-экссудативном течении перинефрита лечение начинается с проведения хирургического вмешательства и затем дополняется назначением антибиотиков и медикаментозной терапией. При таком течении заболевания хирург во время операции рассекает фиброзную капсулу и удаляет ее частично или полностью. Во время вмешательства врач старается дренировать все гнойные очаги и провести ревизию всех полостей. После выполнения этих манипуляций хирург промывает их растворами антисептиков и антибиотиков и устанавливает систему из дренажных трубок. При присутствии очагов некроза ткани органа иссекаются до здоровых. Если у пациента выявляются нарушения в оттоке мочи, то для ее выведения накладывается нефростома.
В послеоперационном периоде больному назначаются комбинации антибиотиков, проводится медикаментозная и дезинтоксикационная терапия. Кроме этого, выполняется промывание патологических полостей в почках через дренажную систему.
В некоторых тяжелых случаях хирургам приходится выполнять полное удаление почки – нефрэктомию. Такая операция выполняется при полном поражении органа обширными участками некроза и высоком риске развития опасных для жизни больного осложнений.
К какому врачу обратиться
При значительном повышении температуры, возникновении болей в области поясницы, усиливающихся при движении, и нарушениях в мочеиспускании следует обратиться к нефрологу. После проведения обследования (анализов крови и мочи, УЗИ, экскреторной урографии и др.), подтверждающего диагноз «перинефрит», врач направит пациента к урологу для дальнейшего лечения.
Перинефрит сопровождается воспалением фиброзной капсулы почки и может вызываться уже присутствующими патологиями этих органов или открытыми травмами, способствующими проникновению инфекции через раневой канал. Заболевание сопровождается выраженной интоксикацией и болями в области поясницы. Из-за присутствующего воспаления на органе могут формироваться карбункулы и абсцессы. В некоторых случаях перинефрит приводит к инфаркту почки. Лечение такого заболевания всегда должно начинаться как можно раньше. Оно может быть консервативным или хирургическим.
