Современный напряженный ритм жизни, нерациональное питание и вредные привычки оказывают существенное влияние на жизнь человека и негативно сказываются на состоянии его здоровья. Ученые установили, что некоторые заболевания наиболее распространены среди мужчин, и они могут не только существенно ухудшать качество жизни, но и приводят к инвалидизации и даже смерти больного.
Наша статья ознакомит вас с десятью наиболее опасными для мужчин недугами и мерами, которые пациенту необходимо принимать при их появлении.
Инфаркт миокарда
В результате облитерации сосудов атеросклеротическими бляшками нормальное кровоснабжение участка миокарда прекращается, и появляется участок некроза. У больного появляются следующие признаки инфаркта миокарда:
- боль за грудиной жгущего или давящего характера, отдающая в левую часть тела (руку, левую сторону груди, спины, шеи и т.д.);
- длительность боли более 15 минут;
- кардиалгия (боль) не устраняется приемом Нитроглицерина;
- страх смерти;
- холодный липкий пот.
В некоторых случаях инфаркт миокарда протекает бессимптомно или атипично и сопровождается болями в животе, спутанностью сознания, одышкой и сильной утомляемостью.
При развитии инфаркта крайне важно вызвать больному бригаду кардиологической «скорой помощи», а до прибытия медиков оказать доврачебную помощь: дать больному разжевать таблетку Аспирина и через каждые 15 минут давать под язык 0,5 мг Нитроглицерина.
Для предотвращения неконтролируемого развития инфаркта миокарда всем людям рекомендуется придерживаться здорового образа жизни, контролировать показатели артериального давления и регулярно проходить профилактические осмотры.
Инсульт
Проблема возникновения инсультов является очень актуально проблемой для мужчин. Ведь именно инсульты находятся на четвертом месте среди причин смерти сильного пола.
Риск их развития повышают:
- артериальная гипертензия;
- наличие сердечно-сосудистых патологий;
- сахарный диабет;
- повышенная склонность к образованию тромбов;
- ожирение;
- атеросклероз;
- курение и злоупотребление спиртными напитками;
- стрессы.
Первыми признаками инсульта могут стать такие симптомы:
- внезапная резкая слабость;
- помутнение сознания;
- нарушения координации движений;
- неустойчивость походки;
- затруднение при произношении и замедленность речи;
- непонимание обращенной к человеку речи;
- нарушения зрения и слуха;
- нарушения ритма и глубины дыхания;
- резкое снижение артериального давления;
- замедление пульса (вплоть до остановки сердцебиения);
- асимметрия лица;
- судороги;
- непроизвольное мочеиспускание или дефекация;
- частичный или полный паралич конечностей.
При отсутствии адекватной помощи или при тяжелых случаях инсульта больной может впадать в кому. Лечение инсульта должно начинаться незамедлительно. Оно может включать в себя как терапевтические, так и хирургические методы.
Любые признаки нарушения кровообращения мозга должны насторожить вас и стать поводом для обращения к врачу и обследования. Эти меры позволят вам избежать развития или осложнений инсульта, которые могут приводить к инвалидизации и летальному исходу.
Рак легких
Рак легких также достаточно часто наблюдается у мужчин. Основной причиной его развития становится курение: по данным статистики, около 80% пациентов являются никотинозависимыми. Под воздействием табачного дыма, содержащего химические и физические канцерогенозные факторы, у активного или пассивного курильщика здоровая ткань легкого быстро изнашивается и синтезирует новые клетки. Этот процесс протекает бесконтрольно, и под воздействием токсинов легочная ткань перерождается в раковую.
При раке легкого у больных наблюдаются следующие симптомы:
- кашель;
- кровохарканье;
- боли в груди;
- одышка;
- потеря массы тела;
- апатичность;
- снижение работоспособности;
- субфебрильная температура.
У многих больных развитию рака легкого предшествуют хронические воспалительные заболевания дыхательных путей (пневмонии, бронхиты, туберкулез и др.). Вследствие этого симптомы образования злокачественной опухоли часто приписываются этим заболеваниям, и больные несвоевременно обращаются к врачу, а раковый процесс выявляется уже на запущенной стадии.
Единственным способом своевременного выявления рака легкого может стать ежегодное исследование легких – флюорография, которая должна выполняться не реже, чем один раз в год. А предупредить развитие этого тяжелого и быстро прогрессирующего заболевания может отказ от курения.
Рак простаты
Еще одной из самых частых причин смерти мужчин старше 50-60 лет является рак предстательной железы. По данным статистики после 50-ти лет эта злокачественная опухоль выявляется у каждого седьмого мужчины. Рак простаты удерживает лидирующие места среди мужских онкологических недугов (в США – на первом месте, странах Западной Европы – на третьем, в России – на седьмом). Также онкологи наблюдают стремительный рост количества больных с этой злокачественной опухолью, а уровень летальности при этом заболевании остается крайне высоким.
Коварство рака простаты заключается в том, что данная опухоль длительно ничем себя не проявляет, и даже во время бессимптомного течения может начинать метастазировать. При увеличении размеров новообразования и ее прорастании в шейку мочевого пузыря и уретру, у мужчины появляются симптомы раздражения мочевого пузыря:
- частые позывы к мочеиспусканию;
- затруднения при мочеиспускании;
- недержание мочи;
- учащенное мочеиспускание.
Как правило, образование раковой опухоли простаты провоцируется естественными изменениями гормонального фона мужчины, которые начинают происходить у средней и старшей возрастной категории. Высокий уровень тестостерона стимулирует злокачественное перерождение тканей предстательной железы и рост опухоли. Также рак простаты может быть обусловлен наследственными причинами (мутациями в гене HOXB13).
Для предотвращения неконтролируемого развития этого заболевания мужчины старше 40 лет должны регулярно проходить обследования у уролога. В программу таких профилактических осмотров должны включаться: пальцевое ректальное исследование, анализ крови на PSA и УЗИ простаты.
Рак толстой кишки
Развитие рака толстой кишки у мужчин часто провоцируется наличием хронических заболеваний кишечника, нарушения гормонального баланса и метаболического синдрома (комбинации висцерального ожирения, нарушения углеводного и жирового обмена и артериальной гипертензии).
Предрасполагающими факторами к образованию злокачественного новообразования могут стать различные предрасполагающие факторы:
- курение;
- нерациональное питание с большой долей жиров животного происхождения;
- бесконтрольный и длительный прием нестероидных противовоспалительных препаратов;
- хронические запоры.
Рак толстого кишечника может в течение длительного времени проявлять себя скудной и неспецифичной симптоматикой (усталость, исхудание, дискомфортные ощущения в животе, повышение температуры). Обычно, пациент обращается впервые к врачу с жалобами на запор или неустойчивость стула. Как правило, на этой стадии разросшаяся опухоль уже перекрывает просвет кишечника. У больного появляются:
- упорные запоры;
- боли в кишечнике;
- кровь в кале;
- недержание фекалий и газов;
- боли во время акта дефекации;
- тенезмы;
- отвращение к пище.
На поздних стадиях рака толстого кишечника может развиваться кишечная непроходимость, которая проявляется резями в животе, тошнотой, рвотой (возможно присутствие кала в рвотных массах), болезненными позывами на дефекацию.
Для профилактики несвоевременного выявления рака кишечника людям старше 40 лет рекомендуется проведение колоноскопии через каждые три года и своевременное лечение заболеваний кишечника под наблюдением врача.
Язва желудка и двенадцатиперстной кишки
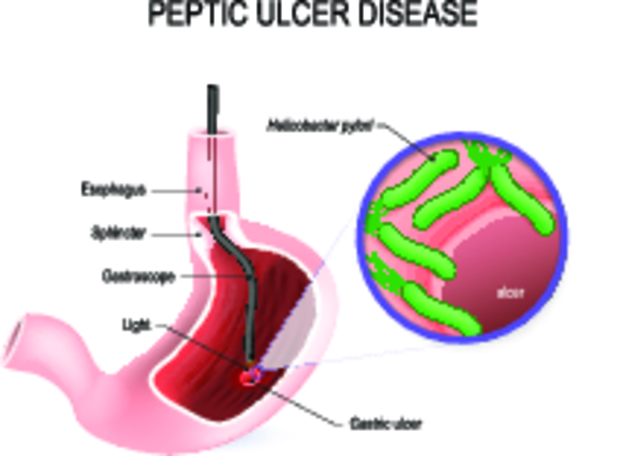
Язвенной болезнью желудка и двенадцатиперстной кишки преимущественно болеют мужчины – заболевание в 6-7 раз чаще встречается именно у мужчин в возрасте 25-45 лет. Предрасполагающими факторами к его развитию становятся:
- частые стрессы;
- курение;
- употребление спиртных напитков;
- нерациональное или нерегулярное питание;
- употребление либо слишком острой, либо чересчур горячей пищи;
- бесконтрольный прием некоторых лекарственных препаратов (Резерпина, Аспирина, кортикостероидов).
Причинами формирования язвы становятся бактерии Helicobacter pylori, вырабатывающие особые ферменты, которые способны разрушать слой защитных клеток слизистой оболочки желудка, или повышение кислотности желудочного сока, спровоцированное вышеописанными предрасполагающими факторами. У больного появляется боль, локализирующая в верхней части живота и связанная с приемом пищи или голодом:
- «голодные» боли, возникающие ночью или после длительного отсутствия приема еды, купируются приемом пищи;
- боль может усиливаться спустя определенное время после приема пищи;
- обострение заболевания и болей наблюдается весной и осенью.
Неспецифическими симптомами язвенной болезни являются:
При выявлении у себя симптомов язвенной болезни больному рекомендуется безотлагательно обратиться к гастроэнтерологу, который после проведения ряда диагностических обследований сможет порекомендовать диету и назначит медикаментозное лечение.
При отсутствии адекватного лечения язвенная болезнь может осложняться:
- кровотечением;
- перфорацией;
- перитонитом;
- перерождением в раковую опухоль.
Мочекаменная болезнь
Мочекаменная болезнь наблюдается у 1-3% населения, и около 30-40% пациентов урологического отделения находятся на стационарном лечении именно по поводу этого заболевания. Образование конкрементов в мочевыводящих путях в 3 раза чаще наблюдается у мужчин.
Основной причиной мочекаменной болезни становятся различные нарушения обмена веществ, которые приводят к накоплению нерастворимых солей (оксалатов, уратов и др.). Под воздействием различных предрасполагающих факторов в мочевыводящих путях формируются конкременты (камни):
- злоупотребление острой и кислой пищей;
- нарушения обмена веществ, подагра и др.;
- недостаток витаминов А и D;
- передозировка витамина D;
- заболевания мочевыделительной системы: пиелонефрит, простатит, цистит, аденома простаты и др.;
- заболевания ЖКТ: хронический панкреатит, энтерит;
- заболевания и травмы костей: остеопороз, остеомиелит;
- гиперпаратиреоз;
- стриктуры и стеноз мочевыводящих путей;
- нефроптоз;
- обезвоживание;
- длительный прием лекарственных препаратов (антацидов, глюкокортикоидов, тетрациклина, Аспирина, сульфаниламидов и др.);
- врожденная предрасположенность.
Мочекаменная болезнь может длительное время ничем не проявлять себя. При нарушениях уродинамики, которые вызываются движением камней, появляются следующие специфические симптомы:
- болями в пояснице, отдающими в область паха или половых органов;
- нарушения оттока мочи (частые позывы, отхождение мочи небольшими порциями, боли режущего характера);
- помутнение мочи из-за пиурии;
- наличие крови в моче;
- анурия (в редких случаях).
Отхождение камней в некоторых случаях происходит незаметно, но, как правило, вызывает почечную колику, которая сопровождается острой внезапной болью. Боли причиняют больному сильные страдания: они становятся беспокойными и не могут найти положения, при котором болевые ощущения становятся менее мучительными.
При длительном нахождении конкремента в мочеточнике состояние почки и мочевыделительных путей значительно ухудшается (вплоть до нефросклероза или отмирания почки). Также мочекаменная болезнь может осложняться: калькулезным пиелонефритом, артериальной гипертензией, острой или хронической почечной недостаточностью.
При выявлении симптомов мочекаменной болезни больному рекомендуется незамедлительно обратиться к врачу-урологу, который, после проведения ряда диагностических исследований, порекомендует ему диету, направленную на предупреждение камнеобразования, и адекватное лечение (медикаментозное или хирургическое).
Подагра
Еще одной из самых часто встречающихся болезней у мужчин является подагра. Соотношение мужчин и женщин с этим диагнозом составляет 7:1, а пик заболеваемости приходится на возраст 40-50 лет.
Развитие подагры может провоцироваться целым рядом предрасполагающих факторов:
- ожирение;
- хронический алкоголизм;
- артериальная гипертензия;
- гиперлипидемия;
- употребление большого количества мяса, рыбы, икры, шоколада, кофе и какао;
- повышенный синтез мочевой кислоты и ее замедленное выведение из организма (злоупотребление спиртным, гликогеноз, шоковые состояния, почечная недостаточность);
- замедление процесса метаболического распада пуриновых нуклеотидов (аутоиммунные заболевания, состояния после противоопухолевой терапии).
Повышение уровня мочевой кислоты в организме, к которому приводят вышеописанные состояния, эти соединения откладываются в виде подагрических гранулем и «шишек» в органах и тканях (преимущественно вокруг суставов и в почках). Эти процессы приводят к развитию воспалительного процесса, который проявляется следующими симптомами:
- острая боль в суставе (чаще в одном или двух);
- покраснение и повышение температуры кожи около сустава;
- лихорадка;
- образование камней в почках.
При отсутствии адекватного лечения подагрические приступы могут длиться несколько дней или недель и приводить к:
- серьезному повреждению суставов и к значительному ограничению их подвижности;
- развитию рецидивирующих калькулезных пиелонефритов;
- нефросклерозу;
- почечной недостаточности.
Больные, находящиеся в группе риска по развитию подагры должны регулярно контролировать уровень мочевой кислоты в крови и придерживаться правил здорового питания и образа жизни. При выявлении гиперурикемии и признаков подагры пациентам рекомендуется жестко ограничивать потребление продуктов с высоким уровнем пуриновых соединений: это играет решающую роль в профилактике этого тяжелого недуга.
Облитерирующий эндартериит

Облитерирующий эндартериит в 99 раз чаще встречается у мужчин, чем у женщин. Это заболевание может поражать людей разного возраста и наблюдается преимущественно у мужчин молодого и среднего возраста (до 35-40 лет).
Причины его развития именно в мужском организме пока остаются загадкой для медиков. Выдвигаются теории о том, что облитерацию и воспаление артерий провоцируют аутоиммунные, нервные, аллергические, гормональные или инфекционно-токсические факторы. Многие сосудистые хирурги и кардиологи склоняются к мнению о мультифакторной природе этиологии облитерирующего эндартериита.
Предрасполагающими факторами для развития этого заболевания становятся:
- некоторые инфекционные заболевания (сыпной тиф, эпидермофития стоп, сифилис);
- злоупотребление спиртным;
- курение;
- частые переохлаждения конечностей;
- травмы нижних конечностей;
- ношение неудобной обуви;
- нерациональное питание с высоким уровнем жиров животного происхождения;
- нарушения периферической иннервации (хронические невриты седалищного нерва);
- нарушения гормональной функции надпочечников;
- нервно-психические факторы.
Облитерирующий эндартериит имеет стадийное течение и может сменяться периодами обострения и ремиссии. Под воздействием этиологических факторов развивается спазмирование мелких сосудов стоп и нижних конечностей, которое приводит к воспалению стенок сосудов, нарушению трофики тканей и повышает риск тромбообразования.
На начальной стадии заболевании больной замечает снижение толерантности к физическим нагрузкам, усталость ног, появляющиеся в икроножных мышцах судороги, зябкость и ощущение ползания мурашек в области ног. При прогрессировании заболевания нарушается трофика тканей и это приводит к появлению:
- перемещающей хромоты;
- судорог;
- болей в нижних конечностях даже в состоянии покоя;
- бледности и пересушиванию кожи ног;
- нарушений роста ногтей и волос на ногах.
Трофические нарушения приводят к формированию стойкого болевого синдрома, утрате чувствительности и образованию на ногах гнойно-некротических язв, которые могут осложняться гангреной, приводящей к утрате стопы или нижней конечности.
Предотвратить развитие болезни возможно только при своевременном обращении к врачу, который сможет провести детальное обследование и назначить адекватное лечение. Мерами профилактики развития облитерирующего эндартериита могут стать такие правила:
- Отказ от курения и злоупотребления алкоголем.
- Борьба с гиподинамией и занятия лечебной физкультурой.
- Соблюдение правил гигиены ног.
- Создание комфортных условий для нижних конечностей.
Паховая грыжа
Развитие паховой грыжи в 90-97% случаев наблюдается именно у мужчин. Это факт объясняется анатомическими особенностями строения паховой области: у мужчин паховый канал более широкий, а соединительная ткань более слабая.
Паховая грыжа развивается более часто, чем другие грыжи живота. Заболевание развивается медленно и может длительное время не представлять особых неудобств больному. Однако пациенту следует помнить о том, что обращаться за помощью к врачу следует при первых же признаках дискомфорта, т. к. паховая грыжа может ущемляться в любой момент и приводить к развитию тяжелых осложнений.
На начальных стадиях заболевания у больного появляется ощущение тяжести в животе и небольшая припухлость в паху, которая может становиться менее заметной в положении лежа. Со временем выпячивание увеличивается, доставляет боль и ощущение жжения, которые усиливаются при ходьбе и физической нагрузке. Независимо от размеров паховой грыжи, ее лечение может быть только хирургическим.
При больших размерах грыжи у больного могут наблюдаться запоры, учащенное мочеиспускание, боли и рези при мочеиспускании и акте дефекации. Грыжевое содержимое может сдавливаться в грыжевых воротах, и у пациента могут появиться следующие симптомы ущемления паховой грыжи:
- резкая нарастающая боль в мошонке или паху;
- тошнота и рвота;
- повышение температуры;
- отсутствие дефекации и отхождения газов;
- кровь в кале;
- невозможность вправления грыжи в положении больного лежа на спине при легком нажатии на нее;
- покраснение, уплотнение и увеличение выпячивания.
Такое состояние при отсутствии незамедлительной хирургической помощи может приводить к ряду тяжелых осложнений:
- некрозу части кишечника или другого ущемленного в грыжевом мешке органа;
- непроходимости кишечника;
- ишемическому орхиту.
У пожилых пациентов ущемление паховой грыжи может приводить к летальному исходу.
Для профилактики формирования паховой грыжи следует соблюдать такие правила:
- Укреплять мышцы живота.
- Отказаться от курения.
- Своевременно лечить кашель и аллергический ринит, т. к. интенсивный кашель и чихание могут провоцировать формирование грыжи.
- Соблюдать правила рационального питания и избавляться от лишнего веса.
- Своевременно бороться с запорами.
- Ограничивать подъем тяжестей.
К какому врачу обратиться
Если вы заметили у себя признаки одного из перечисленных заболеваний, правильнее всего будет обратиться к терапевту. Он проведет осмотр и первоначальную диагностику. Разумеется, при острых состояниях (почечная колика, инфаркт миокарда, инсульт и другие) нужно вызывать «Скорую помощь». В дальнейшем лечение будут проводить профильные специалисты: кардиолог, невролог, онколог, пульмонолог, уролог, гастроэнтеролог, нефролог, ревматолог, сосудистый хирург, хирург.
Видео версия статьи:
