Брюшной тиф относится к группе тифопаратифозных болезней, которые имеют высокую контагиозность, фекально-оральный путь передачи возбудителя и сходную клиническую картину. Данная патология характеризуется тяжелым течением, наличием лихорадки, интоксикации и поражением лимфатического аппарата кишечника.
Своевременная диагностика и лечение брюшного тифа определяет прогноз относительно выздоровления, а также уменьшает возможность распространения инфекции.
Постановка диагноза
С точки зрения эффективности проводимой терапии и противоэпидемических мероприятий диагноз «брюшной тиф» должен быть установлен в течение первых 5-10 суток. Ведь именно в этот период антибактериальная терапия максимально эффективна, а больной минимально заразен.
Заподозрить брюшной тиф врач может на основании клинических и эпидемиологических данных. Насторожить его должно сочетание следующих симптомов:
- нарастание лихорадки и интоксикации без отчетливых органных поражений;
- относительная брадикардия (несоответствие частоты пульса высокой температуре тела);
- бледность кожи;
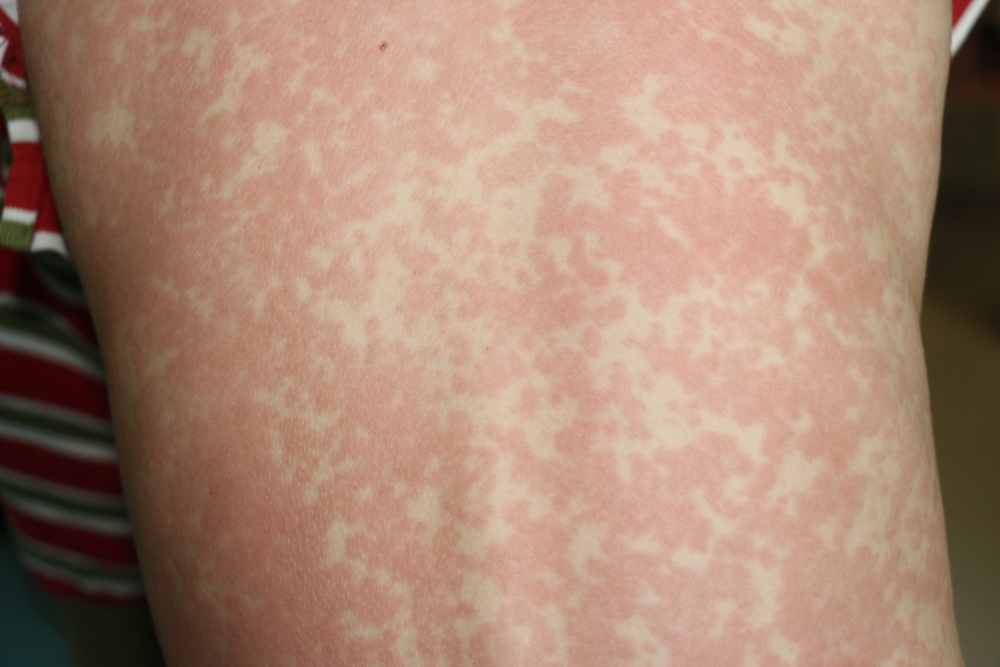
- розеолезная сыпь;
- характерные изменения языка (его отечность, серовато-желтый налет, отпечатки зубов);
- гепатолиенальный синдром (увеличение печени и селезенки);
- метеоризм и запоры;
- нарушение сна;
- адинамия.
Из эпидемиологических данных особое значение имеет:
- наличие контакта с лихорадящим больным;
- пребывание на территории, неблагополучной по брюшному тифу;
- питье воды из открытых водоемов;
- употребление в пищу немытых овощей и фруктов;
- использование в пищевых целях молочных продуктов, приобретенных у частных лиц.
Все лица, температурящие 5 суток и более, должны быть обследованы на тифозную инфекцию.
Анализы на брюшной тиф
Диагноз «брюшной тиф» должен иметь лабораторное подтверждение. С этой целью применяются следующие методы исследования:
- Выделение гемокультуры возбудителя (забор крови проводится на высоте лихорадки на протяжении 2-3 суток ежедневно; посев выполняется на питательные среды, содержащие желчь).
- Метод иммунофлюоресценции (позволяет получить предварительный результат через 10-12 часов после посева).
- Бактериологическое исследование кала, мочи и дуоденального содержимого (может быть достоверно со 2 недели болезни; оценка результатов проводится через 4-5 суток).
- Определение титра антител и его нарастания методом исследования парных сывороток крови в реакции непрямой агглютинации и связывания комплемента (диагностическим считается титр 1:200; становится положительным с 5-7 дня заболевания).
- Иммуноферментный анализ (высокочувствительный метод, основанный на выявлении комплексов микробного антигена и защитных антител в исследуемом материале).
Следует отметить, что кроме специфических диагностических методов информативными являются изменения клинического анализа крови:
- уменьшение общего количества лейкоцитов и нейтрофилов со сдвигом формулы белой крови влево;
- относительный лимфоцитоз;
- увеличение СОЭ;
- снижение гемоглобина и уровня тромбоцитов;
- отсутствие эозинофилов.
Дифференциальная диагностика
Учитывая, что в начале заболевания диагностика брюшного тифа сложна в связи со скудностью клинических проявлений, его нужно отличать от многих патологических состояний, протекающих с лихорадкой и интоксикацией:
- грипп и другие ОРВИ;
- пневмония;
- малярия;
- лептоспироз;
- туберкулез;
- риккетсиозы;
- сепсис и т. д.
Принципы лечения
Все пациенты с установленным диагнозом «брюшной тиф» или подозрением на него подлежат обязательной госпитализации с изоляцией и проведением противоэпидемических мероприятий в очаге инфекции. За контактными лицами устанавливается наблюдение на время возможного инкубационного периода (21 день).
Лечение проводится с учетом:
- тяжести болезни;
- фазы патологического процесса;
- наличия осложнений и сопутствующих заболеваний.
Таким больным обеспечивается:
- покой;
- постельный режим в остром периоде;
- щадящая диета.
Питание не должно нагружать пищеварительную систему и в то же время должно быть достаточно калорийным. Рекомендуются протертые блюда и обильное питье (вода, чай, морсы).
Основу лечения составляют антибактериальные препараты с учетом чувствительности возбудителя. Для этого могут использоваться лекарственные средства из группы:
- хлорамфениколов;
- цефалоспоринов;
- фторхинолонов;
- макролидов.
Курс лечения продолжается до 10 дня нормальной температуры.
Для восстановления нарушенных функций организма и облегчения состояния больного лечебные мероприятия включают:
- дезинтоксикацию и коррекцию водно-электролитного баланса (инфузия глюкозо-солевых и коллоидных растворов);
- борьбу с гипоксией (оксигенотерапия);
- назначение иммуномодуляторов;
- использование кардиотропных, снотворных средств по показаниям;
- витаминотерапию.
Определенные особенности имеет тактика ведения больных при развитии осложнений.
- При кишечном кровотечении проводится консервативная терапия с назначением холода на живот, голода на 10-12 часов и кровоостанавливающих препаратов. Если у больного имеется значительная кровопотеря, то ему показано введение плазмозамещающих растворов или эритроцитарной массы.
- При развитии перфорации кишечника проводится срочное оперативное вмешательство.
После клинического выздоровления и нормализации лабораторных показателей, но не ранее, чем через 21 день после нормализации температуры тела, такие лица могут быть выписаны домой. Они подлежат диспансерному наблюдению в течение года с периодическим лабораторным обследованием. Рецидивы лечатся по тем же принципам, как и первичное заболевание.
Хронические бактерионосители также нуждаются в лечении. Оно включает длительное применение антибиотиков и вакцинотерапию. После прекращения бактериовыделения такие лица остаются на учете, так как через некоторое время оно может возобновляться.
Профилактика
Для предупреждения распространения инфекции и заражения здоровых лиц проводятся следующие мероприятия:
- контроль за работой системы водоснабжения и обеззараживанием питьевой воды;
- очистка сточных вод;
- соблюдение правил приготовления, хранения и реализации продуктов питания;
- периодическое обследование работников пищевой промышленности и детских учреждений;
- своевременное выявление и изоляция больных брюшным тифом, а также бактерионосителей;
- противоэпидемические мероприятия в очаге инфекции;
- диспансерное наблюдение за переболевшими и пролеченными носителями инфекции;
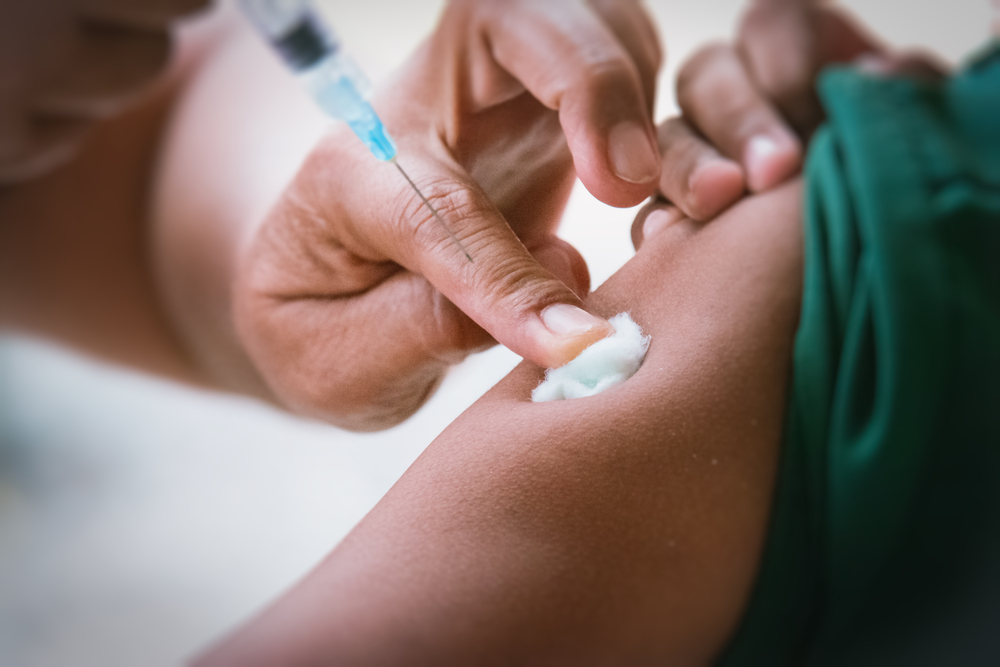
- профилактическая вакцинация в группах риска по развитию заболевания (проживание на территории с высоким уровнем заболеваемости, наличие постоянного контакта с больными или работа в лаборатории с зараженным материалом).
В настоящее время благодаря современным методам диагностики и лечения прогноз при брюшном тифе улучшился. Если ранее летальность достигала 20 %, то на фоне применения антибиотиков она снизилась до 0,1-0,3 %. Однако это не исключает тяжелых случаев болезни с развитием осложнений, которые встречаются намного реже, но все же возможны.
К какому врачу обратиться
При подозрении на брюшной тиф необходима консультация инфекциониста. Для дифференциальной диагностики с другими заболеваниями может потребоваться осмотр дерматолога, гастроэнтеролога, невролога, кардиолога, пульмонолога.
О брюшном тифе в программе «Жить здорово!» с Еленой Малышевой:
