Еюнит – это воспаление слизистой оболочки тощей кишки, характеризующееся нарушением пищеварительных функций этого отдела кишечника, симптомами интоксикации и некоторыми другими признаками. Редко протекает обособленно, практически во всех случаях сочетается с воспалением близлежащих отделов пищеварительной системы – двенадцатиперстной, подвздошной, толстой кишки, желудка. Болезнь не имеет патогномоничных (характерных именно для нее) диагностических признаков, поэтому ее крайне сложно отличить от других заболеваний этой локализации.
О том, какие причины могут вызвать еюнит, о клинических проявлениях, принципах диагностики и тактике лечения этой патологии вы узнаете из нашей статьи. Но чтобы понимать, о чем идет речь и с чем связаны те или иные изменения, предлагаем ознакомиться с основами анатомии и физиологии тощей кишки.
Тощая кишка: что это и зачем она нужна
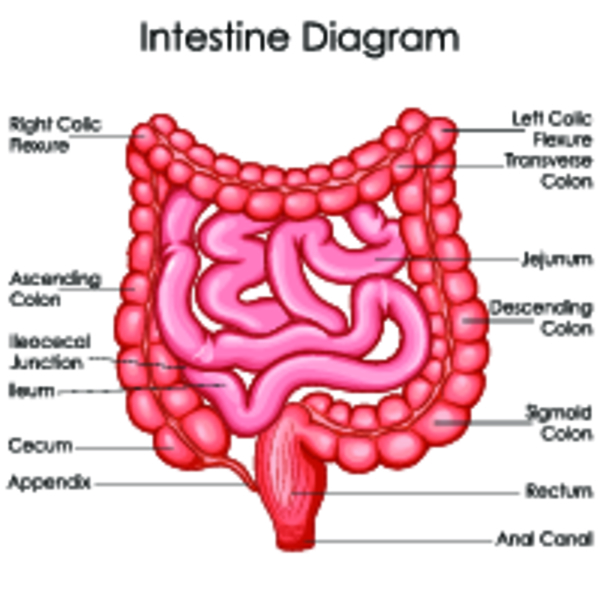
Любой человек знает, что съеденная им пища сначала через пищевод попадает в желудок, а оттуда – в кишечник. Но не каждому известно, что кишечник состоит из 2 больших частей – тонкой и толстой кишки, каждая из которых включает в себя еще по нескольку отделов. Так, тонкая кишка состоит из двенадцатиперстной (именно в нее переходит желудок), тощей (средняя часть) и подвздошной, после которой уже начинается кишка толстая.
Итак, тощая кишка располагается в верхней левой части брюшной полости, покрыта брюшиной, имеет брыжейку. От двенадцатиперстной кишки она отделяется так называемой складкой Трейтца, а от подвздошной кишки никакое анатомическое образование ее не отделяет – четкой границы между ними нет. Тощая кишка имеет меньший, чем подвздошная, диаметр и относительно тонкую стенку. Петли ее локализуются слева от пупка.
Тощая кишка имеет вид полой гибкой трубки длиной 0.9-1.8 м, стенка которой представлена 5 слоями:
- Изнутри она покрыта слизистой оболочкой с выпячиваниями – ворсинками и микроворсинками, а также имеет углубления – крипты (железы). Кроме того, на слизистой оболочке расположены единичные скопления лимфоидной ткани – фолликулы.
- Под слизистой находится подслизистая основа. Она содержит много желез, которые вырабатывают кишечный сок и слизь.
- Следом расположена мышечная оболочка, которая представлена двумя слоями гладкомышечных клеток – наружным продольным и внутренним циркулярным, а между ними проходят кровеносные сосуды и нервные волокна. Сокращаясь, этот слой осуществляет маятникообразные и перистальтические движения кишки, обеспечивающие прохождение по ней пищевых масс.
- Серозная оболочка покрывает кишку снаружи и образует брыжейку. Выполняет защитную функцию.
Частично переваренная пища, поступающая в тощую кишку из вышерасположенных отделов, подвергается в ней воздействию множества различных ферментов и окончательно распадается на элементарные составляющие, которые затем всасываются в кровеносные и лимфатические капилляры, то есть усваиваются организмом. Переварившись в тонкой кишке, пища посредством перистальтических движений ее мышечной стенки продвигается в подвздошную кишку и далее.
В норме тощая кишка стерильна, то есть не содержит никаких микроорганизмов, в том числе и полезных, которые мы называем микрофлорой.
Причины и механизм развития еюнита
Говоря о причинах этого заболевания, следует сразу упомянуть о том, что протекать оно может в острой или хронической формах. Так, острый еюнит развивается, как правило, при пищевых токсикоинфекциях и сочетается с поражением слизистой желудка, двенадцатиперстной, подвздошной, а зачастую – и толстой кишок. Основные возбудители острого еюнита – сальмонеллы, вибрион холеры, шигеллы, клостридии и прочие.
Реже это заболевание развивается вследствие существенных погрешностей в пище – употребления грубых, острых, пряных блюд, большого количества алкоголя.
В отдельных случаях острый еюнит имеет аллергическую природу и возникает в ответ на поступление в пищеварительный тракт аллергенных для него продуктов питания, лекарственных препаратов или других веществ.
Причиной хронического еюнита могут стать:
- продукты питания (как сказано выше – острая, механически грубая пища, спиртные напитки);
- продолжительный контакт с некоторыми химическими веществами на производстве (например, со свинцом);
- прием некоторых лекарственных средств (НПВС, антибактериальные препараты, цитостатики и прочие);
- инфекционные заболевания;
- дефекты иммунитета;
- ионизирующая радиация.
В единичных случаях признаки поражения тощей кишки сопутствуют течению болезни Уиппла, которая, как известно, имеет аутоиммунную природу и провоцируется попаданием в пищеварительный тракт инфекции (гемолитического стрептококка, бактероидов и так далее).
Вследствие воздействия на слизистую оболочку кишки причинных факторов повреждаются ее барьерные механизмы, нарушается защитная функция, что приводит к снижению процессов выработки кишечного сока, изменению его состава. Результатом становится нарушение процессов пищеварения. Также патологический процесс провоцирует спазм мышечных волокон стенки тощей кишки, что проявляется болевым синдромом и нарушением перистальтики.
Симптомы

Острый еюнит характеризуется следующими проявлениями:
- диарея (это ведущий симптом, частота актов дефекации может достигать 10-15 раз в сутки и более);
- боли в области живота (выше и левее пупка);
- снижение аппетита вплоть до полного отсутствия;
- тошнота и рвота;
- общая слабость.
С рвотными и каловыми массами больные могут терять большое количество жидкости. Если при этом отсутствует достаточное поступление ее извне (с питьем или внутривенным вливанием), развивается обезвоживание организма, которое проявляется сухостью кожных покровов и видимых слизистых оболочек, снижением тургора тканей, судорогами, помрачением сознания. Тяжелым осложнением этого состояния является ДВС-синдром.
При обострении хронического еюнита больного беспокоит учащенный стул (до 5 раз в день). Также он обращает внимание на большое количество каловых масс (в медицине это называют полифекалией), нарушение их нормальной консистенции (имеют вид кашицы) и цвета (зеленый оттенок – за счет высокого содержания билирубина), пенистость. Они могут быть жирными – как бы прилипать к стенкам унитаза (признак наличия непереваренных жиров). Кроме того, больных беспокоит ноющая неинтенсивная или средней интенсивности боль в околопупочной области, больше слева, вздутие живота и урчание в нем. Все эти изменения стула свидетельствуют о нарушении процессов пристеночного и полостного пищеварения в тощей кишке. Развивается синдром мальабсорбции.
Общее состояние больного нарушается – непереваренные остатки пищи отравляют организм, возникает интоксикация. Больной ощущает слабость, головную боль, головокружение, быстро устает. Возможно повышение температуры тела до субфебрильных значений (не более 37.5 °С).
В период ремиссии заболевания проявления его минимальны, хотя могут иметь место некоторые расстройства пищеварения (вздутие живота, учащенный стул), усиливающиеся после погрешностей в питании.
Принципы диагностики
Пациенты с симптомами еюнита могут обратиться за консультацией к врачу-терапевту, гастроэнтерологу или инфекционисту (в случае острой формы заболевания). Врач подробно расспросит больного о жалобах, соберет анамнез жизни и заболевания (когда началось, что спровоцировало дебют, какое проводилось лечение и с каким эффектом до обращения и так далее), проведет объективное обследование. В процессе него могут быть обнаружены:
- симптомы обезвоживания организма (сухая кожа, сниженный тургор тканей);
- болезненность при пальпации (прощупывании) живота в околопупочной области, левее и выше пупка, урчание;
- симптомы интоксикации организма (бледность, учащенная ЧСС и другие).
С целью уточнения диагноза пациенту могут быть назначены дополнительные обследования:
- общий анализ крови (признаки инфекции и/или сгущения крови вследствие обезвоживания);
- исследование рвотных и/или каловых масс с целью определения их состава и обнаружения бактерий;
- иммунологические анализы крови (позволяют обнаружить антитела к тому или иному возбудителю);
- ЭФГДС с биопсией области поражения (позволяет верифицировать воспалительные изменения слизистой оболочки тощей кишки, отечность, укорочение ворсинок).
Стоит отметить, что диагностика еюнита на самом деле не столь проста ввиду его нехарактерной симптоматики и трудностей обследования именно этого отдела кишечника. Тем более он практически в 100 % случаев сочетается с гастритом и воспалением прилежащих отделов кишечника, поэтому больному, как правило, выставляют диагноз «гастроэнтерит» и не вдаются в подробности.
Тактика лечения
Лечение еюнита зависит от его формы.
Острый еюнит подлежит лечению в инфекционном стационарном отделении. Больному могут быть назначены:
- антибактериальные препараты (как правило, не дожидаясь результатов посева – широкого спектра действия – фторхинолоны, цефалоспорины и другие);
- энтеросорбенты (Энтеросгель, Сорбекс, Полифепан и прочие) – с целью уменьшения симптомов интоксикации;
- миотропные спазмолитики (мебеверин (Меверин, Дюспаталин), отилония бромид (Спазмомен));
- препараты, нормализующие микрофлору кишечника (пробиотики (Бифиформ, Энтерожермина и другие));
- питьевые (пероральные) растворы для регидратации (Регидрон);
- внутривенные инфузии растворов (изотонического (0.9%-го) натрия хлорида, Реамберина и других) – при выраженной дегидратации организма.
Больным рекомендуется щадящая, легкая, хорошо усваиваемая пища, без копченых, соленых, острых, пряных блюд, экстрактивных веществ, алкоголя.
Хронический еюнит в стадии обострения подлежит лечению амбулаторно или в условиях терапевтического стационара. Принципы терапии те же.
Профилактика и прогноз
Прогноз болезни зависит от формы, степени обезвоживания и некоторых других факторов:
- Хронический еюнит при соблюдении диетических рекомендаций часто удается поддерживать в стадии ремиссии, что позволяет предотвратить выраженные нарушения пищеварения.
- Острый еюнит при своевременном оказании адекватной медицинской помощи завершается выздоровлением.
Чтобы предотвратить развитие еюнита, следует соблюдать правила гигиены, употреблять легкую, неагрессивную в отношении пищеварительного тракта пищу, не заниматься самолечением, принимая повреждающие слизистую оболочку желудочно-кишечного тракта препараты.
При остром еюните важно избежать распространения болезни на окружающих. Для этого следует использовать индивидуальные посуду, постельное белье, полотенце, тщательно мыть руки после каждого посещения туалета.
К какому врачу обратиться
При остром еюните лучше всего обратиться к инфекционисту, а при хроническом течении болезни – к гастроэнтерологу. Для выяснения причин патологии и более качественного лечения полезны посещения иммунолога, аллерголога, диетолога.
Заключение
Еюнит – острое или хроническое воспалительное заболевание слизистой оболочки тощей кишки. Почти во всех случаях протекает не изолированно, а одновременно с воспалением органов, расположенных рядом. Чаще бывает инфекционной природы (возбудитель попадает в пищеварительный тракт с недоброкачественными продуктами питания), реже возникает вследствие несоблюдения диеты, под воздействием химических веществ, а также как одно из проявлений аллергии.
Основные симптомы: расстройства стула (обильная диарея), тошнота, рвота, боли в животе, отсутствие аппетита, общая слабость. Диагностика основывается на жалобах, данных анамнеза, объективного осмотра, а также микроскопических исследований рвотных и/или каловых масс, в сложных случаях – ЭФГДС с биопсией (зонд можно продвинуть далее двенадцатиперстной кишки и внимательно осмотреть слизистую оболочку тощей кишки).
Лечение включает в себя восполнение дефицита жидкости (оральную и внутривенную регидратацию), антибиотики, спазмолитики, пробиотики и другие препараты симптоматической терапии.
