Туберкулез кожи распространен во всех уголках мира, но является достаточно редким заболеванием. В последнее время специалисты отмечают рост количества больных с этим недугом в странах Европы и в России.
Под понятием «туберкулез кожи» объединяется группа хронических заболеваний с разнообразными клиническими проявлениями, которые вызываются внедрением микобактерии туберкулеза в кожные покровы и сопровождаются образованием на них специфических очагов. Каждая из этих патологий является местным проявлением туберкулеза и одновременно следствием поражения инфекцией всего организма.
Ранее туберкулез кожи в подавляющем большинстве выявлялся у детей, а в настоящее время все чаще определяется у взрослых. Механизм развития недуга сложен и зависит от многих факторов – это заболевание вызывается подавлением инфекцией иммунитета (а именно такого его клеточного звена, как Т-лимфоциты) и проникновением микобактерий в кожные покровы. Как правило, этим заболеванием вторично болеют люди, уже переболевшие или болеющие туберкулезом других органов (например, легких, костей и пр.).
Заразна ли болезнь?
Непосредственно заражение туберкулезом кожи через кожные покровы возможно в крайне редких случаях – только когда на них попадает большое количество возбудителя (массивное инфицирование). У человека инфицирование может происходить тремя типами микобактерий. Чаще причиной болезни становятся микобактерии человеческого типа (М. tub. Hominis), в более редких случаях (примерно в 25 %) – бычьего (M. tub. Bovis), и еще реже – птичьего (М. tub. Avium).
Пути распространения микобактерий в кожу:
- контактный (при бородавчатом туберкулезе);
- гематогенный;
- лимфогенный;
- эндогенный;
- с подлежащих органов при росте первичного очага (вторичная скрофулодерма);
- с калом, мочой или мокротой при туберкулезе кишечника и легких (бородавчатый и язвенный).
Гематогенный или лимфогенный путь заражения встречается более часто, чем контактный, эндогенный и другие пути проникновения микобактерий в кожу.
Способствуют развитию туберкулеза кожи следующие факторы:
- несоблюдение правил личной гигиены;
- неполноценное питание;
- тяжелое течение инфекционных или эндокринологических заболеваний;
- снижение иммунитета;
- склонность к аллергическим реакциям;
- длительный прием некоторых лекарственных препаратов (цитостатиков, глюкокортикоидов);
- вредности производства;
- недостаток ультрафиолетовых лучей и др.
Больной с туберкулезом кожи может представлять опасность для окружающих в плане заражения микобактериями туберкулеза. Именно поэтому контакт с ним должен исключаться, а после выписки из стационара он должен находиться на диспансерном учете на протяжении 5 лет.
Разновидности туберкулеза кожи
Туберкулез кожи может протекать в следующих формах:
- локализованных;
- диссеминированных.
К локализованным относят следующие заболевания:
- вульгарная (или обыкновенная) волчанка;
- язвенный туберкулез кожи и слизистых оболочек;
- бородавчатый туберкулез кожи;
- скрофулодерма (или колликвативный туберкулез кожи).
К диссеминированным формам относят такие заболевания:
- лихеноидный туберкулез кожи (или лишай золотушных);
- папулонекротический туберкулез кожи;
- индуративная эритема Базена;
- миллиарная диссеминированная волчанка лица.
Симптомы
Локализованные формы
Вульгарная (или обыкновенная) волчанка
Эта форма локализованного туберкулеза кожи является наиболее распространенной. Чаще высыпания появляются в области лица. Развитие болезни обычно происходит в раннем возрасте. При тяжелом течении или отсутствии своевременного лечения вульгарная волчанка может распространяться на слизистую оболочку рта или носа.
При этой форме туберкулеза липомы (туберкулезные бугорки), представляющие собой инфекционные гранулемы, могут располагаться в глубоких слоях кожи и на начальных этапах своего развития проявлять себя появлением на лице желтовато-розовых плоских пятен с достаточно четкими границами. В процессе прогрессирования заболевания, а оно обычно имеет вялое, длительное и доброкачественное течение, они становится более заметными, могут сливаться, но не выступают над поверхностью кожных покровов. Липомы могут изъязвляться. После рассасывания инфекционных гранулем на коже остаются рубцы или участки рубцовой атрофии.
Вульгарная волчанка может протекать в таких формах:
- плоская;
- язвенная;
- туберозная;
- опухолевидная;
- папилломатозная;
- веррукозная;
- мутилирующая;
- псориазиформная;
- диссеминированная.
У одного больного может наблюдаться сочетание нескольких форм обыкновенной волчанки. Обычно происходит комбинация из язвенной и плоской ее разновидности.
Язвенный туберкулез кожи и слизистых оболочек
Эта форма локализованного туберкулеза кожи развивается при сниженном иммунитете, вызванном тяжелым течением туберкулеза легких, гортани, мочевого пузыря, почек, кишечника или других органов. Инфицирование кожи происходит из-за аутоинокуляций микобактерий с выделениями больного (мокротой, калом, мочой и пр.).
При язвенном туберкулезе кожи у больного появляются шаровидные бугорки (1-2 мм) на слизистых оболочках возле естественных отверстий: ноздрей, рта, входа во влагалище, отверстия мочеиспускательного канала или заднего прохода.
Со временем бугорки сливаются между собой и изъязвляются. Образовавшиеся язвочки размером 1-1,5 см доставляют больному болезненные ощущения. Их мягкие края имеют вид мелкофестончатых контуров, а на поверхности дна располагаются казеозно перерожденные бугорки (или «зерна Треля»). При лабораторном исследовании содержимого этих образований выявляется большое количество микобактерий.
Бородавчатый туберкулез кожи
Эта форма локализованного туберкулеза кожи развивается как суперинфекция, т. е. при самозаражении, появляющемся у больных с открытым туберкулезом легких, костей и других органов.
Очаги поражения обычно локализируются на тыльной стороне пальцев или кистей, а в более редких случаях – на стопах. Вначале у больного появляется шаровидный синюшно-красный бугорок размером с крупную горошину, который со временем разрастается и трансформируется в плотную плоскую бляшку. На ее поверхности появляются роговые отложения и образования в виде бородавок.
После созревания очаг при бородавчатой форме туберкулеза имеет три зоны:
- периферическую – фиолетово-красная каемка;
- среднюю – бородавки;
- центральную – участок атрофированной кожи, имеющий бугристое дно.
Под очагами бородавчатого туберкулеза формируются подкожные абсцессы, из которых на поверхность кожи выделяются капельки гноя. У больного может развиваться лимфаденит или лимфангиит. Вокруг очага поражения могут образоваться новые узелки и бляшки, которые склонны к слиянию.
Как правило, у больных с бородавчатой формой туберкулеза кожи общее состояние не нарушается и остается удовлетворительным. После лечения на месте очага появляются рубцы.
Скрофулодерма (или колликвативный туберкулез кожи)
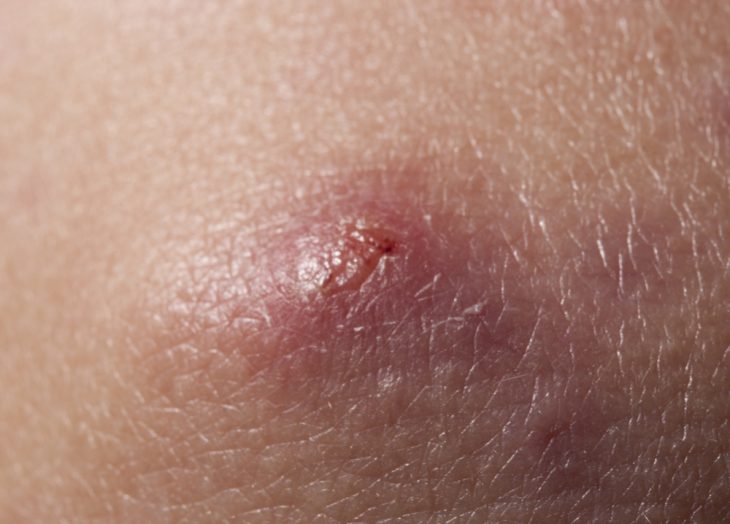
Эта форма локализованного туберкулеза кожи обычно развивается вторично – через распространение процесса на кожные покровы с туберкулезных очагов суставов, костей и лимфоузлов. Первичная разновидность скрофулодермы наблюдается реже и происходит путем переноса в кожу микобактерий, находящихся в крови или лимфе – лимфогенным или гематогенным путем. Это заболевание обычно наблюдается у детей или подростков и имеет вялое течение.
Вначале болезни под кожей появляется подвижный, не спаянный с окружающими тканями и безболезненный узел, имеющий размер грецкого ореха. Он увеличивается в размерах, спаивается с кожей и приобретает синевато-багровый оттенок. После этого в центре образования появляется зыбление. Кожа над ним истончается, вскрывается свищами, из которых выделяется тянущееся содержимое гнойно-кровянистого характера с примесями отмерших тканей.
С течением времени свищи становятся шире и на их месте появляются язвы с фистулами, которые могут сообщаться между собой. Они могут доставлять больному незначительные болезненные ощущения, имеют мягкие края, дно с гнойно-некротическим отделяемым и синюшно-розовую окраску. Такие очаги поражения кожи склонны к самозаживлению, а на их месте образуются неровные рубцы с сосочкообразными разрастаниями и неровными причудливыми выступами.
Диссеминированные формы
Лихеноидный туберкулез кожи (или лишай золотушных)
Эта форма диссеминированного туберкулеза кожи наблюдается редко и развивается при гематогенном распространении микобактерий в кожу при туберкулезе различных органов или вследствие гематогенно-лимфатического заноса продуктов распада при активном течении вульгарной волчанки. Развитию лихеноидной формы способствует снижение иммунитета, и ее течение часто сочетается с другими формами туберкулеза.
На теле больного появляются серовато-красноватые или телесные безболезненные узелки, на которых могут появляться шипы или небольшие чешуйки. Как правило, они располагаются симметрично на боковых поверхностях тела, ягодицах и лице. Иногда могут локализоваться на губах. При плотном расположении узелки могут напоминать себорейную экзему.
Очаги поражения в большинстве случаев исчезают спонтанно, но через определенный промежуток времени могут появляться снова. После заживления на их месте может оставаться незначительная пигментация и, в крайне редких случаях, незначительные рубцовые изменения. После излечивания туберкулеза внутренних органов они больше не рецидивируют.
Папулонекротический туберкулез кожи
Эта форма диссеминированного туберкулеза кожи вызывается гематогенным заносом микобактерий из основного очага этого заболевания. Обычно недуг протекает неактивно в виде скрофулодермы и воспаления шейных лимфатических узлов.
Высыпания на коже при такой форме туберкулеза часто возникают после перенесенной кори, гриппа или других острых инфекционных болезней. На теле больного появляются бледно-красные узелки, в центре которых находится пустула. Затем на месте этого образования появляется коричневая корка, после отторжения или снятия которой образуется округлая язвочка, похожая на кратер. Диаметр элементов сыпи достигает 2-5 мм.
После заживления язв на теле остаются ровные белые рубцы. В некоторых случаях высыпания устраняются без образования рубцовых изменений.
Иногда сыпь сопровождается значительным нагноением, и тогда у больного развивается такая разновидность этой формы диссеминированного туберкулеза кожных покровов, как acne scrophulosorum (акнит). Ее проявления схожи с обычными угрями. Сыпь располагается на груди, лице, сгибательных поверхностях рук и ног, ягодицах и, в редких случаях, волосистой части головы. При изъязвлении таких угрей на теле остаются рубцы.
Индуративная эритема Базена
Эта форма диссеминированного туберкулеза кожи развивается на фоне туберкулеза других органов и чаще наблюдается среди женщин 16-49 лет. Предрасполагающими факторами к ее развитию становятся сопутствующие заболевания, переохлаждение или переутомление ног и нарушение кровообращения в определенных участках кожи (например, при тромбофлебите, атеросклерозе и пр.).
Под кожей больного появляются глубокие плотные и медленно увеличивающиеся в размерах узлы или распространенные плоские инфильтраты. Их количество может достигать 2-10. Очаги поражения могут сливаться и расплавляться. Места изъязвлений имеют подрытые края и в них находятся грануляции грязно-серого цвета. В таких очагах образуются свищи.
После заживления язв на кожных покровах остаются рубцы с пигментацией. При отсутствии лечения регенерация изъязвлений может протекать долгое время – месяцами или годами.
Миллиарная диссеминированная волчанка лица
Эта форма диссеминированного туберкулеза кожи является наиболее редко встречающейся, и ряд специалистов относят ее к папулезному варианту такой локализованной формы, как папулонекротический туберкулез. Впервые миллиарная диссеминированная волчанка лица была описана в 1878 году.
Заболевание сопровождается появлением на лице безболезненных красновато- или желтовато-коричневых полушаровидных папул. Их центр напоминает пустулу и имеет мягкую консистенцию. Как правило, высыпания являются поверхностными, но иногда могут затрагивать и глубокие слои кожи. Иногда такие элементы сыпи появляются на теле или конечностях. После заживления на месте папул могут оставаться небольшие рубцы.
Диагностика
В план диагностики при подозрении на туберкулез кожи включают следующие лабораторные и инструментальные методы исследования:
- бактериологический анализ отделяемого из очагов поражения кожи;
- биопсия тканей с последующим гистологическим анализом;
- проба Манту;
- исследования для выявления очагов туберкулеза внутренних органов: бактериологическое исследование мокроты, мочи или кала, рентгенография легких, УЗИ мочевого пузыря, почек и т. п.;
- пробное лечение.
Поставить точный диагноз при туберкулезе кожи можно на основании таких самых информативных для этого заболевания методов диагностики, как бактериологическое исследование отделяемого из очагов поражений кожи, и результатам гистологического исследования биопсии тканей. Данные этих методик позволяют с точностью провести дифференциальную диагностику между инфицированием кожи микобактериями и такими похожими по своим начальным клиническим проявлениям заболеваниями, как розовые угри, пиодермии, поражения кожных покровов при саркоидозе и коллагенозах, инфекционно-аллергические васкулиты, мигрирующие одонтогенные гранулемы лица, трофические язвы и флебиты.
Лечение
Лечение больных с туберкулезом кожи должно начинаться как можно раньше и проводиться в противотуберкулезных диспансерах. Главная цель терапии направлена на скорейшее подавление возбудителя заболевания и регрессию очагов, вызванных инфицированием. План терапии должен учитывать возраст больного, тяжесть его состояния и наличие сопутствующих заболеваний или патологий. Как правило, длительность лечения туберкулеза кожи составляет от 6 до 24 месяцев.Для активного подавления возбудителя заболевания больному назначаются комбинации противотуберкулезных препаратов, которые применяются и для лечения туберкулеза легких. На первом этапе терапии рекомендуется прием 3 препаратов на протяжении 3 месяцев, на втором – 2 препаратов. Спустя 3-4 месяца комбинацию противотуберкулезных средств изменяют для профилактики развития устойчивости возбудителя к используемым лекарствам.
 Для терапии туберкулеза кожи обычно на первом этапе назначается сочетание Изониазида, Рифампицина и Пиразинамида или Тиацетазона, на втором – назначается сочетание из двух таких препаратов как ПАСК, Стрептомицин или Этамбутол. Для местного лечения очагов поражения кожных покровов используются присыпки с Изониазидом или ПАСК.
Для терапии туберкулеза кожи обычно на первом этапе назначается сочетание Изониазида, Рифампицина и Пиразинамида или Тиацетазона, на втором – назначается сочетание из двух таких препаратов как ПАСК, Стрептомицин или Этамбутол. Для местного лечения очагов поражения кожных покровов используются присыпки с Изониазидом или ПАСК.
Параллельно с противотуберкулезными препаратами больному назначаются общеукрепляющие средства (витамины группы В, витамин D и др.) и иммуномодуляторы. Во время лечения рекомендуется соблюдать диету, рекомендуемую для больных туберкулезом. При необходимости, например, при сопутствующем течении туберкулеза пищеварительных органов, рацион больного может корректироваться.
После основного курса лечения туберкулеза кожи больному рекомендуется противорецидивная терапия. После ее завершения проводится диспансерное наблюдение на протяжении 5 лет.
К какому врачу обратиться
При появлении кожных симптомов необходимо обратиться к дерматологу. Врач сможет заподозрить туберкулезное поражение кожи и направит пациента к фтизиатру. Лечение и наблюдение за больными проводится в условиях противотуберкулезного лечебного учреждения.
