Одним из проявлений целого ряда заболеваний суставов является синовит – воспалительный процесс в покрывающей сустав оболочке (ее называют синовиальной). Да-да, это не самостоятельная патология, это лишь комплекс симптомов, но зачастую именно он определяет особенности течения основного заболевания и является движущей силой его прогрессирования.
Синовит может развиваться в разных суставах, но в силу ряда причин зачастую он поражает именно коленный сустав.
О том, какие виды синовита выделяют, о причинах и механизмах развития этого патологического состояния в коленном суставе, а также о клинических проявлениях, принципах его диагностики и лечения вы узнаете из нашей статьи.
Классификация
В зависимости от причинного фактора выделяют 2 вида синовита:
- инфекционный (причиной является инфекция, как правило, бактерии);
- неинфекционный, или асептический (воспаление синовиальной оболочки носит аутоиммунный или иной характер, но не связано с негативным влиянием микроорганизмов).
По характеру течения различают синовит острый и хронический, протекающий с чередованием периодов обострения и длительных ремиссий.
Причины и механизм развития
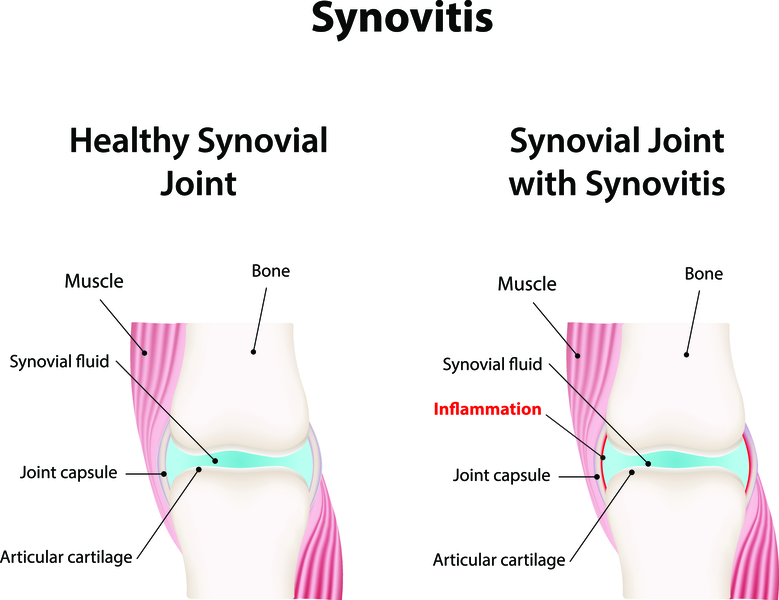
Здоровая синовиальная оболочка в здоровом коленном или любом другом суставе продуцирует небольшое количество синовиальной жидкости, по составу напоминающей кровь и выполняющей 2 основные функции:
- смазка – она облегчает скольжение поверхностей сустава относительно друг друга;
- питательная – обеспечивает суставной хрящ некоторыми веществами, необходимыми для его полноценного функционирования.
Если по какой-либо причине в окружающей сустав оболочке развивается воспалительный процесс, значительно увеличивается количество вырабатываемой ею жидкости, которая к тому же меняется в составе. В качестве причины может выступать целый ряд острых или хронических, инфекционных или неинфекционных заболеваний.
Так, ведущую роль в развитии бактериального синовита играют стафило-, стрепто- и пневмококки, реже – специфические бактерии (бледная трепонема (возбудитель сифилиса) или микобактерия туберкулеза).
Попасть в полость сустава инфекционный агент может разными путями:
- прямым (непосредственно из внешней среды, например, при открытой травме или проникающем ранении сустава);
- контактным (из очагов инфекции, локализованных в непосредственной близости от колена, в частности, при абсцессах, флегмонах, инфицированных ранах и так далее);
- с током крови, или гематогенно;
- с током лимфы, или лимфогенно.
Последние 2 варианта обусловливают распространение в ткани колена бактерий из удаленных очагов инфекции, например, при остеомиелите или других заболеваниях.
Бактерии попадают в полость сустава, повреждают его ткани, в том числе и синовиальную оболочку, отравляют их продуктами своей жизнедеятельности – развивается острый инфекционный артрит, одним из проявлений которого является синовит.
Асептическое воспаление синовиальной оболочки колена чаще возникает на фоне аутоиммунных заболеваний (особенно – ревматоидного артрита), остеоартроза, аллергических реакций, некоторых болезней эндокринной системы или обмена веществ, а также при гемофилии. Чаще такие синовиты характеризуются хроническим течением и обусловлены механическим (вследствие травматизации синовиальной оболочки остеофитами, образующимися на суставных поверхностях при остеоартрозе) или аутоиммунным (антитела атакуют ткани сустава, провоцируя развитие воспаления) повреждением структур сустава. Оболочка при этом трансформируется в своеобразный орган иммунной защиты. Это сопровождается выработкой биологически активных веществ, вызывающих разрушение сустава, и изменением структуры самой оболочки – она утолщается и становится плотной, в результате чего перестает нормально выполнять свои функции.
Симптомы
Клиническая картина синовита зависит вызвавшей его от причины, а также от характера течения патологического процесса – от того, острый он или хронический.
Симптомами его являются:
- изменение формы, или дефигурация сустава (он увеличен в объеме за счет скопления в нем жидкости);
- дискомфорт, чувство переполнения, распирания или боль в суставе при движении;
- болезненность при пальпации;
- баллотирование (подвижность) надколенника.
При остром инфекционном синовите человек предъявляет жалобы на интенсивные, резкие боли в коленном суставе, который резко увеличен и горячий на ощупь, кожа над ним может быть гиперемирована (покрасневшая), объем движений значительно ограничен из-за болезненности. Нарушено и общее состояние больного – повышена температура тела, отмечается общая слабость и прочие симптомы интоксикации, которые тем более выражены, чем выше активность воспалительного процесса и агрессивнее его возбудитель.
Хронические асептические синовиты характеризуются волнообразным течением, когда обострения сменяются периодами ремиссий, во время которых симптомы патологии практически или полностью отсутствуют. В обострение же клиническая картина, как правило, сглажена – яркая симптоматика не определяется. Больной все же предъявляет жалобы на усилившиеся боли в колене и ограничение объема движений в нем, однако боли не интенсивные и общее состояние человека обычно не нарушено. Проявлением синовита в ремиссии патологии может стать быстрая утомляемость пораженного сустава при нагрузке, обусловленная нарушением функции синовиальной оболочки на фоне ее утолщения.
Острый асептический синовит развивается быстро: казалось бы, «на ровном месте» колено так или иначе увеличивается в объеме, в нем возникает чувство распирания или средней интенсивности боль, а также болезненность при пальпации (прощупывании пальцами).
Чем выше активность воспалительного процесса, чем больше в полости сустава синовиальной жидкости, тем больший дискомфорт испытывает больной, тем ярче симптоматика его патологии.
При отсутствии своевременной медицинской помощи синовит может привести к контрактуре (стойкому ограничению движений) в коленном суставе, что значительно ухудшит качество жизни больного.
Принципы диагностики
Факт наличия синовита при характерных жалобах пациента и данных объективного осмотра зачастую не вызывает сомнений. Но важно диагностировать не само воспаление синовиальной оболочки, а болезнь, на фоне которой оно возникло, то есть выявить причинное заболевание. С этой целью врач может назначить пациенту следующие исследования коленного сустава:
- рентгенографию;
- артроскопию с пункцией или без нее;
- артропневмографию;
- компьютерную или магнитно-резонансную томографию;
- ультразвуковое исследование;
- биопсию покрывающей сустав оболочки.
Натолкнут врача на мысли о природе болезни такие лабораторные исследования, как общий анализ крови (могут быть выявлены признаки бактериального воспаления или аллергии) и анализ крови на ревмопробы (подтвердит или опровергнет факт аутоиммунного заболевания).
Посев синовиальной жидкости, полученной путем пункции коленного сустава, на питательную среду поможет обнаружить в ней бактерии, а исследование ее под микроскопом – признаки инфекционного или асептического воспаления.
Характер выпота также укажет на причину болезни:
- примесь крови в жидкости свидетельствует в пользу травматической природы патологии или же гемофилии (нарушенной свертываемости крови);
- примесь гноя, желтовато-зеленоватый, мутный экссудат говорит об инфекционном воспалении;
- бесцветная, прозрачная жидкость – признак асептического синовита.
С целью подтверждения диагноза больному, как правило, назначают консультации специалистов узкого профиля – ревматолога, аллерголога, инфекциониста, гематолога и прочих.
Принципы лечения
Больные с асептическим синовитом, как правило, получают лечение в условиях поликлиники. Острые инфекционные воспаления синовиальной оболочки нередко требуют госпитализации в стационар.
Лечение может включать в себя:
- пункцию коленного сустава с эвакуацией из него лишней жидкости (при большом ее количестве) и последующим наложением давящей повязки или гипсовой лонгеты сроком до 1 недели с целью снижения подвижности сустава и нагрузки на него;
- антибиотики (обычно широкого спектра действия – цефалоспорины, аминогликозиды и другие) – если причиной стали бактерии;
- нестероидные противовоспалительные средства (диклофенак, мелоксикам, кетопрофен и другие) – уменьшат боль и снизят активность воспалительного процесса;
- глюкокортикоиды инъекционно в сустав (преднизолон, дексаметазон, гидрокортизон и другие) – при неэффективности НПВС; применяются в качестве препаратов резерва, поскольку при частом применении разрушают суставной хрящ;
- препараты базисной терапии (метотрексат, препараты золота и другие) – если причиной стало аутоиммунное заболевание;
- хондропротекторы (лекарственные средства на основе природных компонентов хряща – глюкозамина и хондроитина) – улучшают процессы обмена веществ в тканях сустава, в результате чего уменьшаются проявления болезни и замедляется ее прогрессирование;
- ферменты (трипсин, химотрипсин);
- препараты, улучшающие микроциркуляцию (пентоксифиллин и прочие);
- методики физиолечения (электрофорез с НПВС, УВЧ, фонофорез с глюкокортикоидами, магнитотерапию и прочие) – с подострой стадии болезни;
- лечебную физкультуру.
В тяжелых случаях либо при неэффективности консервативных методов лечения больному показано хирургическое вмешательство. Его объем зависит от основного заболевания. Наиболее часто проводятся такие операции:
- синовэктомия – частичная, тотальная либо субтотальная (иссечение части или всей синовиальной оболочки пораженного сустава);
- резекция мениска;
- операции по восстановлению связок и другие.
После операции больной также нуждается в иммобилизации, назначении обезболивающих, противовоспалительных, улучшающих микроциркуляцию в поврежденных тканях препаратов, лечебной физкультуры и физиотерапии.
Профилактика и прогноз
Предотвратить развитие синовита при наличии у человека заболеваний, которым он может сопутствовать, сложно. Поэтому первичная профилактика заключается в недопущении развития именно этих болезней – травм, остеоартроза и других.
Суть вторичной профилактики в том, чтобы снизить риск хронизации острого синовита, способствовать более редким обострениям хронического процесса и предупредить развитие осложнений заболевания. Все эти направления реализуются путем своевременного адекватного лечения имеющейся патологии колена, добросовестного приема пациентом назначенного врачом лечения (ведь не секрет, что многие больные любят «переполовинивать» назначения, укорачивать сроки приема лекарств либо вовсе занимаются самолечением).
Прогноз широко варьируется от полного выздоровления до инвалидизации человека по причине развития на фоне синовита контрактуры коленного сустава.
К какому врачу обратиться
При появлении симптомов синовита коленного сустава нужно обратиться к терапевту по месту жительства. В зависимости от данных первичного осмотра и обследования пациент будет направлен на консультацию к профильному специалисту: ревматологу, хирургу, ортопеду, травматологу, инфекционисту, гематологу, аллергологу. В лечении синовита часто участвует врач-хирург и физиотерапевт.
Заключение
Синовит коленного сустава – острое или хроническое, инфекционное или асептическое воспаление синовиальной оболочки, окружающей сустав, которое сопровождается выделением ею избыточного количества синовиальной жидкости, накапливанием ее в структурах сустава. Вызывается бактериями, травмами, ревматологическими, гематологическими, эндокринными или некоторыми иными заболеваниями.
Клиническая картина включает в себя чувство распирания, боль и болезненность при движениях в месте патологического очага, дефигурацию (изменение формы) колена за счет содержания в нем избытка суставной жидкости.
Основу диагностики составляют инструментальные методы исследования – рентгенография, артроскопия, УЗИ, компьютерная или магнитно-резонансная томография.
Лечение зависит от характера основного заболевания и может быть консервативным либо хирургическим, а также включать в себя методики физиотерапии и упражнения лечебной физкультуры. При отсутствии лечения синовит может привести к развитию контрактуры сустава, что существенно нарушит его функцию и снизит качество жизни больного.
Врач-травматолог Е. А. Абрамович рассказывает о синовите коленного сустава:
