Нейродермит является хроническим неврогенно-аллергическим заболеванием кожи, которое проявляется различными высыпаниями и имеет рецидивирующее течение. Этот дерматоз доставляет массу проблем и неприятных ощущений больному и нарушает привычный образ жизни, внося в него свои негативные коррективы.
Почему развивается нейродермит? Как он проявляется? Какие разновидности этого недуга бывают? Как он диагностируется и лечится? Ответы на все вопросы есть в этой статье.
Сейчас дерматологи для обозначения группы подобных патологий кожно-аллергического характера используют термин «атопический дерматит», объединяющий такие заболевания, как нейродермит, экссудативный диатез, пруриго, пеленочный дерматит и др. Нейродермит широко распространен среди пациентов разных возрастных групп и выявляется примерно у 0,6-1,5 % взрослых пациентов дерматолога. По данным статистики такой недуг чаще развивается у женщин (около 65 %) и жителей мегаполисов.
Среди причин возникновения этого дерматологического заболевания специалисты выделяют именно аллергический фактор. Нейродермит у детей обычно протекает под видом пищевой аллергии и нередко проходит во время периода полового созревания самостоятельно. У взрослых развитие этого заболевания чаще связано именно с психосоматическими факторами (перенапряженным графиком работы, частыми стрессами, нервным переутомлением и пр.) и нуждается в проведении лечения. Кроме этого, возникновение такого недуга тесно связано с наследственностью и снижением иммунитета.
Причины

Первопричины развития нейродермита давно изучаются учеными, но пока в этиологии и патогенезе такого дерматологического недуга все еще остаются «белые пятна». Выделяется три теории развития такого заболевания:
- Аллергическая теория указывает на присутствие гиперсенсибилизации организма к различным химическим, пищевым или лекарственным веществам. Приверженцы такой теории полагают, что по своей сути нейродермит является продолжением или последствием экссудативного диатеза, начинающегося в детском возрасте. На такую взаимосвязь указывают факты о том, что этот недуг крайне часто сочетается с другими аллергическими процессами (поллинозом, крапивницей, аллергическим конъюнктивитом и пр.).
- Наследственная теория нейродермита предполагает, что заболевание связано с генетическими предрасположенностями к атопии. Данные статистики указывают на такой неопровержимый факт – нейродермит в 56-81 % случаев возникает у тех людей, у которых родители (или один из них) страдали от подобного заболевания.
- Неврогенная теория недуга предполагает, что ведущая роль в причинах развития нейродерматита принадлежит дискоординации нервных процессов. У всех пациентов с таким диагнозом выявляется четкая взаимосвязь с тяжестью проявлений недуга со стороны кожных покровов и присутствием функциональных нарушений в работе нервной системы. Например, во время стресса высыпания на коже становятся более выраженными и доставляют большее беспокойство. Кроме этого, манифестация недуга очень часто происходит именно при сильном стрессе. Многим пациентам с таким диагнозом присуща тревожность, мнительность, эмоциональность, ипохондрия, напряженность и склонность к депрессиям.
Резюмируя все вышеизложенное, следует предполагать, что нейродермит развивается преимущественно вследствие неврогенно-аллергической природы у людей с наследственной предрасположенностью.
Нередко недуг провоцируется психогенными факторами, эндокринными нарушениями, интоксикациями, экзогенными или эндогенными раздражителями (например, обострением хронических инфекционных процессов, инсоляцией, ингаляцией аллергенов и пр.), периодом беременности или лактации, вакцинацией или пр.
Часто нейродермит протекает параллельно со следующими заболеваниями и патологиями:
- сбои в работе вегетативной и центральной нервной системы;
- нарушения в режиме труда, отдыха и сна;
- стрессы, неврозы или депрессия;
- снижение иммунитета;
- заболевания органов пищеварения;
- нейрососудистые патологии;
- интоксикации;
- вредные условия труда;
- умственное или физическое истощение;
- неправильное питание;
- частый и длительный контакт с аллергенами (шерстью животных, пыльцой, лекарственными препаратами, бытовой химией, некоторыми продуктами питания и пр.).
Специалисты утверждают, что нейродермит не является заразным заболеванием. Патогенез заболевания заключается в наличии иммунных нарушений, изменений в регуляции тонуса сосудистых стенок и избыточном синтезе вазоактивных компонентов.
- У подавляющего большинства больных с этих недугом в крови выявляется эозинофилия и повышение уровня IgE.
- Повышение уровня гистамина и других медиаторов воспалительного процесса приводит к повышенной чувствительности кожных покровов и зуду.
- Нарушение тонуса сосудов вызывает понижение температуры на пораженных участках и белый дермографизм.
- Изменения в функционировании потовых и сальных желез приводят к излишней сухости кожи.
- Кроме этого, на кожных покровах присутствуют признаки гиперкератоза, акантоза, межклеточного отека и периваскулярных инфильтратов в дерме.
Разновидности
Специалистами выделяются следующие разновидности нейродермита:
- ограниченный – встречается чаще, чем другие, захватывает незначительные области кожи;
- диффузный – множественные элементы сыпи занимают значительные участки кожных покровов (как бы разливаются на них) и локализуются на шее, лице, руках, коленно-локтевых впадинах;
- фолликулярный – поражение захватывает волосистую часть головы;
- линейный – кожные поражения находятся на руках и ногах;
- псориазиформный – поражения находятся на поверхности головы и шеи;
- гипертрофический – высыпания располагаются в паховой области;
- декальвирующий – располагающиеся на волосистой части головы высыпания приводят к выпадению волос.
Симптомы
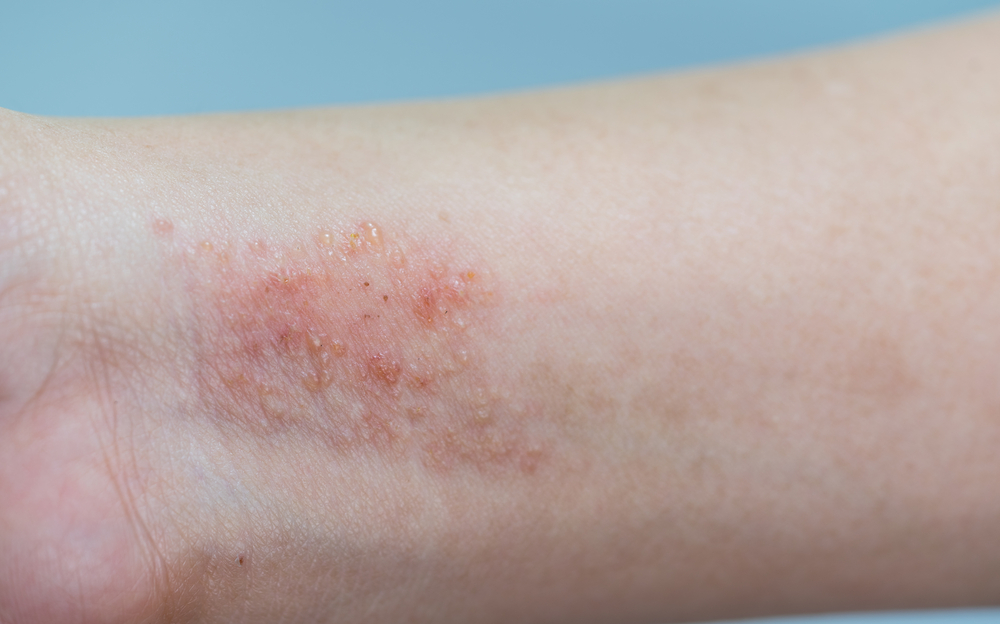
Проявления нейродермита различны и во многом зависят от формы заболевания.
- При ограниченном варианте кожные покровы поражаются бляшками, которые зудят. Их размер не больше площади ладони, а располагаться они могут на поверхности шеи, в паху и межъягодичной складке. Участок поражения при этой разновидности нейродермита представляет собой область лихенфикации и окружается папулами по краям. Позднее по контуру очага поражения возникает гиперпигментация. При расчесах в этих местах может формироваться зона обесцвеченных кожных покровов – лейкодерма.
- Диффузный нейродермит обычно развивается на фоне экссудативного диатеза в детском возрасте или атопического дерматита. Кожные поражения чаще локализуются в области щек, лба, шеи, красной каймы губ, на коленных и локтевых сгибах, грудной клетке и внутренней области бедер. Кожа в местах очагов становится сухой, покрасневшей. На ней присутствуют корочки, экссудации, экскориации. Контуры таких изменений нечеткие, а при вовлечении в патологический процесс каймы губ у больного возникают признаки атопического хейлита.
Основным симптомом нейродермита является выраженный кожный зуд. Он приносит больным множество страданий и особенно сильно проявляется ночью. Пациенты страдают от такого симптома как физически, так и эмоционально. Они мучаются от бессонницы, а в чертах их характера появляются признаки невротической личности. В результате такие проявления нейродермита могут приводить к депрессии или неврозам. А из-за постоянных расчесов кожи ранки могут инфицироваться и приводить к возникновению гнойных процессов (или к так называемой пиококковой инфекции).
В кожных поражениях при нейродермите специалисты выделяют три зоны:
- лихенификация – расположена в центре очага;
- средняя – представлена изолированными папулами, которые располагаются по контуру центральной зоны и со временем могут сливаться;
- периферическая – представляется участком гиперпигментации.
Другими проявлениями нейродермита могут становиться следующие симптомы:
- темные круги под глазами;
- глубокие ладонные и подошвенные складки;
- линии Денни-Моргана (продольные суборбитальные складки);
- фолликулярный кератоз.
Больные с таким заболеванием часто жалуются на выраженную слабость, резкое снижение работоспособности, утрату веса и артериальную гипотонию. В крови выявляются признаки гипогликемии. Кроме этого, у таких пациентов нередко обнаруживаются следующие патологии:
- кератоконус;
- ихтиоз;
- катаракта;
- экзема сосков.
Диффузный нейродермит имеет сезонность и преимущественно проявляется в осенне-зимний период. Ремиссия недуга наступает в теплое время года.
Возможные осложнения
Нейродермит может приводить к следующим осложнениям:
- импетиго;
- фурункулез;
- гидраденит;
- грибковые заболевания;
- стафилодермия;
- вирусные поражения кожи: контагиозный моллюск, герпетиформная экзема Капоши, подошвенные бородавки и др.;
- лимфаденит;
- лимфангит и др.
Диагностика
Развитие нейродермита может быть заподозрено при осмотре специалистом (аллерго-иммунологом или дерматологом) на основании клинических проявлений недуга и анализа жалоб больного. Специфические лабораторные или инструментальные методы диагностики именно такого заболевания отсутствуют.
Критериями для постановки диагноза «нейродермит» становятся следующие симптомы:
- признаки дерматита с характерной локализацией очагов поражения кожи;
- выраженный зуд и наличие следов расчесов кожи;
- периоды рецидивов и ремиссий в течении заболевания.
При диагностике важное значение имеет выяснение таких данных:
- склонность к аллергиям или присутствие сопутствующих аллергических заболеваний (аллергического конъюнктивита, ринита, астмы и пр.);
- выявление больных с таким недугом среди близких родственников (семейная история);
- взаимосвязь с длительным воздействием аллергенов на организм (например, прием лекарств, работа на вредном производстве, постоянный контакт с шерстью животных и т. п.).
Больным с подозрением на нейродермит назначается выполнение анализов крови. В их крови выявляется эозинофилия и повышение уровня IgE. Кроме этого, проводятся скарификационные или аппликационные кожные аллергопробы, при которых обычно выявляется положительный результат к тем или иным аллергенам. В тканях биоптата пораженных участков кожи обнаруживаются признаки, характерные для морфологической картины нейродермита.
Для исключения ошибок выполняется дифференциальная диагностика с такими заболеваниями:
- контактный или себорейный дерматит;
- крапивница;
- псориаз;
- дерматофития;
- красный плоский лишай;
- чесотка;
- дисгидротическая экзема;
- розовый лишай и др.
Лечение
Лечение нейродермита всегда должно быть комплексным и его цели направляются на такие задачи:
- устранение воздействия на организм причинно-важных факторов: инфекционных, аллергических, психогенных ситуаций;
- противовоспалительная терапия;
- применение увлажняющих средств для улучшения состояния кожных покровов;
- системная терапия.
Всем больным с нейродермитом рекомендуется соблюдать гипоаллергенную диету. В рацион должно включаться достаточное количество блюд из овощей, фруктов и молока. Продукты для их приготовления выбираются с учетом исключения консервантов, красителей, ароматизаторов и других негативно воздействующих на здоровье добавок. Из рациона должны исключаться цитрусовые, кофе, шоколад, искусственные жиры, соленая и острая пища.
Пациентам даются рекомендации по нормализации сна, режима отдыха и труда, необходимости ношения одежды из натуральных тканей и санации очагов хронической инфекции (кариозные зубы, инфекции ЛОР-органов и т. п.).
Для местного лечения очагов поражения при нейродермите могут рекомендоваться следующие средства:
- мази и кремы на основе дегтя, нафталана и кортикостероидов;
- лечебная косметика для достаточного увлажнения кожных покровов.
Для улучшения эффективности терапии назначаются следующие физиопроцедуры:
- фонофорез с препаратами на основе глюкокортикостероидов;
- криомассаж;
- магнитотерапия;
- электросон;
- диадинамотерапия;
- индуктотермия;
- электропунктура;
- лазеропунктура;
- гальванизация;
- обкалывание очагов поражения Гидрокортизоном или Бетаметазоном;
- дарсонвализация.
Системное лечение нейродермита направляется на такие факторы:
- устранение аллергизации (прием антигистаминных средств: Кларитин, Зиртек, Лоратадин, Супрастин, Тавегил);
- иммуномодуляция;
- прием системных кортикостероидов;
- устранение психогенных факторов (прием седативных средств);
- витаминизация организма.
При тяжелом течении диффузной формы этого заболевания больным может назначаться ПУВА-терапия, иммуносупрессивные средства, УФО крови, плазмаферез, селективная фототерапия и гипербарическая оксигенация.
Всем больным с нейродермитом рекомендуется санаторно-курортное лечение в областях с сухим морским климатом, где они могут принимать сероводородные, радоновые ванны, проводить грязелечение.
После согласования со специалистом в план лечения нейродермита могут включаться средства по рецептам народной медицины:
- донник;
- хвощ полевой;
- ромашка аптечная;
- душица;
- тысячелистник и др.
Для лечения могут применяться отвары, настои и мази из таких лекарственных трав. Они используются в виде растворов для умываний, аппликаций или компрессов.
Прогноз

Тяжесть течения нейродермита зависит от формы заболевания. Диффузная его разновидность протекает более тяжело, чем ограниченная. Интенсивный зуд и появление косметических дефектов при таком заболевании способны вызывать фиксированность больного на своем состоянии. В результате у него снижается работоспособность, развиваются неврозы и депрессии.
Нередко, обычно к 25-30 годам, симптомы нейродермита регрессируют даже при диффузных формах недуга. В ряде случаев наступает спонтанное самоизлечение. В других клинических случаях лечение нейродермита протекает длительно.
Профилактика
Для предупреждения развития нейродермита следует:
- с самого детства придерживаться принципов рационального питания;
- исключать психотравмирующие ситуации;
- вовремя проводить лечение сопутствующих патологий.
К какому врачу обратиться
При появлении зудящих высыпаний на теле следует обратиться к дерматологу или аллергологу. После проведения осмотра пациента и анализа всех его жалоб врач сможет назначить лечение нейродермита. При необходимости больному могут рекомендоваться консультации у других специалистов: гастроэнтеролога, эндокринолога и пр.
Нейродермит относится к хроническим дерматозам и вызывается нейроаллергическими факторами, приводящими к возникновению очагов поражения кожи и появлению интенсивного зуда. Этот недуг имеет много форм и протекает с периодами обострений и ремиссий, иногда имеет сезонность. Для лечения такого заболевания больному следует соблюдать диету и другие рекомендации врача, которые всегда направлены на комплексную терапию.


