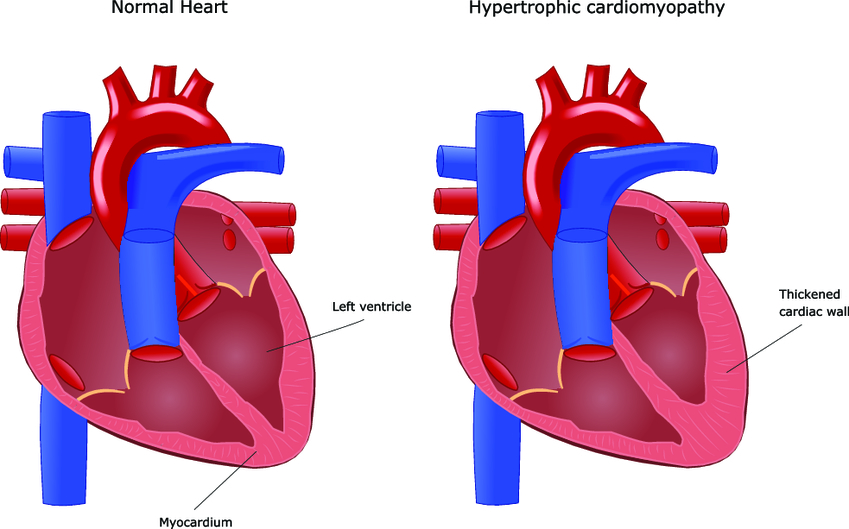
Гипертрофическая кардиомиопатия представляет собой заболевание миокарда неизвестной этиологии, при котором наблюдается первичная гипертрофия (увеличение, утолщение) его мышечных волокон, не связанная с усиленной работой сердечной мышцы. Данная патология чаще выявляется у мужчин среднего возраста. Частота встречаемости составляет 2 случая на 1000 населения. Нередко является причиной внезапной смерти.
Возможные причины
В настоящее время многочисленные исследования подтвердили роль нарушений на генетическом уровне в развитии заболевания. В его основе лежат мутации генов, кодирующих саркомерные протеины. В медицинской литературе имеются описания большого количества таких мутаций (около 50) в локусах генов, ответственных за строение и функциональные способности сократительных белков миокарда. Обычно генный дефект связан с нарушением последовательности аминокислотных остатков в белковых молекулах, при этом одна аминокислота может быть заменена на другую. У большинства пациентов болезнь наследуется по аутосомно-доминантному типу. В остальных случаях ее возникновение связывают со спонтанно возникшими мутациями.
Кроме того, науке известна так называемая семейная кардиомиопатия, наследуемая в трех поколениях. В отдельных случаях установлена связь заболевания с нейрофиброматозом и атаксией Фридрейха.
Специфическим гистологическим маркером болезни является хаотическое расположение клеток миокарда, а также миофибрилл в них. У некоторых больных имеют место фиброзные изменения в миокарде и «болезнь мелких венечных артерий» с суженным просветом и толстыми стенками.
Классификация
С учетом распространенности патологического процесса и его локализации среди всех вариантов гипертрофической кардиомиопатии можно выделить 4 основных:
- асимметричная обструктивная (процессы гипертрофии наблюдаются в базальных отделах перегородки сердца между желудочками);
- тотальная (поражение всей межжелудочковой перегородки);
- симметричная (гипертрофия перегородки и левого желудочка без явлений обструкции);
- апикальная (первичная локализация процесса в области верхушки сердца, в дальнейшем возможно распространение на другие его отделы).
Также гипертрофическую кардиомиопатию классифицируют по изменению градиента давления между выносящим трактом левого желудочка и аортой.
Симптомы
Лица, страдающие гипертрофической кардиомиопатией, длительное время могут не знать о своем заболевании, так как жалобы на здоровье у них появляются не сразу. Нередко кардиомиопатия является случайной находкой при проведении профилактических медицинских осмотров или обследовании по другому поводу.
Заболевание может проявить себя в любом возрасте, но в большинстве случаев первые симптомы появляются у пациентов в возрасте 30-40 лет. Их беспокоит:
- одышка при физической нагрузке;
- боли в области сердца, напоминающие таковые при стенокардии (сдавление коронарных артерий; несоответствие коронарного кровотока и мышечной массы);
- ощущение сердцебиений и перебоев в работе сердца;
- приступы головокружения;
- иногда – кратковременные синкопальные состояния.
При асимметричной гипертрофической кардиомиопатии с признаками обструкции симптомокомплекс мало отличается от такового при органическом клапанном стенозе устья аорты, так как утолщенная часть межжелудочковой перегородки перекрывает выход из левого желудочка в аорту.
В ряде случаев первым и единственным проявлением болезни становится внезапный летальный исход. В ее основе лежат тяжелые нарушения сердечного ритма:
- желудочковые аритмии, переходящие в фибрилляцию желудочков;
- нарушение проводимости, приводящее к выраженной брадикардии и асистолии;
- фибрилляция предсердий.
Также причиной данного состояния может быть ишемия миокарда и инфаркт.
Для оценки степени риска возможной внезапной смерти у пациента с гипертрофической кардиомиопатией выделена группа факторов, утяжеляющих прогноз:
- начало болезни в молодом возрасте;
- отягощенный анамнез в семье по внезапной смерти;
- синкопальные состояния в прошлом;
- увеличение толщины межжелудочковой перегородки более 35 мм;
- гипотензия при нагрузке;
- ишемия миокарда;
- выявление пробежек желудочковой тахикардии.
Объективное обследование пациентов с необструктивной формой болезни обычно не выявляет отклонений от нормы. Но у лиц, страдающих обструктивной гипертрофической кардиомиопатией, напротив, оно позволяет обнаружить достаточно четкую картину:
- усиление верхушечного толчка и смещение его влево;
- набухание вен шеи;
- систолический шум, максимально выраженный вдоль края грудины слева и не проводящийся на сосуды шеи (у одних больных определяется в покое, у других только после нагрузки; ослабевает в положении лежа).
Диагностика
Процесс диагностики гипертрофической кардиомиопатии базируется на анализе клинических и анамнестических данных, а также оценке результатов дополнительных методов исследования. В план обследования таких больных входит:
- электрокардиография (обнаруживает признаки гипертрофии левого желудочка, патологический зубец Q в V₅-V₆, различные аритмии);
- эхокардиография (оценивает толщину миокарда на различных участках, состояние межжелудочковой перегородки и камер сердца);
- суточное мониторирование ЭКГ для оценки нарушений ритма;
- рентгенография органов грудной клетки (дает информацию о размерах сердца и выявляет увеличение его левых отделов);
- радионуклидные методы (позволяют подтвердить наличие гипертрофии и сужения полости левого желудочка);
- коронарография (визуализирует неизмененные венечные артерии);
- катетеризация сердца (дает возможность определить градиент давления выносящего тракта левого желудочка);
- магнитный резонанс (точно обнаруживает региональное утолщение стенки левого желудочка и оценивает функцию последнего).
Дифференциальная диагностика при гипертрофической кардиомиопатии проводится:
- с сердечными пороками (недостаточностью митрального клапана, аортальным стенозом);
- ишемической болезнью сердца;
- дилатационной кардиомиопатией.
Тактика ведения
Главная цель лечения таких больных – предотвращение внезапного летального исхода и улучшение системной гемодинамики. В первую очередь им запрещаются интенсивные физические нагрузки и занятия спортом, назначается медикаментозная терапия.
При этом наиболее эффективными лекарственными средствами считаются β-адреноблокаторы. Они снижают внутрижелудочковый градиент давления и способствуют нормализации наполнения левого желудочка. Кроме того, эти препараты используются в качестве антиаритмиков. Однако возможность их применения у таких больных ограничена низким артериальным давлением и тяжелой сердечной недостаточностью. При рефрактерности к препаратам этой группы могут назначаться антагонисты кальция.
Для восстановления синусового ритма у больных с фибрилляцией предсердий применяется Кордарон.
Следует отметить, что при асимметричной гипертрофической кардиомиопатии противопоказаны сердечные гликозиды, так как они способны увеличивать явления обструкции.
При неэффективности медикаментозного лечения применяются другие методы:
- миоэктомия левого желудочка и пластика митрального клапана;
- чрескожная абляция межжелудочковой перегородки.
При высоком риске внезапной смерти больным имплантируется кардиовертер-дефибриллятор.
Заключение
Прогноз при гипертрофической кардиомиопатии весьма серьезный. Несмотря на то, что длительное время заболевание имеет бессимптомное течение, всегда существует угроза внезапной смерти. Поэтому такие больные должны постоянно наблюдаться у кардиолога и получать необходимое лечение.
О гипертрофической кардиомиопатии в программе «Жить здорово!» с Еленой Малышевой:
