Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) – одна из самых распространенных форм наджелудочковой тахикардии. В структуре последней она занимает 50-60 %. Это нарушение сердечного ритма может возникнуть в любом возрасте, но чаще выявляется у молодых пациентов без органических изменений в сердце. Более предрасположены к аритмии лица женского пола.
Патофизиологические механизмы
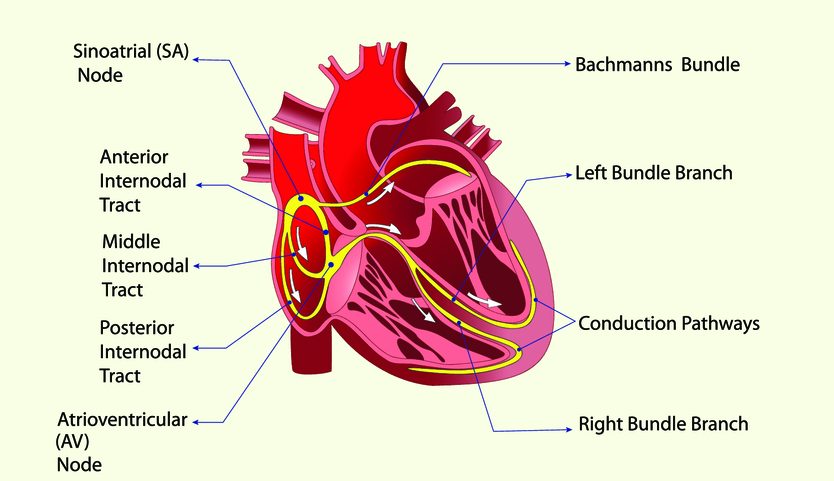
Для возникновения АВУРТ необходимо функционирование двух отдельных каналов, по которым волна возбуждения проводится от предсердий к желудочкам и обратно. Это происходит при диссоциации предсердно-желудочкового узла на 2 пути:
- быстрый (располагается в его передней части);
- медленный (находится в задней части этого соединения; представлен изолированными волокнами, которые подходят к узлу в зоне между трехстворчатым отверстием и устьем коронарного синуса).
Циркуляция электрических импульсов по этим путям может происходить в различных направлениях. Это определяет различные варианты аритмии:
- В типичных случаях болезни возбуждение распространяется антеградно по медленному пути (через пучок Гиса к желудочкам), а ретроградно (назад к предсердиям) – по быстрому. В результате желудочки и предсердия возбуждаются практически в одно время.
- При атипичной форме тахикардии происходит циркуляция волны по медленному пути в ретроградном направлении, в то время как быстрый путь остается рефрактерным. Достигнув предсердий, электрический импульс возвращается обратно к желудочкам уже по быстрому пути, который к этому времени восстанавливает проводимость, а затем возвращается назад снова по медленному каналу. При этом процесс проведения возбуждения от предсердий происходит медленнее, чем обычно.
- В редких случаях циркуляция возбуждения происходит только в пределах медленного пути.
Запускает приступ тахикардии наджелудочковая экстрасистола. При этом импульс идет в антеградном направлении по одной части атриовентрикулярного соединения и блокируется по другой, по которой он же проводится ретроградно. Таким образом замыкается петля re-entry и образуется замкнутый круг в пределах узла, от которого импульсы передаются к миокарду предсердий и желудочков (механизм re-entry).
Симптомы
АВУРТ проявляется пароксизмами тахикардии с частотой сокращений сердца до 140-250 уд/мин длительностью от нескольких секунд до нескольких дней. Следует отметить, что частота сердцебиений не изменяется при физической нагрузке и перемене положения тела. Возникновение пароксизма аритмии может провоцироваться:
- стрессом;
- употреблением алкоголя;
- курением;
- физической нагрузкой.
Эти приступы по-разному ощущаются и переносятся больными. Выраженность клинической симптоматики, сопровождающей нарушение ритма, зависит от многих факторов:
- частоты сердечных сокращений;
- длительности пароксизма аритмии;
- сократительной способности сердечной мышцы;
- состояния кровотока в сосудах, кровоснабжающих сердце;
- особенностей реагирования личности.
Большинство пациентов четко определяют, когда начинается и заканчивается приступ. В этот период их беспокоит:
- ощущение сердцебиений;
- чувство нехватки воздуха;
- дискомфорт или боль в грудной клетке;
- возбуждение и беспокойство;
- резкая слабость;
- холодный пот;
- похолодание конечностей;
- тяжесть и чувство пульсации в голове;
- послабление стула (усиление двигательной активности кишечника);
- учащенное мочеиспускание и выделение бледной прозрачной мочи (повышенная продукция предсердного натрийуретического пептида).
Эти симптомы обусловлены не только самой аритмией, но и активацией вегетативной нервной системы, снижением сердечного выброса. В тяжелых случаях, обычно при наличии сопутствующей патологии, возможно падение артериального давления и нарушение сознания. Реже приступ сопровождается развитием сердечной недостаточности с явлениями застоя в одном из кругов кровообращения.
Часть пациентов не испытывает всех неприятных симптомов и ощущает приступ как одышку или дискомфорт в грудной клетке.
Принципы диагностики
Диагноз АВУРТ может быть заподозрен врачом по клиническим данным, но для его подтверждения необходимы дополнительные методы исследования. Наиболее важными из них считаются:
- электрокардиография;
- электрофизиологическое исследование.
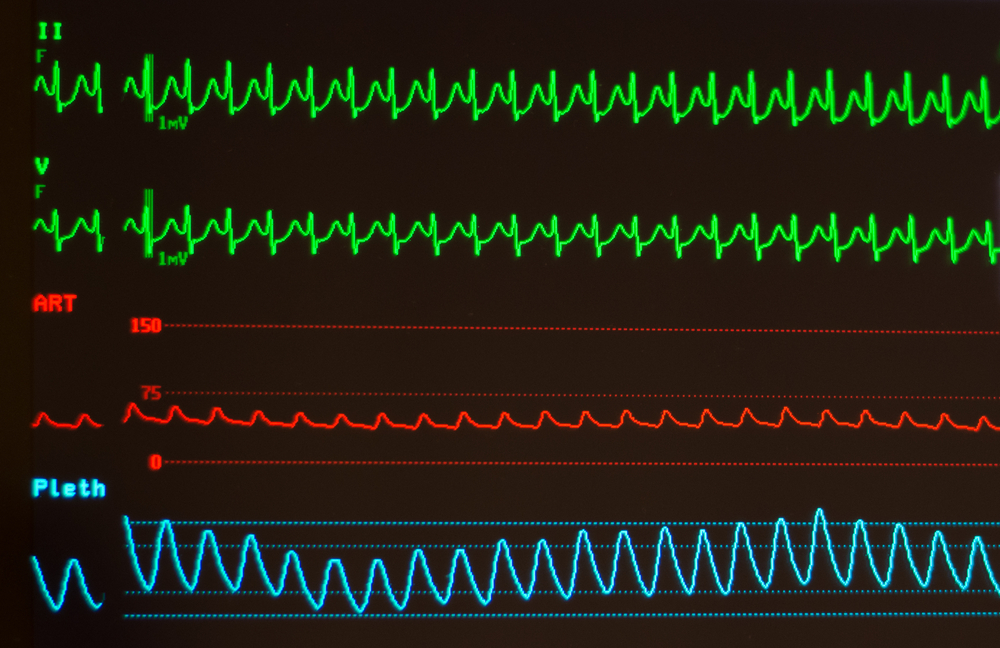
Если ЭКГ удается записать во время приступа, то на пленке обнаруживаются характерные признаки:
- высокая ЧСС (140-250 уд/мин);
- правильный ритм;
- нормальная ширина желудочковых комплексов;
- отсутствие зубца Р перед комплексом QRS (изменение времени возбуждения предсердий), который может сливаться с ним или появляться после него;
- псевдозубец S во II отведении, псевдозубец R в V₁.
Перед возникновением аритмии на ЭКГ может регистрироваться удлинение интервала PR либо узловые экстрасистолы.
В сложных случаях таким больным проводят ЭФИ, с помощью которого можно установить следующие факты:
- пароксизм АВУРТ можно вызвать с помощью электростимула с определенным интервалом сцепления;
- для его купирования необходимо блокирование импульса в атриовентрикулярном соединении;
- во время аритмии потенциал пучка Гиса предшествует потенциалу желудочков;
- электрическая активность раньше регистрируется в межпредсердной перегородке, чем в предсердиях.
В процессе дифференциальной диагностики данную патологию следует отличать от других нарушений ритма:
- синусовая тахикардия типа re-entry;
- предсердная тахикардия;
- АВУРТ с участием добавочных проводящих путей.
Основы лечения
Лечение больных с реципрокной атриовентрикулярной узловой тахикардией направлено на купирование приступов и предупреждение их в будущем.
В первую очередь восстановить нормальный сердечный ритм нужно попытаться с помощью стимуляции n.vagus. Для этого используются специальные пробы, которые достаточно эффективно снимают приступ. К ним относят:
- натуживание на вдохе;
- раздражение корня языка (провокация рвотного рефлекса);
- погружение лица в холодную воду и др.
Если таким образом не удалось устранить тахикардию, то приступают к медикаментозной терапии. Ее начинают с внутривенного введения препаратов, блокирующих проведение в атриовентрикулярном узле:
- Аденозин;
- Верапамил;
- Дилтиазем.
Также с этой целью могут применяться β-адреноблокаторы и Дигоксин.
Если ни одно из вышеперечисленных средств не помогло справиться с проблемой, рекомендуется проведение электрокардиостимуляции или прием противоаритмических препаратов IС (Флекаинид, Пропафенон) или III (Амиодарон) классов. Следует отметить, что их применение сопряжено с рядом побочных эффектов.
В дальнейшем таким пациентам показана радиочастотная катетерная абляция (деструкция медленного пути проведения). Особенно важным является такое вмешательство у лиц, имеющих тяжелые пароксизмы, и женщин, желающих родить ребенка. В случае неэффективности процедуры абляции или при отказе от него рекомендуется профилактический прием антиаритмиков.
К какому врачу обратиться
При появлении внезапных непродолжительных приступов частого сердцебиения (более 140 в минуту), особенно у молодых, ранее здоровых людей необходимо обратиться к кардиологу. После дополнительной диагностики, консультации эндокринолога пациента направляют к кардиохирургу для решения вопроса о проведении РЧА. Это малоинвазивное вмешательство очень эффективно и помогает большинству больных избавиться от патологии.
Заключение
Прогноз при АВУРТ относительно благоприятный. Наличие аритмии снижает качество жизни больных, но редко вызывает нарушения гемодинамики. Если приступы возникают нечасто, легко переносятся и хорошо купируются вагусными пробами, то этим можно ограничиться. В других случаях предпочтение отдается хирургическому лечению.
Наглядно об АВУРТ:
