Пароксизмальные тахикардии (ПТ) представляют собой нарушения сердечного ритма, возникающие приступообразно и характеризующиеся высокой частотой сердцебиения (140-200 в минуту и более) и относительно регулярным ритмом. Они относятся к активным гетеротопическим аритмиям, происходящим из эктопического очага возбуждения, который превосходит по активности синусовый узел. В зависимости от места их возникновения принято выделять наджелудочковые и желудочковые пароксизмальные тахикардии.
Причины и механизмы возникновения
Пароксизмальные тахикардии, как и другие нарушения ритма, могут быть связаны с заболеваниями сердца, некардиальной патологией и какими-либо внешними воздействиями. Наиболее частыми причинами их возникновения считаются:
- структурные и метаболические изменения миокарда (ишемическая болезнь сердца, кардиомиопатии, миокардиты, сердечные пороки, артериальная гипертензия, опухоли и травмы сердца, хроническое легочное сердце, амилоидоз);
- заболевания других органов и систем (желудочно-кишечные расстройства, эндокринная патология, поражение центральной нервной системы);
- физические и химические воздействия, нарушающие сердечную деятельность (гипоксия, облучение, воздействие низких и высоких температур, аритмогенное действие некоторых лекарств);
- интоксикации;
- повышенная чувствительность к алкоголю, никотину, кофеину и др.
В основе каждого вида пароксизмальной тахикардии лежат свои механизмы развития. Среди них можно выделить 2 основных:
- повторный ход волны возбуждения (re-entry);
- повышение автоматизма клеток эктопических центров 2 и 3 порядка.
Наджелудочковые пароксизмальные тахикардии
Эта группа патологических состояний включает нарушения ритма, источником которых может быть синусовый узел, предсердия, атриовентрикулярное соединение. Их распространенность в популяции невелика. В клинической практике их принято разделять на предсердные и атриовентрикулярные.
Отличительной особенностью наджелудочковых пароксизмальных аритмий является наличие на электрокардиограмме неизмененных желудочковых комплексов. Однако при нарушении внутрижелудочковой проводимости они могут быть расширены, при этом их сложно отдиференцировать от желудочковых аритмий.
Предсердные ПТ
В большинстве случаев аритмии такого типа выявляются у лиц без установленного органического поражения сердца. Они возникают на фоне:
- электролитных расстройств;
- изменений гормонального фона;
- рефлекторных воздействий;
- избыточного употребления алкоголя, кофе;
- переутомления.
Предсердные пароксизмальные тахикардии неоднородны по генезу, клиническому течению и проявлениям ЭКГ, поэтому среди них выделяют несколько видов:
- синусовая пароксизмальная (начинается внезапно с предсердной экстрасистолы; зубцы Р регистрируются перед каждым комплексом QRS; средняя частота составляет 120-140 в минуту; характеризуется короткими пароксизмами, купирующимися самостоятельно);
- медленная очаговая (типично медленное начало с так называемого разогрева без экстрасистол с характерным нарастанием частоты до 110-140 ударов в минуту и такое же постепенное угасание приступа; для лечения используется верапамил или β-адреноблокаторы);
- быстрая очаговая (развивается на фоне органического поражения, гипокалиемии, ВСД; протекает с частотой до 200 в минуту и может нарушать гемодинамику; для купирования используются вегетативные пробы, антиаритмики или электроимпульсная терапия);
- многофокусная (возникает у пожилых пациентов с легочным сердцем, при сепсисе, интоксикации сердечными гликозидами; на ЭКГ определяется частота 200 в минуту, разные по амплитуде и полярности зубцы Р, различная длительность интервала PQ; сопровождается выраженными нарушениями системного кровообращения и может быть предвестником фибрилляции желудочков; для лечения используют β-адреноблокаторы, амиодарон, антагонисты кальция).
Атриовентрикулярные ПТ
При пароксизмальной тахикардии, возникшей из атриовентрикулярного соединения, ЭКГ напоминает таковую при предсердной форме аритмии, но отличается от нее направлением и местом расположения зубца Р, который при этом всегда отрицателен, располагается впереди или позади желудочкового комплекса (или сливается с ним), что зависит от особенностей ретроградного проведения возбуждения к предсердиям.
Патологическим субстратом этого вида тахикардии является наличие основных и дополнительных путей проведения в атриовентрикулярном узле – явных, как при синдроме WPW, или скрытых. У некоторых больных пароксизмы аритмии возникают по механизму повторного хода волны без участия дополнительных путей проведения.
Если импульс от предсердий к желудочкам распространяется через нормальные проводящие пути, то на пленке регистрируется цепочка тахикардии, состоящая из нормальных по ширине и форме комплексов QRS, если же возбуждение распространяется по дополнительным путям, то они деформированы и уширены.
Желудочковые пароксизмальные тахикардии
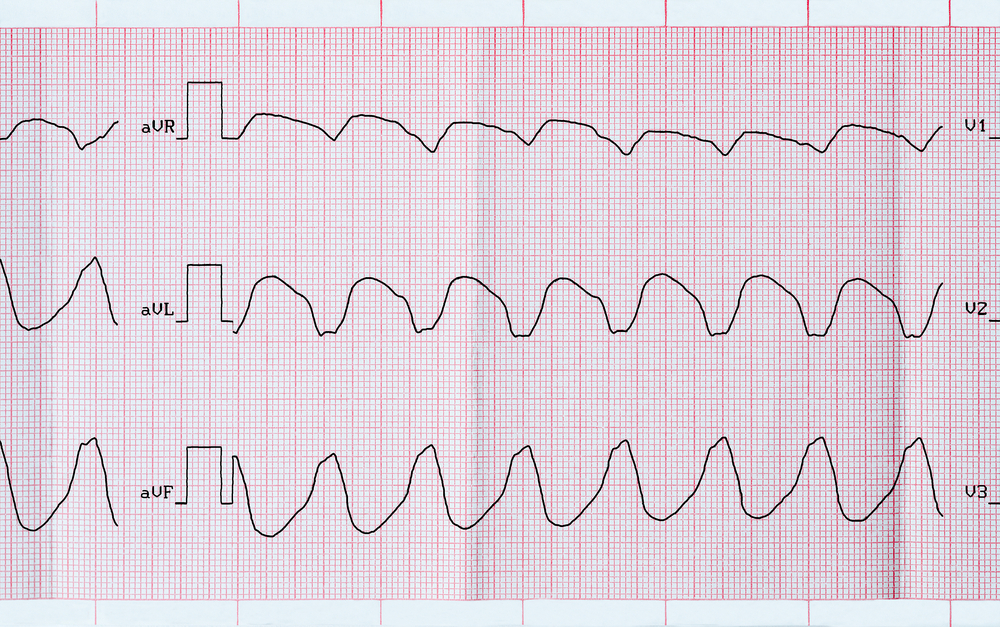
Пароксизмальные желудочковые тахикардии относятся к числу тяжелых жизнеугрожающих нарушений ритма, так как они не только нарушают гемодинамику, но и способны переходить в фибрилляцию желудочков. Их источником является пучок Гиса, волокна Пуркинье или миокард желудочков. У всех видов таких тахикардий можно выделить общие черты:
- широкие деформированные желудочковые комплексы (более 0,12 с);
- предсердно-желудочковая диссоциация, то есть несогласованное сокращение предсердий и желудочков;
- частота сердечных сокращений 140-220 ударов в минуту.
В клинической практике выделяют следующие виды желудочковой пароксизмальной тахикардии:
- двунаправленная (правильное чередование комплексов QRS различной формы, исходящих из разных очагов);
- многоформная;
- «пируэт» (неустойчивая, характеризуется волнообразным нарастанием и снижением амплитуды желудочковых комплексов);
- рецидивирующая.
Желудочковые ПТ чаще встречаются у больных с поражением сердца органического характера. В основе большинства из них лежит механизм re-entry.
Следует отметить, что существуют редкие генетически детерминированные заболевания, при которых желудочковые тахикардии выступают в роли основного клинического признака. Наиболее распространенными среди них являются:
- синдром удлиненного интервала QТ (патология белка калиевых или натриевых каналов; манифестирует в детском возрасте тахикардией типа «пируэт»; риск внезапной смерти доходит до 70 %);
- синдром укороченного интервала QТ (дефект гена калиевых каналов; проявляет себя с детства фибрилляцией предсердий, пароксизмальной желудочковой тахикардией);
- аритмогенная дисплазия правого желудочка (замещение миокарда правого желудочка жировой тканью; характеризуется прогрессирующей сердечной недостаточностью и тяжелыми аритмиями);
- синдром Бругада (наследственный дефект натриевых каналов; блокада правой ножки пучка Гиса, ПТ типа «пируэт», высокий риск внезапной смерти).
Симптомы
В норме человек не ощущает работы сердца. В ряде случаев он не осведомлен и о нарушениях ритма, которые имеет. Начало приступа пароксизмальной тахикардии обычно расценивается больными как толчок в груди, после которого возникает:
- ощущение сердцебиений;
- сдавление за грудиной;
- одышка;
- слабость;
- чувство страха.
При объективном обследовании также выявляются патологические признаки:
- бледность кожных покровов;
- набухание и пульсация шейных вен;
- частый пульс сниженного наполнения;
- повышение звучности сердечных тонов;
- снижение артериального давления и др.
Короткие пароксизмы наджелудочковой ПТ не приводят к нарушению гемодинамики. При длительном приступе общее состояние зависит от исходного состояния миокарда и наличия сопутствующих заболеваний. У больных с органической патологией такой приступ вызывает:
- снижение минутного и ударного объема крови;
- падение артериального давления;
- нарушение перфузии жизненно важных органов.
При неадекватном кровоснабжении мозговой ткани возникают обмороки, транзиторные ишемические атаки, при уменьшении интенсивности коронарного кровотока развивается ишемия миокарда.
Пароксизмальная желудочковая тахикардия приводит к более тяжелым гемодинамическим расстройствам, развитию аритмогенного шока и потере сознания. При этом значительно возрастает риск внезапной смерти.
Принципы диагностики
Диагностика пароксизмальных тахикардий базируется на оценке тяжести симптоматики, выявлении ее связи с аритмией и регистрации самой аритмии на электрокардиограмме. При этом стандартная ЭКГ не всегда информативна. Для того чтобы зафиксировать приступ аритмии, обычно прибегают к холтеровскому мониторированию. При относительно редких эпизодах аритмии целесообразно использовать многосуточный мониторинг с включением регистрации ЭКГ по показаниям.
На следующем этапе для выявления органического поражения сердца и оценки функционального состояния миокарда больному назначается эхокардиография.
С целью выяснения механизма наджелудочковой пароксизмальной тахикардии таким пациентам проводится электрофизиологическое исследование.
Подходы к лечению
Для лечения пароксизмальных тахикардий могут использоваться рефлекторные, медикаментозные, электрические и хирургические методы. Выбор тактики ведения пациента проводится с учетом клинической ситуации, созданной приступом аритмии, и основного заболевания. Независимо от категории аритмии всем больным назначается этиотропное лечение, если это возможно.
Для устранения пароксизмов многих наджелудочковых ПТ успешно применяются вегетативные пробы:
- натуживание с задержкой дыхания после глубокого вдоха;
- надавливание на глазные яблоки (в течение 5 секунд);
- проглатывание большого комка пищи;
- раздражение слизистой оболочки глотки до появления рвотного рефлекса;
- опускание лица в холодную воду;
- массаж каротидного синуса;
- присаживание на корточки и др.
При неэффективности этих мероприятий назначаются медикаменты:
- верапамил;
- дилтиазем;
- новокаинамид;
- АТФ;
- β-адреноблокаторы;
- пропафенон.
Предпочтительно парентеральное введение лекарственных препаратов. В дополнение к введению в организм антиаритмических препаратов назначается:
- оксигенотерапия;
- метаболическая терапия;
- прием седативных средств;
- выполняется коррекция электролитных нарушений;
- оптимизируется коронарный кровоток.
Если приступ не удалось купировать, то прибегают к электрическим методам – электроимпульсной терапии.
В дальнейшем после восстановления синусового ритма таким пациентам рекомендуется обследование и длительная медикаментозная терапия. Ее целью является предупреждение приступов.
При желудочковых ПТ вагусные пробы не купируют приступ и не урежают частоту сердечных сокращений. В таких случаях для подавления пароксизма применяется медикаментозная терапия:
- β-адреноблокаторы;
- амиодарон;
- соталол;
- реже – другие антиаритмики (лидокаин, пропафенон, этацизин и др).
Однако выбор метода лечения при этом зависит от характера аритмии и оценки прогноза.
При пароксизмах желудочковой тахикардии, которые сопровождаются выраженными нарушениями гемодинамики, средством выбора считается электрическая кардиоверсия.
Из хирургических методов лечения пароксизмальной тахикардии может применяться радиочастотная абляция и имплантация искусственного кардиовертера-дефибриллятора.
К какому врачу обратиться
При подозрении на приступы нарушений ритма необходимо обратиться к кардиологу. Дополнительно может потребоваться консультация эндокринолога, гастроэнтеролога, генетика. Пациенту назначается обследование в отделении функциональной диагностики. При тяжелых нарушениях ритма необходима консультация кардиохирурга.
Заключение
Прогноз при пароксизмальной тахикардии определяется ее формой, частотой пароксизмов, характером и тяжестью основного заболевания. При органических поражениях он более серьезный и сопряжен с высоким риском внезапной смерти. Такие пациенты должны постоянно наблюдаться у кардиолога и получать соответствующую терапию.
