Атеросклеротический кардиосклероз представляет собой диффузное разрастание соединительной ткани в слоях миокарда, которое развивается вследствие поражения атеросклеротическими бляшками коронарных сосудов. Этот недуг является следствием прогрессирования ишемической болезни сердца и проявляется возникновением стенокардических приступов, аритмиями, нарушениями проводимости и сердечной недостаточностью.
По наблюдениям специалистов, данная патология чаще выявляется у мужчин среднего или пожилого возраста, страдающих от атеросклероза венечных артерий. Основной причиной ее развития является высокий уровень вредного холестерина в крови и отложение на внутренней поверхности стенок артерий липидов. Способствовать развитию этого состояния может излишнее потребление жирной пищи, гипертоническая болезнь и предрасположенность к вазоконстрикции. Из-за разрастания атеросклеротических бляшек в коронарных сосудах просвет венечных артерий сужается, и миокард прекращает получать достаточный объем крови. В результате мышечные волокна замещаются соединительной тканью, и миокард прекращает выполнять свою функцию в полной мере.
В более редких случаях развитие атеросклеротического кардиосклероза становится следствием ранее проведенных на сердце хирургических вмешательств или перенесенных ранений грудной клетки. Эти факторы, как и атеросклероз сосудов сердца, может вызывать замещение повреждений миокарда соединительной тканью.
Повышать вероятность развития этой разновидности кардиосклероза могут самые различные факторы: курение, гиподинамия, ожирение, нерациональное питание или игнорирование существующих заболевания (например, несвоевременное лечение сахарного диабета, гипертонии и пр.).
Как развивается атеросклеротический кардиосклероз? Какими симптомами он проявляется? Чем опасна эта патология для больного? Как она диагностируется и лечится? Ответы на эти вопросы вы сможете найти в этой статье.
Механизм развития и классификация
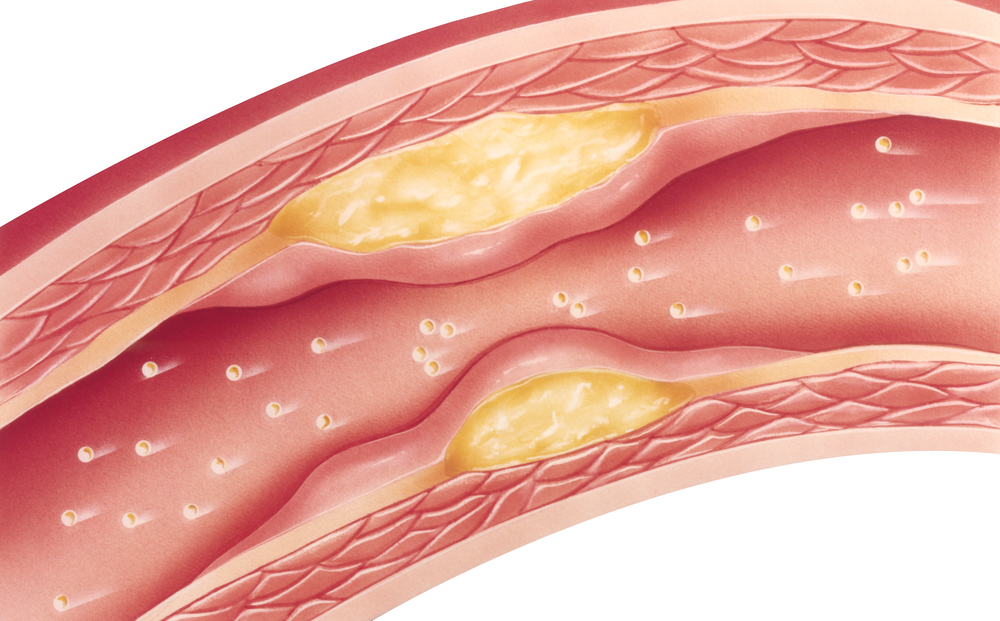
Сужение коронарных сосудов, вызывающееся атеросклеротическими изменениями, приводит к метаболическим и ишемическим нарушениям в тканях миокарда. Из-за недостаточного кровоснабжения сердечной мышцы мышечные волокна подвергаются дистрофическим изменениям и начинают постепенно отмирать. На их месте разрастается соединительная ткань и формирует микрорубцевые участки. Кроме склеротических изменений, гибель рецепторов миокарда вызывает понижение чувствительности тканей сердечной мышцы к кислороду, и ишемическая болезнь прогрессирует в еще большей мере.
Атеросклеротический кардиосклероз поражает ткани миокарда диффузно, и эти изменения происходят длительно. При прогрессировании данных нарушений строения миокарда у больного развивается компенсаторная гипертрофия сердечной мышцы. Затем недуг приводит к дилатации левого желудочка и нарастанию проявлений сердечной недостаточности.
В зависимости от механизмов развития атеросклеротический кардиосклероз может быть:
- ишемическим – кардиосклероз прогрессирует медленно и вызывается длительной ишемией миокарда, сердечная мышца поражается диффузно;
- постинфарктным – участок кардиосклероза формируется в месте некроза, который образуется при инфаркте миокарда;
- смешанным – в развитии патологии наблюдается два вышеописанных варианта, она характеризуется медленным диффузным распространением соединительной ткани, и участки склероза возникают периодически из-за повторных инфарктов, приводящих к некрозу миокарда.
Симптомы
Атеросклеротический кардиосклероз может длительное время протекать скрыто или проявляться незначительными признаками. В дальнейшем у больного возникают явные проявления недуга, которые условно можно разделить на следующие группы:
- симптомы, указывающие на снижение сократительной функции миокарда;
- проявления, возникающие из-за аритмии и нарушений проводимости сердца;
- симптомы коронарной недостаточности.
Обычно пациенты с атеросклеротическим кардиосклерозом предъявляют жалобы на периодически возникающие боли за грудиной, которые отдают в левую руку, лопатку или в эпигастральную область. Кроме этого, больной начинает отмечать возникновение следующих симптомов:
- одышка и снижение толерантности к нагрузкам – степень их выраженности во многом зависит от стадии заболевания и масштабов поражения миокарда, вначале эти признаки могут появляться только после интенсивных нагрузок, а затем возникают даже при выполнении обычных бытовых дел;
- кардиалгии – боли в области сердца носят длительный и ноющий характер, по мере прогрессирования недуга они возникают чаще;
- шум в ушах и головные боли – эти проявления указывают на недостаточность кровоснабжения тканей головного мозга, которая становится следствием нарушения сократительной способности сердечной мышцы;
- отеки на ногах – отечность мягких тканей появляется к вечеру;
- нарушения дыхания – проявляются приступами удушья и сердечной астмы, в запущенных случаях у больного могут наблюдаться эпизоды отека легких, выявляться признаки плеврита и асцита;
- нарушения ритма сердца – у больного могут выявляться признаки мерцательной аритмии, экстрасистолии, внутрижелудочковых и предсердно-желудочковых блокад, обычно аритмии проявляются учащенным сокращением сердца (до 120 ударов в минуту и более), вначале отклонения в ритме и проводимости носят периодический характер, а со временем они становятся более частыми или постоянными;
- гепатомегалия – увеличение печени в размерах вызывается нарушением гемодинамики.
Развитие атеросклеротического кардиосклероза обычно постепенное и длительное. У больного могут отмечаться периоды улучшения состояния, которые порой длятся несколько лет. Однако повторные эпизоды нарушений коронарного кровотока вызывают ухудшение состояния сердечной мышцы и прогрессирование симптомов. Кроме этого, у пациентов с атеросклеротическим кардиосклерозом существенно повышается риск развития повторных инфарктов миокарда и других осложнений.
Возможные осложнения
Атеросклеротический кардиосклероз может приводить к следующим последствиям:
- инфаркт миокарда;
- расширение полостей сердца;
- аритмия;
- отек легких;
- предсердно-желудочковые и внутрижелудочковые блокады;
- ТЭЛА и тромбозы;
- аневризма и разрыв аорты;
- сердечная недостаточность.
Примерно в 85 % случаев возникающие осложнения приводят к смерти больного.
Диагностика
Для выявления атеросклеротического кардиосклероза должно проводиться комплексное обследование:
- анализ данных анамнеза заболевания (наличие атеросклеротического поражения коронарных сосудов, ИБС, перенесенных ранее инфарктов, присутствие аритмий и пр.);
- биохимический анализ крови – проводится для выявления гиперхолестеринемии, повышения уровня бета-липопротеидов;
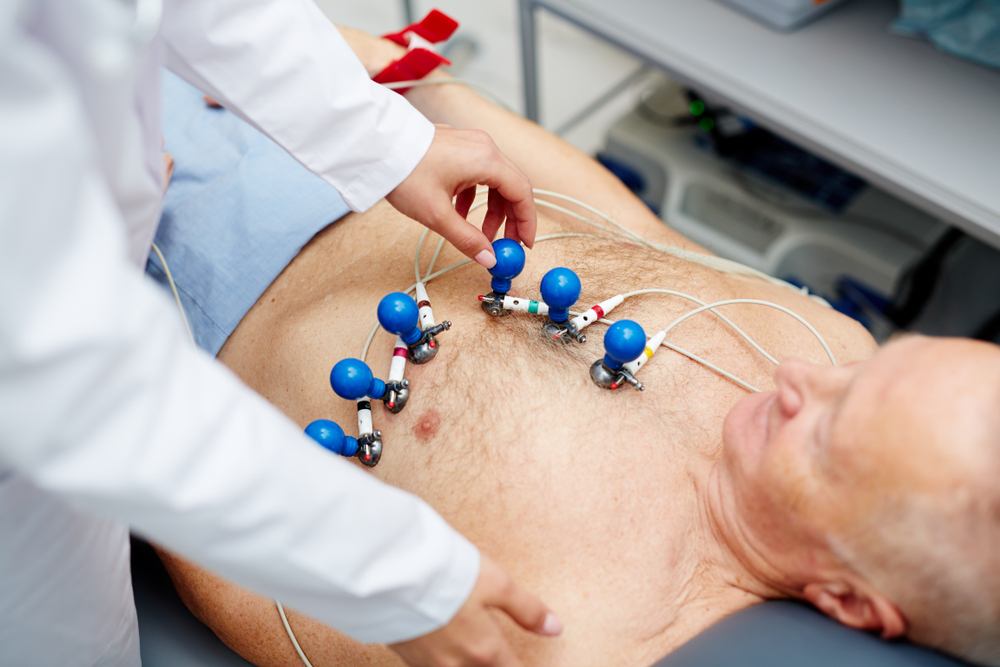
- ЭКГ и ЭКГ по Холтеру – позволяют обнаруживать нарушения ритма и проводимости сердца, признаки присутствия рубцовых изменений, коронарной недостаточности, гипертрофии левого желудочка;
- Эхо-КГ – выявляет гипо, дис- или акинезию участков сердечной мышцы;
- велоэргометрия – позволяет определить степень дисфункции сердечной мышцы;
- поликардиография – дает возможность изучать фазовые составляющие сердечного цикла, определять сократительную способность миокарда и устанавливать ее взаимосвязь с нарушениями гемодинамики;
- ритмокардиография – полученная ритмограмма позволяет оценивать риски прогрессирования ИБС;
- вентрикулография – проводится для оценки сократительной способности сердечных желудочков, выявления ишемических, гипертрофических и постинфарктных изменений тканей миокарда и других патологий сердца;
- коронарография – выполняется для более детального изучения степени поражения миокарда, оценки эффективности лечения и определения его дальнейшей тактики;
- МРТ сердца – получаемые детальные снимки дают возможность оценивать состояние всех структур сердца и определять их функциональность.
На запущенных стадиях атеросклеротического кардиосклероза больному могут назначаться исследования для выявления выпота в плевральной и брюшной полостях:
- рентгенография органов грудной клетки;
- УЗИ плевральной полости;
- УЗИ брюшной полости.
Лечение
Лечение атеросклеротического кардиосклероза всегда должно быть комплексным. Всем пациентам с этой патологией рекомендуется внести ряд корректив в свой образ жизни:
- отказаться от вредных привычек;
- соблюдать диету для снижения уровня вредного холестерина в крови;
- соблюдать достаточную двигательную активность (уровень физических нагрузок должен быть рекомендован лечащим врачом).
Всем пациентам назначается постоянный прием антиагрегантов для разжижения крови и снижения нагрузки на миокард. Консервативная терапия атеросклеротического кардиосклероза дополняется приемом следующих лекарственных препаратов:
- статины и фибраты;
- препараты для стабилизации давления и работы сердца: АПФ, антагонисты кальция, бета-адреноблокаторы;
- мочегонные средства;
- органические нитраты;
- антиаритмические препараты.
Пациентам с атеросклеротическим кардиосклерозом рекомендуется санаторно-курортное лечение с приемом сероводородных, радоновых, углекислых и хвойных ванн.
При осложненном течении кардиосклероза больным могут проводиться следующее кардиохирургические вмешательства:
- стентирование пораженного участка – при выраженной ишемии миокарда;
- имплантация электрокардиостимулятора или кардиовертер-дефибриллятора – при стойких нарушениях ритма и проводимости;
- радиочастотная аблация – при некоторых формах аритмии;
- резекция аневризмы сердца – при формировании аневризм.
Прогноз
Исход атеросклеротического кардиосклероза зависит от масштабов повреждения тканей миокарда, стадии недостаточности кровообращения и вида возникающей аритмии или нарушения проводимости сердца. Кроме этого, прогноз этого недуга во многом зависит от своевременности начала лечения и соблюдения всех рекомендаций врача.
К какому врачу обратиться
При появлении болей в области груди, которые отдают в левую руку или лопатку, одышки, снижения трудоспособности, головных болей, сердцебиения, шума в ушах и отеков на ногах следует обратиться к кардиологу. После проведения ряда исследований (ЭКГ, биохимии крови, Эхо-КГ, велоэргометрии, МРТ сердца и др.) врач сможет поставить правильный диагноз и разработать верную тактику дальнейшего лечения.
Атеросклеротический кардиосклероз сопровождается разрастанием соединительной ткани в миокарде и приводит к существенному ухудшению сократительной способности сердечной мышцы. Это заболевание развивается постепенно и длительно. Его прогрессирование приводит к возникновению признаков ишемии миокарда, нарушению ритма и проводимости сердца и сердечной недостаточности.
Патология существенно повышает риск развития повторных инфарктов миокарда и может приводить к инвалидизации и смерти больного. Для ее выявления пациенту необходимо всестороннее обследование. Лечение атеросклеротического кардиосклероза всегда комплексное и подразумевает обязательную коррекцию образа жизни, прием лекарственных средств для поддержания работы сердца и стабилизации кровообращения. При необходимости консервативная терапия может дополняться проведением кардиохирургических операций, методика которых определяется клиническим случаем.
