Онхоцеркоз (или речная слепота) относится к группе гельминтозов, вызываемых нематодами Onchocerca volvulus из семейства Filariidae, подотряда Filariata, и приводит к повреждению глаз, лимфоузлов и кожи. После поражения этими гельминтами у человека на кожных покровах возникают следующие проявления: зудящая сыпь, фиброзные узлы, участки депигментации и долго регенерирующие язвы. Лимфатическая система отвечает на такое паразитарное вторжение склерозированием лимфатических узлов и последующим развитием лимфедемы (лимфатического отека), а органы зрения – хроническим конъюнктивитом, кератитом, осложняющимся катарактой, хориоретинитом и глаукомой.
По данным статистики именно онхоцеркоз является второй по частоте причиной наступления слепоты в мире. Например, около 10 % жителей сельскохозяйственной западноафриканской саванны лишаются зрения именно после заражения этими паразитами. Кроме этого, недуг вызывает нестерпимые мучения из-за появления зудящей сыпи и бляшек, приводящих к расчесам до крови. Онхоцеркоз отчасти лишает больных способности приспосабливаться к социуму и многие из них не способны заботиться даже о себе. Они часто истощаются, а слепота способна сокращать продолжительность их жизни примерно на 4-10 лет.
Чаще этот гельминтоз выявляется у людей, проживающих или работающих на берегах рек. И именно поэтому это заболевание получило такое народное название, как «речная слепота». Возрастные границы данного недуга не определены, поскольку согласно данным статистики гельминты поражают с одинаковой частотой как детей, так и стариков. Даже рожденные от больных этой инвазией матерей новорожденные могут быть предрасположенными к заражению, так как существует возможность трансплацентарного распространения микрофолярий Onchocerca volvulus.
- С 1988 года Всемирная организация здравоохранения ведет массовую борьбу с этой глистной инвазией, и компания «МЕРК» совершила такой шаг благотворительности, как бесплатное обеспечение препаратом Мектизан.
- А начиная с 2002 года, государства, которые в наибольшей мере пострадали от этой паразитарной инфекции, изъявили желание принять участие в Благотворительной программе «Мектизан». Это лекарственное средство было применено для терапии заразившихся онхоцеркозом лиц, и наблюдения специалистов показали, что препарат имеет высокую эффективность, в большей мере проявляющуюся на территории Южной и Северной Африки. Ведь именно там, благодаря Мектизану, удалось практически полностью подавить распространение инфекции и «разгромить» несколько самых крупных очагов инвазии.
- Сейчас в Африке заболевание пока еще не побеждено полностью, но такая тенденция, по мнению ученых и медиков, могла возникнуть из-за туризма.
Причины
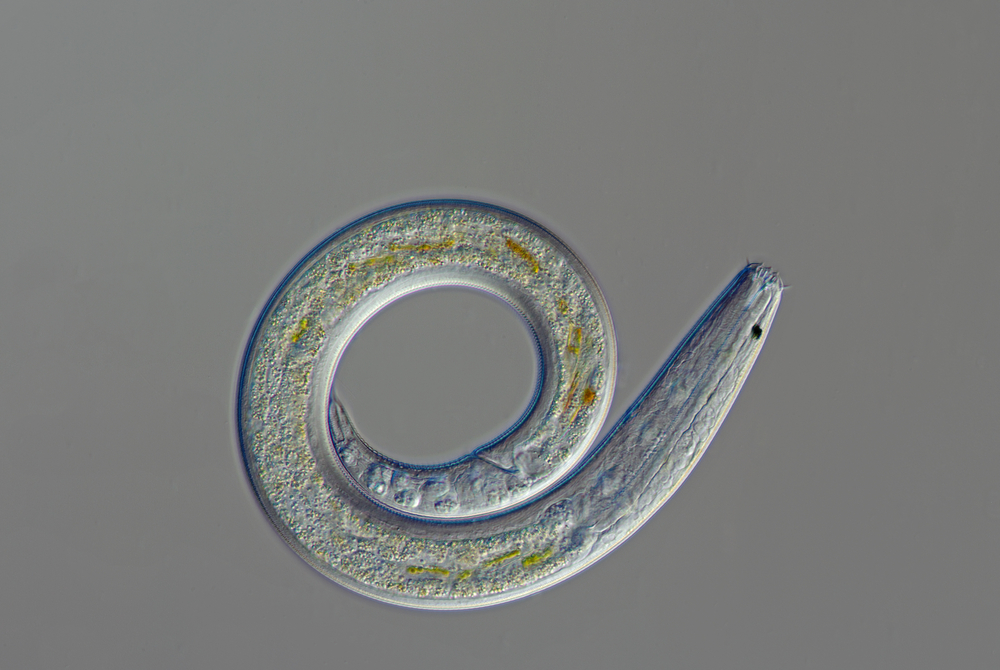
Развитие онхоцеркоза провоцирует нематода Onchocerca volvulus. Внешне этот гельминт представляет собой нитевидного круглого червя с утонченными концами. Самка паразита всегда крупнее самца. В среднем размеры червя достигают 0,13-0,4 мм, а размеры их личинок и микрофилярий – 0,15-0,37 и 0,05-0,09 мм (соответственно).
Заражение происходит после укуса таких распространителей этой глистной инвазии, как мухи Simulium, которые в изобилии обитают вблизи источников воды (рек или озер). Через 6-12 дней после укуса личинки червя становятся инвазионными и мигрируют по лимфатическим сосудам. Таким путем они попадают в подкожно-жировую клетчатку, где и вырастают во взрослых гельминтов.
Паразитируя под кожей, Onchocerca volvulus формируют подкожные узлы, которые называются онхоцеркомами. Там они откладывают личинок – микрофилярий. Они способны проникать в лимфу и поражают лимфоузлы, а при попадании в ткани глаза поражают сосудистую оболочку и зрительный нерв.
- Микрофилярии живут около 6-30 дней.
- Взрослые черви – от 10 до 15 лет.
При этом половозрелые особи способны производить до миллиона личинок. В итоге, после укуса переносчиком глиста, источником этой паразитарной инфекции становится их обладатель – зараженный Onchocerca volvulus человек.
Признаки инвазии
Подкожные узлы становятся видимыми примерно через 3-4 месяца после заражения. А первые клинические проявления онхоцеркоза обычно возникают через год после укуса инфицированной паразитом мухой. При этом у зараженного человека появляется:
- лихорадка,
- головные боли,
- общая слабость.
При проведении общего анализа крови выявляется эозинофилия.
Позднее развивается сопровождающийся следующими симптомами дерматит:
- сухость и шелушение кожи;
- папулезная сыпь;
- зуд;
- папулы, трансформирующиеся в пустулы и язвы;
- кожные покровы имеют вид шагреневой, слоновой кожи или лимонной корки;
- участки депигментации (возникают через более длительный промежуток времени).
Иногда течение онхоцеркоза начинает напоминать симптомы рожистого воспаления. В таких клинических случаях кожа в области поражения приобретает отечный и покрасневший (до темно-красного оттенка) вид, а лихорадка становится высокой – до 39-40 °C. Губы и ушные раковины отекают.
Обострения таких проявлений со стороны кожи могут продолжаться несколько дней или несколько недель. На протяжении этого времени:
- кожные покровы утолщаются и отекают;
- ушные раковины увеличиваются и загибаются по направлению к лицу.
Образующиеся при онхоцеркозе фиброзные подкожные узлы имеют плотную консистенцию, подвижны и часто причиняют боль. Их размер может колебаться от 1-2 до 5-7 см. Узловые образования могут располагаться на разных участках, но, как правило, обнаруживаются на голове, вокруг суставов или в области таза. А участки депигментации чаще располагаются на поверхности спины или шеи.
Иногда, обычно у больных европеоидной расы, фиброзные узлы не формируются, но при этом в коже присутствует множество гельминтов. Заболевание при тяжелом и запущенном течении у мужчин может приводить к формированию кожных мешков, в которых присутствуют паховые и бедренные лимфоузлы.
Онхоцеркоз может вызывать развитие таких осложнений:
- слоновость ног, лица или мошонки;
- орхит (воспаление яичка);
- гидроцеле (водянка яичка);
- артриты (воспаление суставов);
- абсцессы (гнойники);
- перфорации (прободения) костных структур черепа, которые приводят к возникновению судорог.
Специалисты отмечают, что при заражении в Африке у больных чаще формируются узлы в области таза и реже возникают на голове или в зоне лопаток. Чаще они локализуются над наиболее выступающими частями костей, то есть там, где кожные покровы более тонкие. В Центральной Америке онхоцеркозные узлы обычно располагаются на голове и шее, а в Южной Америке – на затылке и висках.
При поражении глаз у больного возникают признаки конъюнктивита, протекающего в хронической форме. Слизистая глаза становится более толстой, особенно этот признак проявляется в зоне перехода роговицы в склеру. Там образуется красный валик из конъюнктивы, толщина которого достигает 2-3 мм. На поверхностных слоях роговой оболочки возникают серо-белые пятна небольшого размера.
На этой стадии онхоцеркоза возникают следующие офтальмологические проявления:
- выраженная реакция на свет;
- слезотечение;
- блефароспазм.
Зоны поражения постепенно захватывают участки по направлению к центру роговицы и провоцируют ее так называемое снежное помутнение, выражающееся в ухудшении зрения. Радужная оболочка может депигментироваться и подвергаться атрофическим изменениям. При осмотре передней камеры обнаруживается жидкость коричневого оттенка. Нередко онхоцеркоз осложняется следующими офтальмологическими заболеваниями:
- катаракта;
- глаукома;
- хориоретинит;
- атрофия зрительного нерва.
Повреждение лимфоузлов при онхоцеркозе имеет легкую или умеренную степень. При смещении паховых лимфоузлов в свисающие кожные карманы существенно возрастает вероятность возникновения бедренной или паховой грыж.
В случаях тяжелого течения болезни может развиваться кахексия, сопровождающаяся утратой жировой прослойки и атрофическими изменениями мышц.
Если онхоцеркоз развивается у взрослых пациентов и приводит к утрате зрения, то частота смертности среди таких больных увеличивается в 3-4 раза.
Диагностика
Предположительный диагноз «онхоцеркоз» устанавливается на основании эпидемиологических данных, а подтверждается он при помощи микроскопического исследования тонких срезов или биоптатов кожных покровов и биомикроскопии глаза, выявляющих наличие онхоцерков или микрофилярий в коже или глазном яблоке. Лабораторные методики:
- РСК;
- РПГА;
- ИФА;
- внутрикожная аллергическая проба.
Не всегда являются достоверными и не дают возможности отличать онхоцеркоз от:
- других заболеваний кожи грибкового генеза;
- филяриозов;
- гиповитаминозов А и В.
Лечение
Для терапии онхоцеркоза рекомендуется несколько протоколов лечения. Лекарственные препараты могут назначаться в разных комбинациях, такие назначения должны выполняться только специально обученными врачами-паразитологами. Такая мера объясняется тем фактом, что самолечение может приводить к развитию тяжелых аллергий, провоцируемых массовой гибелью глистов (по типу реакции Маззоти). Кроме этого, в процессе приема препаратов могут возникать поражения глаз и токсические реакции на используемое лекарственное средство.
- Для терапии могут применяться препараты с микрофилярицидным (Ивермектин, Диэтилкарбамазин) и макрофилярицидным (Тримеларсан, Сурамин) действием.
- Хирургическое удаление паразитов выполняется при их локализации на голове. Необходимость такого инвазивного метода лечения объясняется тем, что половозрелые особи при подобной близости к органам зрения способны проникать в глаза.
Обычно в план медикаментозной терапии включают следующие средства:
- Ивермектин. Этот препарат является полусинтетическим макроциклическим лактоном и редко (всего в 1-10 % случаев) провоцирует развитие побочных реакций в виде крапивницы, пятнисто-папулезной сыпи и зуда кожи. Однократный прием существенно снижает количество паразитов в организме, но его действие может продолжаться только полгода. Препарат не назначается женщинам во время беременности и лактации, детям до 5 лет. Также в перечне противопоказаний к приему присутствуют патологии центральной нервной системы, которые способствуют проникновению активных компонентов лекарства через гематоэнцефалический барьер в мозг (например, менингит).
- Сурамин. Этот препарат относится к токсичным и сильнодействующим средствам и назначается исключительно для уничтожения половозрелых особей паразита. Средство применяется только при необходимости полного излечения, а из-за высокой нефротоксичности Сурамина во время его приема необходим мониторинг состояния почек.
При выявлении абсцессов, вызванных жизнедеятельностью паразита, больному назначается их хирургическое удаление. Такие операции выполняются по общепринятым методикам.
Профилактика
Пока ученые не смогли создать вакцин или других специфических лекарственных средств, защищающих от заражения онхоцерками.
Люди, которые непродолжительное время пребывают в эндемичных районах, редко подвергаются поражениям этими паразитами. Однако всем рекомендуется использовать средства защиты (репелленты и защитную одежду) от укусов мухами и другими насекомыми в местах распространения этой глистной инвазии.
К какому врачу обратиться
При возникновении лихорадки, общей слабости, сыпи или узлов фиброзного характера на коже, признаков конъюнктивита после пребывания в эндемичных по отношению к онхоцеркозу районах следует обратиться к врачу-паразитологу. После проведения осмотра больного, микроскопии срезов кожи или ее биоптатов и биомикроскопии глаза доктор сможет назначить необходимое лечение.
Онхоцеркоз относится к опасным паразитарным инфекциям и способен приводить к слепоте и смерти больного. Лечение такого заболевания должно назначаться только доктором-паразитологом, так как применяемые для уничтожения глистов препараты способны приводить к развитию тяжелых побочных реакций, и некоторые из них обладают высокой токсичностью.
