По данным статистики розацеа чаще наблюдается среди женщин 44-65 лет, но возможно, эти данные обусловлены более пристальным вниманием представительниц прекрасного пола к своей внешности и их более частым обращением к врачу. В этой статье мы ознакомим вас с причинами, симптомами и способами лечения этого дерматоза. Эти знания помогут вовремя заподозрить развитие розацеа и принять решение о необходимости его терапии, направленной на возвращение здоровья коже лица.
Розацеа (или розовые угри) относится к хроническим дерматозам кожи и всегда локализуется на лице. Это заболевание протекает стадийно и может вызываться самыми различными провоцирующими факторами.
Еще во времена эпохи Возрождения этот дерматоз называли «болезнью красного носа» и причиной его возникновения считали пристрастие к алкогольным напиткам. Позднее возбудителем розовых угрей объявили всегда паразитирующего на коже человека клеща Demodex folliculorum, но возможность лечения этого недуга без помощи акарацидных (противоклещевых) препаратов доказала ошибочность этой теории.
Причины
Пока ученые не смогли установить точную причину развития этого заболевания. Одна из доминирующих теорий предполагает, что дерматоз провоцируется ангионеврозом венозной системы. Другая предполагает связь с гастритом, вызываемым бактерией Нelicobacter pylori.
Однако врачам точно известны провоцирующие розацеа факторы:
- стрессовые ситуации;
- психовегетативные нарушения;
- сосудистые нарушения, вызванные ангионеврозом;
- заболевания эндокринной системы;
- инфекционные патологии кожи;
- наследственная предрасположенность;
- заболевания пищеварительного тракта и наличие Нelicobacter pylori;
- горячая, пряная и острая пища;
- воздействие ультрафиолетовых лучей;
- частые контакты с теплом или холодом;
- запыленность воздуха;
- сбои в работе иммунной системы;
- функциональные нарушения в системе гипофиз-надпочечник-гонады;
- влияние медиаторных веществ и пептидов;
- нарушение функциональной активности головного мозга.
Симптомы и классификация
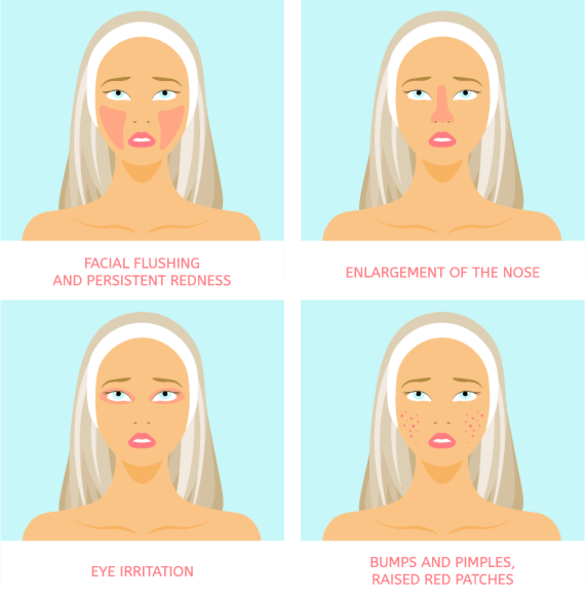
В настоящее время нет общепризнанной классификации этого заболевания, т. к. розацеа может протекать в вариабельных формах. В ее течении выделяется три основные стадии:
- эритематозно-телеангиэктатическая;
- папуло-пустулезная;
- пустулезно-узловатая.
Эритематозно-телеангиэктатическая стадия
При классическом течении розацеа в начале заболевания у больного появляются периодически возникающие приливные эритемы. Причинами их появления могут быть разнообразные провоцирующие факторы: механическое раздражение кожи, употребление острой, соленой, пряной пищи или алкогольных напитков, воздействие солнечных лучей, колебания температуры и т. п.
Вначале покраснение присутствует на лице несколько минут или часов. Оно сопровождается ощущением повышения температуры, а затем бесследно исчезает самостоятельно. При повторном воздействии провоцирующих факторов эритема появляется вновь.
Как правило, зона покраснения локализуется в области носогубного треугольника или Т-зоны (лоб, нос, подбородок). В месте эритемы кожа становится более плотной. Такое течение заболевания может продолжаться на протяжении многих месяцев или лет.
При прогрессировании розацеа на месте покраснений появляются телеангиоэктазии и умеренная инфильтрация. Эритема приобретает синюшный или более насыщенный оттенок и может распространяться на прилегающие участки щек, лба и подбородка. Под ней расширяются лимфатические и кровеносные сосуды.
Папуло-пустулезная стадия
У больного на участках эритемы появляются папулы розово-красного цвета. Они могут быть изолированными или сгруппированными и часто покрыты нежными чешуйками. Папулы присутствуют на лице на протяжении многих дней или недель, а наиболее крупные их них имеют зону уплотнения у основания.
Со временем большинство из них нагнаивается, и у больного появляются папулопустулы с диаметром до 3-5 мм. Как правило, они не склонны к слиянию, но могут группироваться. При появлении папулопустул почти все пациенты предъявляют жалобы на ощущения зуда, жжения и стягивания кожи.
При бактериологическом исследовании содержимого таких высыпаний патогенные микроорганизмы не обнаруживаются. Нагноение происходит из-за постоянно паразитирующего на коже клеща Demodex folliculorum, который запускает клеточноопосредованный иммунитет и диффузию большого количества нейтрофильных гранулоцитов. В ответ на такие реакции папулопустулы появляются не только в привычных ранее зонах, но в области лба, за ушами и на шее. А у некоторых пациентов уже на этой стадии заболевания формируется выраженная инфильтрации и одутловатость лица.
Пустулезно-узловатая стадия
При отсутствии лечения и прогрессировании розацеа приводит к появлению воспаленных узлов, инфильтраций и опухолеобразных разрастаний. Эти симптомы вызываются стойким расширением сосудов, гиперплазией соединительной ткани и сальных желез. В основном такие изменения на коже локализуются на носу и щеках, реже – на подбородке, лбу и ушах. Больные испытывают существенный эстетический дискомфорт из-за такой трансформации внешнего облика.
Ринофима
Эта форма розацеа рассматривается некоторыми специалистами как самостоятельная форма заболевания. В подавляющем большинстве случаев она наблюдается у мужчин. У больного нос становится асимметричным из-за инфильтраций кожи в виде опухолевидного новообразования. Иногда такие утолщения множественные.
На фоне застойно-синюшной эритемы на коже видны множественные телеангиоэктазии крупных размеров. Сальные железы резко расширяются и начинают продуцировать избыточное количество кожного сала, и поверхность носа становится жирной и лоснящейся. При сдавливании кожных покровов из пор выделяется пастообразная масса, состоящая из кожного сала, отмерших клеток рогового слоя кожи, клещей демодекс и бактерий.
Ринофима может протекать в следующих формах:
- Фиброзная. Сопровождается диффузной гиперплазией сальных желез, лимфатических и кровеносных сосудов и соединительной ткани.
- Фиброангиоматозная. Цвет кожи на носу становится от медно- до темно-красного оттенка, размер носа значительно увеличивается, а на поверхности появляется пустулезная сыпь. При гистологическом исследовании в большей мере наблюдается фиброз, признаки воспаления и расширение сосудов, а гиперплазия сальных желез выражена не так сильно.
- Актиническая. На коже преобладает актинический эластоз – бледно-желтые очаги уплотнения с расширением пор («лимонная корка»), милиумподобные или кистозные образования, акне, шелушение. Иногда могут присутствовать телеангиоэктазии.
Из-за гипертрофии сальных желез наблюдающиеся при ринофиме симптомы могут проявляться и на других частях лица и головы:
- блефарофима – утолщение в области век;
- метафима – утолщение в виде подушки в области переносицы и лба;
- отофима – утолщение в области мочек ушей;
- гнатофима – утолщение в области подбородка.
Офтальморозацеа (или окулярная розацеа)
Такая форма розацеа может наблюдаться у каждого третьего пациента с этим заболеванием. Она характеризуется поражением области глаз, которое сопровождается развитием воспалительных заболеваний: конъюнктивита, блефарита, кератита, иридоциклита, ирита. Такие недуги органов зрения могут появляться за несколько лет до начала проявлений поражения кожи.
У больного наблюдается периодически возникающий сухой кератоконъюнктивит, сопровождающийся ощущениями присутствия песка или инородного тела в глазу и гиперчувствительностью к свету. При развитии розацеа-кератита в тяжелых случаях у больного может наступать слепота из-за помутнения роговицы.
Особые формы розацеа
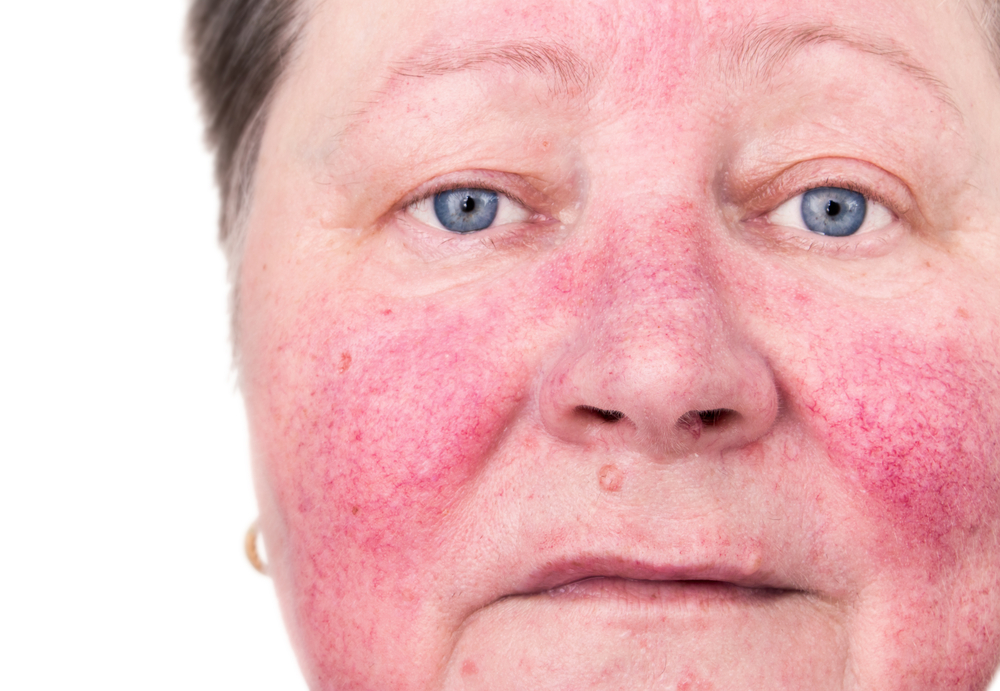
Люпоидная (или гранулематозная) розацеа
При этой форме заболевания эритема в большинстве случаев располагается в области губ и вокруг глаз. На коже появляются распространенные красно-бурые папулы и узлы, прилегающие друг к другу и образующие поверхность в виде бугорков. После их вскрытия остается желто-бурая пигментация.
Стероидная (или стероидпровоцированная) розацеа
Такая форма розацеа развивается у больных с другими кожными заболеваниями, которые применяют на протяжении длительного времени мази на основе глюкокортикоидных гормонов. В ответ на такую терапию появляется феномен «стероидной кожи», выражающийся в появлении обширного темно-красного покраснения, на котором присутствуют телеангиоэктазии и папуло-пустулезная сыпь. Кожные покровы становятся слегка субатрофированными.
Грамнегативная розацеа
Эта форма розацеа протекает с развитием множественных фолликулитов – пузырьков с гнойным содержимым, появление которых вызывается осложнением длительного или неправильного лечения антибиотиками (обычно тетрациклинами). Такие высыпания могут провоцироваться Proteus mirabilis или бактериями Enterobacteriaceae, или синегнойной палочкой. В зависимости от возбудителя воспаления сыпь может быть пустулезной или папулезной и в виде узлов.
Конглобатная розацеа
Эта форма заболевания развивается на уже пораженных розацеа участках кожи. Она сопровождается появлением на кожных покровах крупных узлов шаровидной формы, преобразующихся в абсцессы, или индуцированные фистулы (отверстия в коже).
Розацеа-лимфоэдема (или болезнь Морбигана)
Эта редкая форма характеризуется персистирующим (упорным хроническим) отеком и покраснением верхней части лица. При этом под словом «отек» подразумевается разрастание соединительной ткани и наличие фиброза, которые вызваны длительным воспалением и застоем лимфы.
Такие изменения кожных покровов темно-красного цвета с фиолетовым оттенком наблюдаются на лбу, веках, щеках, носу и подбородке. При надавливании на них на коже не остается ямка, как при обычном отеке.
В начале заболевания симптомы появляются периодически, а затем начинают прогрессировать и становятся постоянными. Контуры лица приобретают огрубевший вид.
Молниеносная розацеа
Эта форма заболевания обычно выявляется у молодых женщин и является тяжелым вариантом течения конглобатного розацеа. Причины ее развития неизвестны, но специалисты предполагают, что она провоцируется гормональным дисбалансом, гормональными изменениями во время беременности и психоэмоциональными факторами.
Заболевание начинается внезапно и остро с появления высыпаний на лице в виде пустул, папул и узлов. При этом признаки повышенной сальности кожи отсутствуют. А кожные покровы приобретают синюшно-красный цвет и отекший вид. Как правило, элементы шаровидной или полушаровидной сыпи локализуются на лбу, щеках и подбородке.
Узлы сливаются в воспаленные конгломераты, в которых определяется флюктуация, и образуются фистулы и синусы. При их прощупывании определяется повышение температуры пораженного участка. Иногда при молниеносной розацеа на коже образуются пузыри.
Общее здоровье больной нарушается незначительно. Из-за появившихся высыпаний и эритемы у женщин часто возникает болезненно сниженное настроение или депрессивное состояние.
Диагностика
Диагностика розацеа основывается на данных осмотра больного, сбора анамнеза о заболевании и дифференциальной диагностике с рядом похожих по своей клинической картине патологий.
У больных присутствуют следующие характерные для розацеа данные:
- типичное расположение очагов поражения на лице: лоб, нос, щеки и подбородок;
- выявление клеща Demodex folliculorum;
- наличие в анамнезе хронического гастрита;
- выявление при гистологическом анализе периваскулярного и перифолликулярного инфильтрата, состоящего из гистиоцитов и лимфоцитов.
Дифференцируют розацеа со следующими заболеваниями:
- обычное акне;
- фолликулит;
- красная волчанка;
- лейкемический инфильтрат;
- периоральный дерматит;
- красная зернистость носа;
- фотодерматоз;
- мелкоузелковый саркоидоз;
- карциноид;
- бугорковый сифилис;
- болезнь Прингла-Бурневилля;
- грибовидный микоз;
- себорейный дерматит.
Лечение

Лечение розацеа должно начинаться на ранних стадиях заболевания, т. к. при образовании значительного отека и фиброза желаемый пациентом косметический результат может не наступить. Схема терапии может быть различной, и ее составление зависит от стадии заболевания, его формы, возраста больного и сопутствующих патологий.
К сожалению, пока медицина не может предложить больному полного излечения от розацеа, но своевременно начатое лечение может значительно улучшить внешний вид кожи и предотвращает прогрессирование недуга. В план медикаментозной терапии включают препараты как для приема внутрь, так и местные средства. В перечень используемых лекарств могут входить:
- макролидные антибиотики;
- препараты тетрациклина;
- 0,75%-1% гель или болтушка на основе метронидазола;
- 15% гель на основе азелаиновой кислоты;
- 10% сульфацетамид с 5% серы для очищения кожи.
Сочетание местных средств и препаратов для приема внутрь позволяет достичь следующих результатов:
- уменьшить первые проявления заболевания;
- предотвратить обострения при прекращении приема препаратов для употребления внутрь;
- предотвращать прогрессирование заболевания на протяжении длительного времени.
Прием антибиотиков является основным в плане терапии. Именно эти препараты способны оказывать противовоспалительный эффект и предотвращают развитие нагноений.
Для местной терапии могут применяться и такие дополнительные препараты:
- клиндамицин;
- местные стероиды;
- ретиноиды;
- бензоила пероксид.
Лечение розацеа может дополняться следующими физиотерапевтическими методиками:
- Криотерапия. Может применяться на любых стадиях заболевания. Участок поражения подвергается воздействию низких температур при помощи жидкого азота. Эта методика позволяет уменьшить проявления телеангиоэктазий и улучшает внешний вид кожи.
- Электрокоагуляция. Участок поражения подвергается воздействию электрического тока, поступающего через тонкий электрод. Этот метод позволяет удалять папулы, пустулы и телеангиоэктазии, но может оставлять ожоги на здоровой коже.
- Ротационный массаж. Участки поражения массируются круговыми поглаживающими движениями два раза в день. Этот метод позволяет улучшить отток лимфы и снижает отек тканей.
- Лазерная терапия. На участок с телеангиоэктазией направляется лазерный луч, который вызывает тепловое воздействие на кровеносный сосуд и разрушает его. Эта процедура позволяет устранять телеангиоэктазии на более длительное время и не сопровождается поражением здоровых тканей как при электрокоагуляции.
При осложнении розацеа абсцессами и фистулами больному может рекомендоваться хирургическое лечение, направленное на иссечение патологических очагов и установку дренажа для лучшего оттока гнойного отделяемого. После выполнения таких вмешательств больному назначаются перевязки с применением антибиотиков и других противовоспалительных и дезинфицирующих средств.
Профилактика обострений розацеа
 Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
Для профилактики рецидивов заболевания больному необходимо соблюдать следующие правила:
- избегать приема слишком горячей или холодной пищи;
- соблюдать диету, исключающую употребление острой, соленой, пряной пищи;
- отказаться от приема алкоголя;
- пользоваться солнцезащитными средствами;
- избегать чрезмерных эмоциональных и физических нагрузок;
- отказаться от посещений солярия, пляжей без укрытий от солнца и саун;
- постоянно очищать кожу рекомендованными врачом средствами;
- своевременно лечить заболевания внутренних органов;
- принимать гормональные средства только по рекомендации врача;
- периодически посещать косметолога и дерматолога;
- пользоваться только качественной косметикой;
- не заниматься самолечением.
К какому врачу обратиться?
При подозрении на начало розацеа необходимо записаться на прием к врачу-дерматологу. После обследования врач может порекомендовать консультации эндокринолога или гастроэнтеролога и назначить проведение ряда лабораторных анализов. Если на запущенных стадиях болезни у больного появляются фистулы и абсцессы, то может понадобиться консультация и лечение у хирурга.
Врач-дерматовенеролог Полонская Н. А. рассказывает о розацеа:
Дерматокосметолог Ирина Котова рассказывает о розацеа:
Врач-дерматовенеролог Ольховская К. Б. представляет доклад на тему «Дифференциальная диагностика розацеа»:
