Диагностика рака остается актуальной проблемой для многих стран мира, т. к. количество онкологических больных стремительно увеличивается с каждым годом. Именно своевременное выявление этих патологий во многих случаях определяет дальнейшие прогнозы на выздоровление и длительность жизни больного. Новейшие методики диагностики и точность их результатов способны гарантировать правильное назначение дальнейшего лечения и составление прогнозов на выздоровление.
Сегодня жителям России не всегда нужно ехать за границу для проведения диагностики или лечения раковых заболеваний. В клиниках и онкоцентрах страны сосредоточено большое количество медицинской аппаратуры, способной обеспечить качественное обследование больного. В этой статье мы ознакомим вас с наиболее часто применяющимися современными технологиями диагностики раковых заболеваний.
ПЭТ-КТ

Позитронная эмиссионная томография (или ПЭТ, двухфотонная эмиссионная томография) является томографическим радионуклидным способом исследования внутренних органов, основанным на введении больному радиофармпрепарата, который распадается на позитроны. Препарат (радионуклид) вступает во взаимодействие с электронами и образует пары гамма-квантов. Они метят ткани организма и позволяют специальному оборудованию (ПЭТ сканеру) отслеживать ткани, пораженные опухолями.
Для диагностики раковых новообразований могут применяться различные препараты, каждый из них предназначен для выявления раковых клеток в определенном органе. Такая особенность радионуклидных фармакологических препаратов позволяет применять ПЭТ-КТ в самых различных областях медицины. Исследование выполняется после специальной подготовки больного.
Показания к проведению ПЭТ-КТ:
- диагностика онкологического заболевания для определения стадирования опухоли;
- определение первичного места локализации раковой опухоли при уже выявленных метастазах;
- планирование лучевой терапии;
- выявление наиболее опасного места злокачественной опухли для определения места забора биоптата;
- оценка эффективности терапии;
- своевременное определение рецидивов рака.
ПЭТ-КТ может применяться в следующих областях медицины:
- рак бронхов или легких;
- фолликулярная лимфома;
- диффузная лимфома;
- лимфома мантийной зоны;
- болезнь Ходжкина;
- множественная миелома;
- хронический лимфоцитарный лейкоз;
- рак пищевода;
- рак желудка;
- рак шейки матки;
- рак яичников;
- рак матки;
- рак дна полости рта;
- раковые опухоли языка;
- рак носоглотки;
- рак ротоглотки;
- рак гортани;
- рак нижней части глотки;
- рак грушевидного синуса;
- рак придаточных пазух носа;
- рак миндалин;
- рак почки;
- рак печени;
- рак среднего уха и полости носа;
- рак слюнных желез;
- колоректальный рак;
- рак пениса;
- рак яичка;
- злокачественная меланома кожи.
ПЭТ-КТ не оказывает нежелательных побочных реакций на организм больного и может применяться для динамического наблюдения за больными любых возрастов во время лечения или после его завершения. В связи с этим абсолютных противопоказаний у этого метода диагностики нет.
Относительные противопоказания ПЭТ-КТ:
- сахарный диабет – при использовании для исследования фтордезоксиглюкозы необходима предварительная коррекция сахара в крови больного;
- беременность – предполагаемая или уже подтвержденная;
- лактация – кормление грудью должно отменяться на 6 часов после введения радионуклидного препарата;
- почечная недостаточность – недостаточная выделительная функция почек может приводить к задержке выведения препарата и искажению результатов исследования;
- проведенная ранее химиотерапия – исследование может проводиться спустя 12 дней после завершения курса лечения;
- проведенная ранее радиолучевая терапия – исследование может проводиться спустя 12 недель после завершения курса лечения;
- проведенное ранее хирургическое лечение – исследование может выполняться спустя 8 недель после операции.
ПЭТ-КТ не должно проводиться больным, которые находятся в тяжелом состоянии и из-за болезни не могут находиться длительное время в полностью неподвижном состоянии. Исследование откладывается и в случаях острых состояний или инфекционных заболеваний.
Основные преимущества ПЭТ-КТ заключаются в том, что этот способ диагностики позволяет выявлять опухоль даже на «нулевой стадии», когда этого не могут сделать ни КТ, ни МТР, ни лабораторные анализы. Метод обладает высокой точностью, выполняется в короткий промежуток времени (процедура длится около часа) и обеспечивает правильную постановку диагноза.
Эндоскопический ультразвук
Процедура эндоУЗИ является одной из новейших методик по диагностике раковых опухолей, позволяющая контролировать состояние внутренних полых органов и получать их изображение на монитор при помощи специальных ультразвуковых датчиков, вводимых через эндоскоп. Основное преимущество этого метода обследования заключается в возможности получения более детальной информации об органах, которые не могут исследоваться при помощи обычного УЗИ.
ЭндоУЗИ может использоваться для диагностики таких онкологических заболеваний:
- рак пищевода;
- рак желудка;
- рак поджелудочной железы;
- рак тонкого кишечника;
- рак толстого кишечника и прямой кишки;
- рак простаты.
Благодаря данным, полученным при помощи этой методики, онкологи могут устанавливать стадию ракового процесса и выявлять области локализации распространившихся раковых клеток в лимфоузлах и других тканях. ЭндоУЗИ позволяет проводить биопсию тканей новообразования и определять тактику дальнейшего лечения.
При правильном проведении эта диагностическая процедура абсолютно безопасна для больного. Она вызывает минимальные дискомфортные ощущения, но если больному требуется избавление и от них, то для полной комфортности может применяться так называемая «малая» анестезия, обеспечивающая засыпание пациента и его легкое пробуждение после завершения исследования.
Эндоскопические методики диагностики
В план обследования больных с раком могут включаться различные эндоскопические диагностические процедуры, выполняющиеся при помощи специального высокоточного цифрового видеооборудования. Они применяются в разных отраслях онкологии – при раковых патологиях бронхов и легких, пищевода, желудка, желчных протоков, ЛОР органов, кишечника, мочевого пузыря, влагалища, матки и др.
Эндоскопические методики обследования чаще применяются для диагностики предраковых состояний и раковых опухолей дыхательной или пищеварительной системы. Ряд из них может сопровождаться взятием образцов тканей опухоли для проведения анализа, определяющего ее разновидность, или проведением малоинвазивной эндоскопической операции по удалению опухолевого новообразования (например, удаление полипа при колоноскопии).
Эндоскопические методики обследования позволяют выявлять:
- ранний рак гортани или центральный рак легкого;
- лимфомы желудка;
- карциноиды легких и желудка;
- ранний рак пищевода, желудка, толстого кишечника.
Для диагностики онкологических заболеваний органов пищеварения и дыхательной системы могут использоваться такие способы:
- мультимодальная эзофагодуоденоскопия;
- мультимодальная бронхоскопия;
- конфокальная лазерная эндомикроскопия органов пищеварительного тракта, панкреатобилиарной зоны и дыхательных путей;
- колоноскопия с высоким разрешением;
- мультимодальное исследование верхних дыхательных путей с узкоспектральной эндоскопией;
- эндоскопическая ретроградная панкреатохолангиография в сочетании с ультрасонографией.
Эндоскопические методики обследования могут с успехом применяться для дифференцирования таких патологий:
- объемные образования поджелудочной железы;
- образования внепеченочных желчных протоков;
- увеличенных лимфатических узлов средостения.
Показания и противопоказания к выполнению эндоскопических методик диагностики определяются индивидуально для каждого больного и зависят от имеющихся диагностических данных и от общего состояния пациента.
Маммография
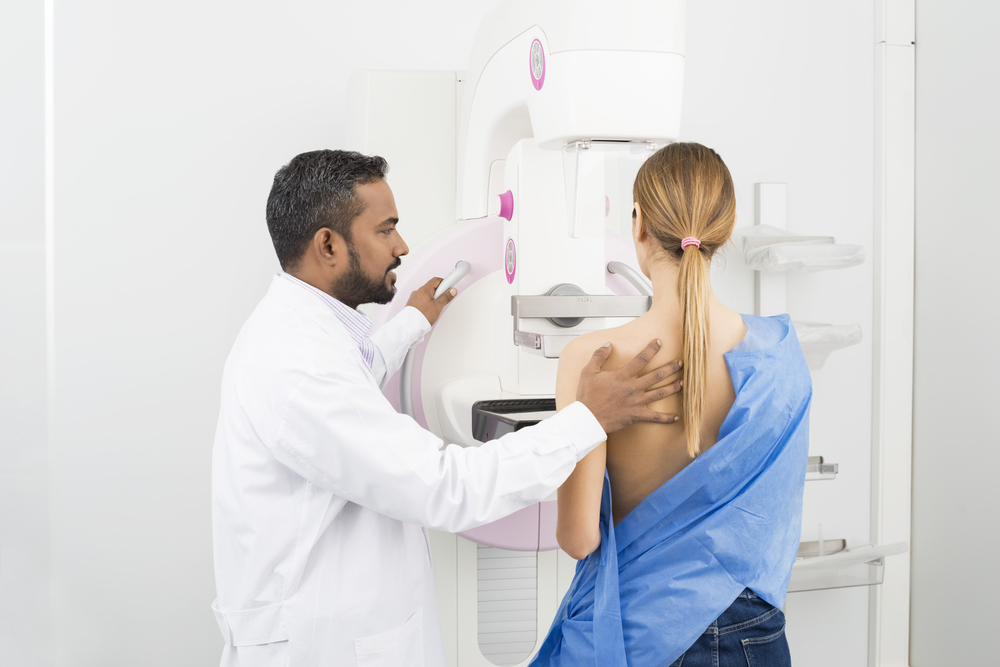
Маммография является наиболее информативным методом диагностики, позволяющим выявлять злокачественные новообразования груди на самых ранних стадиях. Для этого при помощи рентгеновского излучения низкой дозы выполняется снимок молочных желез – маммограмма. Процедура проводится в амбулаторных условиях, безболезненна, неивазивна и может назначаться женщинам любого возраста. Ранее эта процедура выполнялась исключительно при помощи рентгеновского оборудования, но благодаря внедрению в медицину компьютерных систем она стала цифровой, а значит и более точной, т. к. поиск зон патологических изменений выполняют специальные компьютерные программы, изучающие снимок.
Маммография может применяться как скрининговый метод для выявления рака молочных желез у женщин даже при отсутствии каких-либо симптомов. Этот метод обследования позволяет выявлять изменения в тканях железы за два года до того, как их сможет выявить маммолог или сама пациентка.
Показаниями к назначению этого метода исследования могут быть любые патологические изменения в состоянии молочных желез:
- припухлость;
- покраснения;
- уплотнения в толще железы;
- изменения со стороны соска;
- желание женщины провести профилактический осмотр при наличии раковых опухолей у ее близких родственников по женской линии.
Преимуществом цифровой маммографии является еще и тот факт, что полученный снимок при необходимости консультации с другими специалистами может высылаться по электронной почте в любую точку мира. После лечения рака молочных желез эта процедура может применяться для динамического наблюдения за результатами терапии и своевременного выявления рецидивов новообразований.
Маммография должна проводиться с учетом всех возможных рисков для пациентки:
- при слишком частом воздействии даже низких доз рентгеновского излучения у больной может происходить перерождение клеток в раковые (именно поэтому маммография редко назначается женщинам до 35 лет);
- в 5-15% случаев результаты могут быть ложноположительными и требовать назначения дополнительных исследований (УЗИ молочных желез, биопсии) или динамического наблюдения в виде проведения повторных маммографий;
- при наличии беременности или возможном ее развитии женщина должна сообщить об этом врачу, т. к. в таких случаях возможность проведения процедуры выполняется с учетом всех возможных рисков для плода и матери.
Диагностические возможности маммографии могут быть ограничены в ряде случаев:
- если на кожу груди были нанесены какие-то косметические средства (например, присыпка, пудра, лосьон);
- если ранее на груди выполнялись хирургические операции;
- если у женщины есть силиконовые имплантаты.
Сцинтиграфия
Сцинтиграфия – это метод диагностики, который выполняется при помощи сцинтиляционной гамма-камеры, способной фиксировать распределение радиоактивных изотопов, вводимых в организм больного в виде инъекции. Препараты для этого приготавливаются непосредственно перед введением.
В онкологии наиболее часто применяется такая разновидность этой процедуры как остеосцинтиграфия, применяемая для диагностики новообразований костной ткани. Этот диагностический метод проводится после введения в организм больного препарата Technetium-99m-MDP.
Остеосцинтиграфия позволяет выявлять новообразования, развивающиеся при:
- первичном раке костей;
- подозрении на метастазирование раковых опухолей из других органов (легкого, щитовидной, молочной или предстательной желез).
Показаниями для назначения остеосцинтиграфии могут стать такие состояния:
- болевой синдром неясного происхождения;
- подозрение на онкологический процесс в костной ткани;
- необходимость контроля результативности лечения раковых заболеваний.
Остеосцинтиграфия является малоинвазивной и безопасной процедурой. Она может проводиться людям, страдающим от таких сопутствующих патологий как сахарный диабет, инфаркт миокарда, гипертония и другие тяжелые состояния или заболевания. Препараты, применяемые для ее выполнения, крайне редко вызывают аллергическую реакцию по сравнению с остальными фармакологическими средствами.
В день проведения процедуры больной может общаться с близкими и родственниками и покидать амбулаторное учреждение, в котором проводится этот вид диагностики. Сама процедура выполняется через 2-4 часа после введения препарата и длится около 15-60 минут. При необходимости продолжения кормление грудью, специалисты обязательно порекомендуют женщине сцеживать и выливать молоко на протяжении суток после выполнения введения радиоактивного препарата. После этого она может продолжить естественное вскармливание малыша. В большинстве случаев у всех категорий пациентов после процедуры не возникает никаких отдаленных во времени последствий или осложнений.
Компьютерная томография
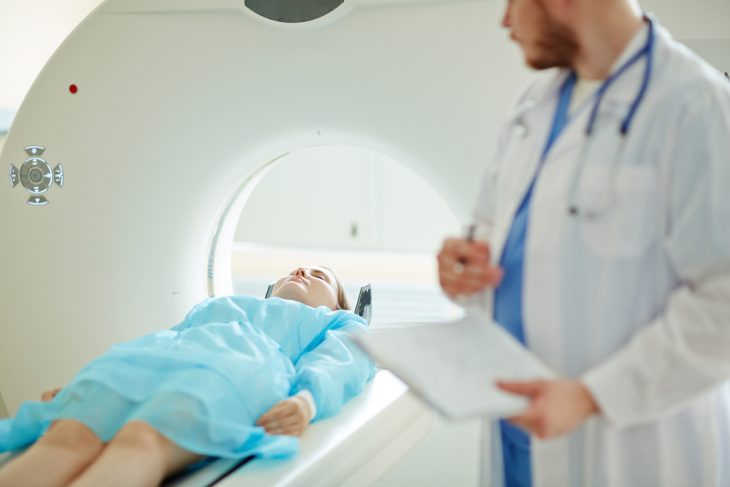
Компьютерная томография (или КТ) – это высокоинформативный, неивазивный и безболезненный метод обследования, позволяющий визуализировать структуру органов путем пропускания рентгеновского облучения через обследуемую область тела и отображения полученных данных на цифровых компьютерных снимках. Для диагностики раковых заболеваний могут применяться такие разновидности этой методики как спиральная или многослойная КТ (или МСКТ). Спиральная КТ позволяет значительно сокращать время обследования и уменьшает дозу лучевой нагрузки, а МСКТ позволяет получать не только более информативные снимки исследуемого органа, но и визуализировать функционирование органов в режиме реального времени.
Компьютерная томография для выявления опухоли, метастазов и проверки состояния кровотока проводится после введения контрастного препарата. В зависимости от исследуемого органа такая «краска» может вводиться перорально или внутривенно.
В онкологии КТ может применяться для обследования любой области тела или органа:
- головного мозга;
- органов зрения;
- ЛОР-органов;
- грудного и пояснично-крестцового отдела позвоночника;
- опорно-двигательного аппарата;
- органов грудной клетки;
- органов малого таза.
В ряде клинических случаев процедура КТ используется для проведения прицельной биопсии. При необходимости более детальной визуализации исследуемой области процедура КТ может дополняться назначением МРТ или ПЭТ-КТ.
При подготовке к КТ следует обязательно сообщить врачу о таких наблюдающихся у вас состояниях или заболеваниях:
- беременность;
- кормление грудью;
- астма;
- заболевания сердца;
- патологии почек;
- аллергические реакции на лекарственные препараты;
- заболевания щитовидной железы;
- сахарный диабет;
- множественная миелома;
- клаустрофобия;
- выполнение рентгенографических исследований кишечника с введением бария;
- прием лекарственных средств на основе висмута.
Длительность выполнения этой диагностической процедуры зависит от исследуемой области и компьютерного томографа. Для уточнения пациент может спросить об этом у врача, который назначил проведение КТ. После выполнения этой процедуры больной может самостоятельно отправиться домой. Сопровождение может понадобиться в тех случаях, когда пациент, страдающий от клаустрофобии или нервничающий перед процедурой, принимал седативные средства или известие о диагнозе вызвало сильное волнение.
УЗИ
Ультразвуковое исследование, применяемое для диагностики рака, может использоваться на разных этапах обследования пациента. При помощи этой методики, основанной на отражении УЗ-волн от тканей, пациенту может ставиться предварительный диагноз. После этого для подтверждения наличия раковой опухоли больному будет необходимо пройти ряд других обследований, позволяющих уточнить разновидность новообразования. Во время лечения злокачественной опухоли УЗИ может использоваться для контроля динамики и эффективности лечения. После его завершения эта простая, безопасная (с точки зрения лучевой нагрузки), неивазивная и безболезненная методика может применяться для диспансерного наблюдения пациента, которое осуществляется в целях выявления рецидивов злокачественной опухоли.
Внедрение новых технологий позволило применять УЗИ в онкологии более широко, чем ранее. Таким новшеством стала методика эластографии, которая способна анализировать подозрительные с точки зрения онкопроцесса участки более точно.
УЗИ может использоваться для диагностики рака следующих органов и тканей:
- щитовидная железа;
- сердце;
- органы пищеварительной системы;
- органы мочевыделительной системы;
- молочные железы;
- яички;
- предстательная железа;
- матка;
- яичники и маточные трубы;
- мягкие ткани и др.
Результативность УЗИ во многом зависит от качества сканера и уровня квалификации специалиста, выполняющего эту процедуру.
Сочетание таких диагностических процедур как ультразвуковое исследование и пункции для взятия биопсии опухоли, позволяющее с точностью определять разновидность опухоли и выявлять наиболее подозрительный участок новообразования, дает онкологам возможность быстрее подтверждать диагноз и составлять дальнейший план диагностики или лечения.
Рентгенография
Совершенствование такой методики обследования как рентгенодиагностика позволяет применять этот способ обследования в онкологии более широко. Ранее он мог использоваться для первичного выявления раковых новообразований, а применяемые рентгеновские установки оказывали большую лучевую нагрузку на тело больного. Теперь, благодаря совершенствованию медицинской техники и появлению других методов обследования для уточнения диагноза «рак», рентген может использоваться для исследования полых органов, сосудов и полостей тела.
Кроме совершенствования техники для проведения этого метода диагностики, более широко стали применяться контрастные вещества, способствующие лучшему выделению подозрительных участков в виде более темных или светлых пятен. Такие контрасты могут вводиться в виде через рот (орально), кишечник (ректально) или вены (внутривенно).
Патоморфологическая верификация диагноза
Качество диагностики онкологических заболеваний во многом зависит от точности результатов цитологических и гистологических анализов, определяющих тип новообразования. Именно на результатах этих показателей основывается тактика дальнейшего лечения больного и подбираются программы химиотерапевтического и лучевого лечения. Ошибочные результаты таких видов диагностики могут становиться фатальными для пациента, т. к. терапия может начинаться несвоевременно или назначаться неверно.
В современных лабораториях для выполнения цитологических и гистологических анализов используются сверхточные микроскопы и качественные реактивы для приготовления исследуемого материала, взятого при биопсии тканей опухоли на этапе диагностики или во время хирургического вмешательства. Выполнение таких дополнительных лабораторных методик на ткани как PT-PCR, PCR и FISH-анализы, позволяет определять показания к назначению разных курсов лечения химиотерапевтическими препаратами, в т. ч. и прицельной (таргетной) терапией.
В некоторых клиниках для выявления раковых опухолей проводятся молекулярные или генетические анализы крови и тканей опухоли. Они позволяют выявлять предрасположенность пациента к развитию злокачественного новообразования, а при выявлении рака дают возможность установить степень агрессивности опухоли, продумать эффективный план лечения.
Благодаря молекулярным анализам, онкологи могут установить следующие моменты:
- будет ли достаточно проведения только хирургической операции для избавления от опухоли;
- возможно ли блокирование роста опухоли антителами;
- может ли применяться для лечения прицельная или другая разновидность химиотерапии.
Молекулярный тест может рекомендоваться больным с меланомой, раком молочных желез, яичек, головы и шеи, легких, поджелудочной железы, редкими видами злокачественной опухоли или метастазами. Такой анализ рекомендуется и тем пациентам, которые уже прошли стандартное лечение ракового заболевания. При достаточном оснащении онкологического центра такие тесты могут проводиться во время хирургической операции.
Онкомаркеры и клиническая лаборатория
Современная диагностика и лечение раковых заболеваний невозможна и без проведения клинических анализов (общие, биохимические, иммунологические, гематологические, микробиологические) и тестов на онкомаркеры, позволяющих стабилизировать состояние больного для последующей терапии или диспансерного наблюдения. Качество и информативность таких исследований во многом предопределяет дальнейшие прогнозы на выздоровление пациента или решение о тактике предотвращения развития злокачественной опухоли. Современные лаборатории, оснащенные компьютеризированной техникой, позволяют выполнять такие анализы в более короткие сроки и делают их более точными, чем применяемые ранее методики их выполнения.
