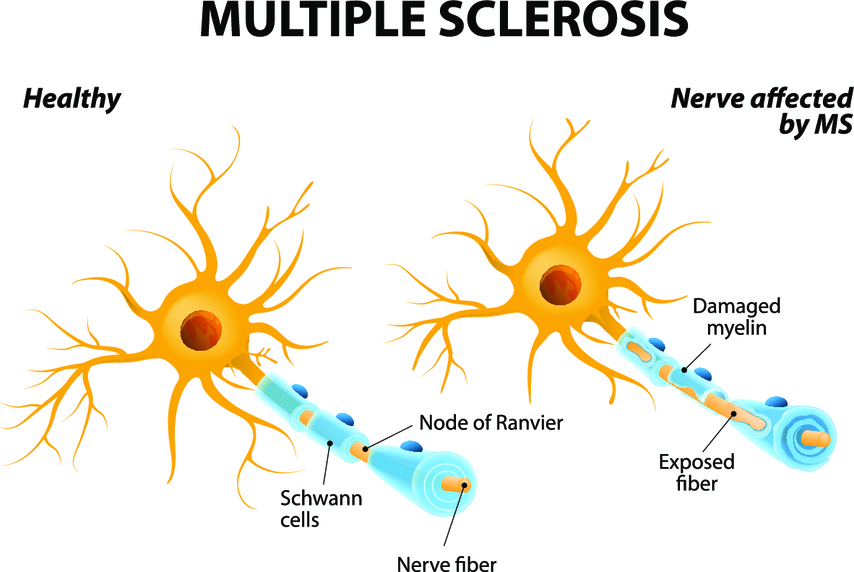
Рассеянный склероз – это тяжелое аутоиммунное поражение нервной системы, сопровождающееся разрушением миелиновых волокон и замещением пораженных участков нервной ткани соединительнотканной бляшкой. Размеры таких поражений могут варьироваться от микроскопических до нескольких сантиметров.
Рассеянный склероз является довольно распространенным заболеванием, он диагностируется примерно у 20-40 человек из 100 тыс. населения. В мире насчитывается около 2 млн. больных с этим опасным заболеванием, а в России – более 200 тыс. человек.
Этот недуг поражает молодых людей 15-40 лет и иногда выявляется даже у маленьких детей. Рассеянный склероз в 2-3 раза чаще наблюдается у женщин, чем у мужчин, и большая вероятность его развития наблюдается у лиц, которые живут дальше от экватора – в северных регионах. После 50 лет возраста риск развития этой патологии нервной системы существенно уменьшается. Существует и расовая взаимосвязь: китайцы, корейцы и японцы практически не болеют этим тяжелым заболеванием, а европейцы наиболее восприимчивы к его возникновению.
В 25% случаев рассеянный склероз протекает доброкачественно. Как правило, недуг протекает легче, если он начинается с молодом возрасте и сопровождается длительными периодами ремиссии. В других случаях инвалидизация больных наступает уже через 5 лет. Очаги заболевания как-бы рассеваются по всей нервной системе, и такое течение заболевания сопровождается появлением весьма вариабельных симптомов, что часто существенно затрудняет диагностику болезни на ранних стадиях и больной утрачивает бесценное время на начало своевременного правильного лечения этой патологии, часто приводящей к ранней инвалидности. Изменить такие печальные прогнозы во многом способно ранее и своевременное выявление заболевания, на тех стадиях, когда еще возможно применение средств для сокращения периодов обострения и продления периодов ремиссий.
На начальных этапах развития рассеянный склероз ничем себя не проявляет, т. к. здоровые клетки нервной ткани восполняют функции пораженных участков. Самые первые симптомы этого тяжелого хронического заболевания начинают появляться тогда, когда поражено уже около половины нервных волокон. Первыми признаками могут становиться следующие проявления этой болезни:
- боль в глазах;
- диплопия;
- дву- или одностороннее нарушение зрения;
- снижение чувствительности на определенных участках тела;
- нарушение координации движений;
- мышечная слабость;
- ощущения покалывания или онемения в пальцах.
Количество симптомов может быть различным. Даже у одного и того же больного они могут внезапно пропадать или сменяться другими признаками поражения нервных волокон. Как правило, состояние больных может ухудшаться после перегревания: принятия горячей ванны, при лихорадке, нахождении в душном помещении или на открытом солнце. Правильно подобранное и своевременное лечение позволяет вовремя приостановить процесс разрушения нервной ткани и снизить риск скорой инвалидизации. Именно поэтому при появлении хотя бы одного из вышеперечисленных признаков необходимо обратиться к врачу для постановки правильного диагноза. В этой статье мы ознакомим вас с современными методиками диагностики рассеянного склероза, и эти знания помогут вам вовремя предпринять действия по началу своевременного лечения этого опасного недуга.
Как проводилась диагностика рассеянного склероза ранее?

Ранее для выявления рассеянного склероза учитывались критерии «рассеивания симптомов в пространстве и времени». Они основывались на наличии объективных неврологических симптомов, которые имели хроническое волнообразное течение (т. е. были вариабельны во временных и пространственных промежутках). Только на основании этих данных врач-невролог мог поставить диагноз «достоверный рассеянный склероз».
По сути, диагноз ставился на основании проведенной дифференциальной диагностики с другими неврологическими заболеваниями, имеющими сходную симптоматику, и такой подход к динамическому наблюдению за ходом болезни не давал врачам возможности с точностью оценивать признаки прогрессирования этого хронического недуга. Только в 1983 году C. Роser разработал критерии, позволяющие подтверждать диагноз при помощи параклинических методик обследования – исследования вызванных потенциалов мозга (ВП), позволяющих определять участки повреждения нервной системы, и выявления олигоклональных групп IgG в составе цереброспинальной жидкости.
В 1988 году для диагностики этого заболевания впервые была применена МРТ с использованием контрастного препарата на основе гадолиния. Такой метод обследования пациентов позволял выявлять активные демиелизированные очаги структурных изменений нервной ткани, соответствующие клиническому обострению болезни. Впоследствии для диагностики заболевания F. Fazekas и D. Paty разработали МРТ-критерии, позволяющие активно использовать магниторезонансную томографию для наблюдения за течением рассеянного склероза. Однако такой подход к диагностике этого недуга нередко приводил к ошибочным диагнозам. Иногда их «цена» составляла около 5-10 лет. К примеру, в 1998-1999 гг. в клинике неврологии СПбГМУ им. акад. Павлова И. П. частота ошибочных диагнозов составляла 37% — у 30 больных из 81. У 15 человек из этой группы больных рассеянных склероз проявлялся дебютом, а у 66 – общий «стаж» болезни составлял 1-10 лет.
Исследования ученых по совершенствованию диагностики этого заболевания продолжались, и в 2001 году благодаря упорной работе экспертной группы на протяжении 10 лет и поддержке Международной федерации обществ по рассеянному склерозу и Национального общества рассеянного склероза США для выявления очагов этого опасного недуга были предложены иные, более точные, критерии диагностики. Особая роль в них отводилась именно МРТ.
Ранее при постановке диагноза были возможны только такие формулировки как «вероятный» и «достоверный». Новые критерии, названные «критерииями Мак-Дональда» по имени одного из ученых неврологов, позволяли ставить более точный диагноз, используя такие формулировки как:
- «возможный рассеянный склероз» – при высоком риске развития этого заболевания, но при наличии недостаточных клинических данных;
- «не рассеянный склероз».
В 2005 году в критерии Мак-Дональда благодаря совершенствованию методик по нейровизуализации (МРТ) были внесены новые корректировки, согласованные с увеличением информативности МРТ.
Каков алгоритм современных методов выявления рассеянного склероза?
Последние уточнения в систему критериев Мак-Дональда были внесены международными экспертами в 2010 году. Их появление позволило ускорить и упростить диагностику рассеянного склероза, но ее точность осталась неизменной. Основными принципами к диагностике этого заболевания так и остаются следующие критерии:
- дифференциальная диагностика и исключение путем лабораторных и инструментальных исследований других заболеваний;
- диссеминация симптомов в пространстве и времени.
При обследовании пациентов с подозрением на рассеянный склероз учитываются следующие моменты:
- клинические данные;
- результаты МРТ;
- данные лабораторных анализов цереброспинальной жидкости на IgG и их соотношение с параметрами сыворотки крови (индекс СЛЦ-к, олигоклональные полосы IgG);
- результаты ВП мозга.
Клинические данные
Первыми жалобами и клиническими данными рассеянного склероза могут становиться такие симптомы:
- ухудшения и нарушения со стороны зрения на одном глазу из-за поражения зрительного нерва;
- расстройства чувствительности, развивающиеся постепенно и выражающиеся в парестезиях или снижении чувствительности в руках или ногах;
- слабость мышц в ногах или руках (в одной или в обеих).
Обычно такие жалобы появляются у лиц 24-45 лет. В более редких случаях первыми клиническими признаками могут становиться: головокружение, сопровождающееся тошнотой, или шаткость походки. В единичных случаях у больных может развиваться дисфункция мочевого пузыря.
Все вышеперечисленные симптомы, а особенно их сочетание, почти в половине случаев указывают на возможное развитие рассеянного склероза. Однако для подтверждения достоверности этого диагноза врач-невролог обязательно должен провести дифференциальную диагностику этого недуга с другими заболеваниями со схожей симптоматикой и назначить больному ряд дополнительных исследований.
Магниторезонансная томография

Наиболее точным и высокоинформативным методом диагностики рассеянного склероза является магниторезонансная томография. На данные этого исследования опирается и большинство критериев Мак-Дональда, и его результаты позволяют отличать некоторые патологические изменения ЦНС, протекающие под маской рассеянного склероза. МРТ с контрастом дает возможность выявлять даже мелкие очаги поражения ЦНС, а накопление этих препаратов характеризует степень активности патологического процесса в нервных тканях.
После внесения поправок 2010 года таблица критериев Мак-Дональда стала выглядеть следующим образом:
- наличие 2 или более атак, клинические проявления 2 или более очагов – не нуждаются в проведении других исследований для подтверждения диагноза;
- наличие 2 или более атак, клинические проявления одного очага – подтверждение одного или более Т2-очагов в 2 из типичных 4 мест локализации очагов: инфратенториально, перивентрикулярно, юкстакортикально и в спинном мозге, или ожидание повторного обострения, подтверждающего поражение другой зоны ЦНС;
- наличие одной атаки, клинические проявления 2 или более очагов – подтверждение диссеминации во времени на МРТ, или ожидание еще одного повторного обострения, подтвержденного клиническими методиками;
- наличие одной атаки, клинические проявления одного очага – подтверждение диссеминации процесса в пространстве и во времени на МРТ (один или более Т2-очагов в двух из типичных четырех областей локализации очагов рассеянного склероза), развитие обострения, приводящего к вовлечению в патологический процесс новых зон ЦНС, или развитие повторной атаки, подтвержденной клиническими методиками;
- первично прогрессирующий тип рассеянного склероза – постепенное прогрессирование признаков в течение года при наличии таких 2 или 3 из следующих критериев: подтверждение на МРТ данных о диссеминации в пространстве в головном мозге, наличие данных о диссеминации в пространстве в спинном мозге, зрительные ВП, положительные результаты анализа цереброспинальной жидкости (выявление олигоклональных IgG).
Для диагностики очагов поражения нервных волокон должны применяться аппараты с мощностью не менее 1,5 Тл. Объясняется это тем, что низкопольная магниторезонансная томография не обладает достаточной разрешающей способностью для точной и адекватной визуализации очагов склеротизации тканей ЦНС и структур головного и спинного мозга.
При рассеянном склерозе очаги поражения головного мозга обычно локализируются в таких его областях:
- зоны, прилегающие к верхнебоковым углам боковых желудочков;
- височные доли;
- перивентрикулярные зоны (обычно между мозолистым телом и хвостатым ядром);
- мозжечок;
- ствол головного мозга;
- белое вещество семиовального центра.
В сером веществе или на границе белого и серого вещества располагается незначительная часть участков демиелинизации – около 5-10%. Они чаще имеют овальную или округлую форму и их размеры составляют около 0,2-3 см.
При рассеянном склерозе очаги в спинном мозге обычно локализируются вдоль его оси. Они достигают размеров примерно 2 см и имеют продолговатую форму.
Количество очагов при рассеянном склерозе у разных больных весьма вариабельно. Большие по объему участки демиелинизации могут провоцировать возникновение нового активного поражения, которое проявляется формированием обширной зоны отека или выражается в слиянии отдельных очагов. На поздних стадиях болезни могут обнаруживаться очень большие очаги, около 8 см, которые необходимо дифференцировать с новообразованиями тканей мозга.
МРТ головного мозга при рассеянном склерозе является обязательной процедурой, а выполнение МРТ спинного мозга – желательной. Именно исследование спинного мозга во многом помогает производить мониторинг течения рассеянного склероза и абсолютно незаменимо при наличии очагов в спинном мозге.
Анализ цереброспинальной жидкости на IgG
Этот иммунологический анализ спинномозговой жидкости позволяет определять следующие показатели:
- определять наличие олигоклональных IgG даже на начальных этапах рассеянного склероза;
- повышение уровня IgG;
- повышение уровня миелина при обострениях.
В критериях Мак-Дональда 2010 года существует пункт о необходимости исследования цереброспинальной жидкости на наличие олигоклональных групп или повышение индекса IgG. Именно этот анализ, несмотря на его неспецифичность, признан наиболее чувствительным и информативным для подтверждения диагноза рассеянного склероза.
ВП мозга
Методика вызванных потенциалов мозга основана на записи электрических ответов, формирующихся в ответ на зрительные и звуковые раздражения, стимуляции коры мозга или периферических нервов, в коре головного мозга. Согласно критериям Мак-Дональда 2010 года, зрительная ВП мозга показана при диагностике сложных случаев, когда при первичном прогрессировании болезни выявляется только один участок поражения ЦНС.
Используемые сейчас критерии обследования пациентов с рассеянным склерозом 2010 года, по сравнению с критериями 2005 года, позволяют с большей точностью и скоростью устанавливать диагноз этого опасного заболевания. При диагностике рассеянного склероза первостепенное значение уделяется клиническим данным, а дополнительные лабораторные и инструментальные методики обследования позволяют исключать или подтверждать диагноз.
