Такое злокачественное новообразование, как рак мочевого пузыря, наблюдается и у мужчин, и у женщин с умеренной частотой. В среднем за год из 200 тысяч женщин болезнь впервые регистрируется у семи. Такая локализация (расположение) опухоли занимает 18-е место по частоте встречаемости у женского населения.
Женщины все чаще заболевают раком этого органа. За последние 10 лет прирост заболеваемости составил около 14%. Чаще диагностируются начальные стадии болезни (I и II), но нередки случаи и запущенного течения, связанные с поздним обращением. За счет выявления болезни на поздних стадиях, когда формируются метастазы в других органах, смертность в течение года после впервые установленного диагноза составляет до 30%.
Причины заболевания
Точно неизвестно, почему у женщин возникает это образование. Не найдено каких-либо специфичных хромосомных изменений (мутаций), которые бы отвечали за развитие именно такой опухоли. Считается, что развитие новообразования связано с некоторыми генетическими изменениями, например, трисомией (утроением) седьмой хромосомы. Генетическая обусловленность болезни активно изучается.
Известны факторы, увеличивающие риск женщины заболеть. Это возраст старше 60 лет, курение, контакт с некоторыми химическими веществами на производстве (вторичные ароматические амины, полициклические ароматические углеводороды).
Болезнь чаще поражает женщин, длительное время страдавших инфекциями мочеполовой системы. Одним из факторов риска является уростаз, или застой мочи. Он может быть вызван, например, мочекаменной болезнью. Говоря об уростазе, нужно отметить, что женщине никогда нельзя терпеть желание помочиться. Не стоит откладывать визит в туалет, если появилось ощущение наполнения мочевого пузыря. Это поможет в профилактике не только рака, но и множества других урологических заболеваний.
Установлена связь между употреблением фенацетина и циклофосфамида и повышенной заболеваемостью. В настоящее время фенацетинсодержащие обезболивающие препараты сняты с производства, в частности, и по этой причине.
Действие ионизирующего излучения (радиации) повышает риск заболевания.
В местностях, где распространен шистосомоз (инфекционное заболевание, вызванное паразитирующими в теле человека червями), он вызывает до 75% всех случаев злокачественных опухолей мочевого пузыря.
Отмечена интересная и пока необъяснимая зависимость между частотой развития опухоли и количеством в пище белков и поваренной соли. Женщинам не следует увлекаться протеиновыми коктейлями и прочими источниками большого количества белков. Нужно придерживаться баланса в питании. Доказано, что употребление растительного масла, продуктов с содержанием каротина (например, моркови), повышение поступления в организм калия и витамина С снижает риск развития болезни.
Опухоли пузыря разнообразны по микроскопическому строению. Они довольно часто метастазируют по лимфатическим сосудам, прежде всего в тазовые лимфоузлы. Отдаленные метастазы чаще встречаются у больных с запущенными формами болезни и поражают печень, легкие, кости, надпочечники.
Клиническая картина
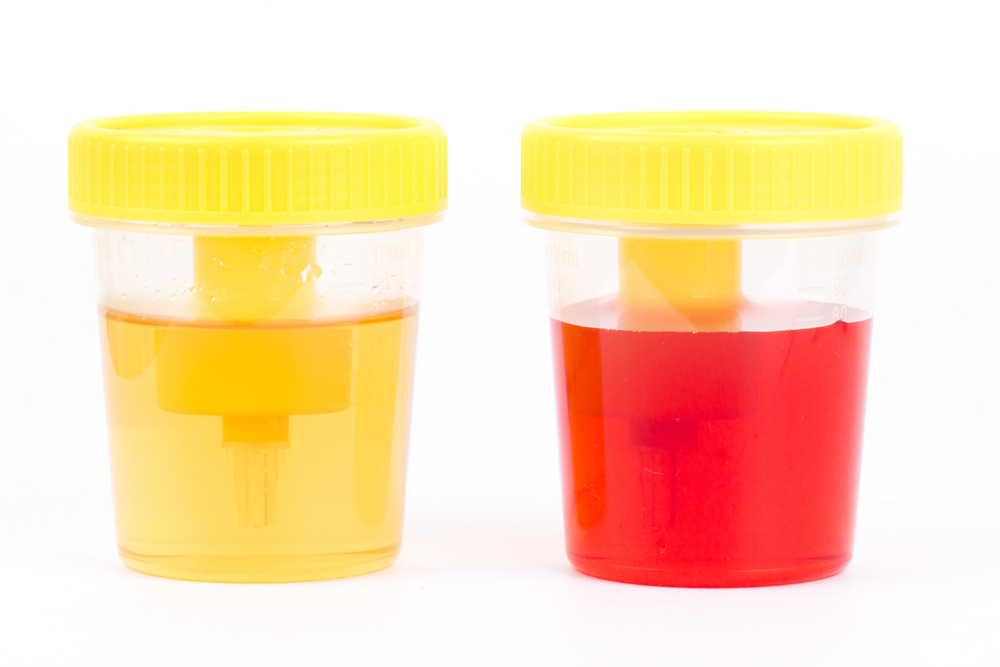
Чаще всего первое проявление болезни у женщин – видимая глазом примесь крови в моче (макрогематурия). Преимущественно она имеет тотальный характер, то есть отмечается в течение всего мочеиспускания. Лишь при расположении опухоли в области шейки пузыря (месте выхода из него мочеиспускательного канала) кровь может появляться лишь в конечной порции мочи (терминальная гематурия).
Кровь может свертываться в полости пузыря и вызывать острую задержку мочи, закупоривая мочеиспускательный канал. Это проявляется чувством переполнения, распирания в надлобковой области.
Часто с мочой выделяются сгустки крови неопределенной формы.
Частый признак опухоли – дизурия, то есть нарушение ритма и частоты мочеиспускания. Оно становится частым, начинает появляться и в ночные часы, объем выделяемой за один акт мочи уменьшается.
Дизурические нарушения возникают при вторичной инфекции мочевыделительной системы. Они часто встречаются при одной из форм рака – carcinoma in situ.
Боль внизу живота, в надлобковой области появляется при вторичной инфекции (цистите), а также при задержке мочи. Она наблюдается и на поздних стадиях в результате прорастания стенки органа опухолью. Рост опухоли сопровождается появлением постоянных болей в крестце и промежности.
Если новообразование расположено в верхней части пузыря, при росте оно может сдавливать устья мочеточников, через которые поступает моча из почек. В результате мочеточники расширяются, в них возникает застой мочи. Присоединяется вторичная инфекция, развивается пиелонефрит. Исход этого процесса – формирование хронической почечной недостаточности, которая проявляется изменением количества выделяемой мочи, отеками, повышением артериального давления, кожным зудом, признаками интоксикации (отравления) организма.
Если устья мочеточников полностью перекрываются, возникает анурия, полное отсутствие мочи.
Метастазы в тазовые лимфоузлы клинически проявляются при больших размерах. Они сдавливают лимфатические сосуды, что приводит к отекам нижних конечностей вплоть до развития слоновости.
Отдаленные метастазы имеют соответствующую клинику: боли в правом подреберье, постоянный кашель, боли в костях и так далее.
Присоединяются признаки раковой интоксикации: снижение аппетита, потеря веса, ухудшение общего состояния.
Диагностика
Если предполагается новообразование мочевого пузыря, то женщине проводят цистоскопию: осмотр внутренней поверхности органа с помощью специального инструмента, цистоскопа. Эта процедура не очень приятна, но особого дискомфорта или боли не вызывает. Осмотрев слизистую оболочку, врач может увидеть новообразование и взять биопсию – кусочек ткани для последующего микроскопического исследования. Биопсия подтвердит или исключит диагноз.
К сожалению, не всегда при цистоскопии можно увидеть опухоль, особенно при ее малом размере. В этом случае помогает флюоресцентный контроль. Через цистоскоп в полость пузыря вводят специальное вещество, накапливающееся в клетках опухоли. При освещении синим светом опухолевая ткань выглядит розовой и хорошо заметна. Такой метод позволяет выявить новообразование в 90% случаев.
Обязательно исследуют мочу в поисках атипичных, то есть злокачественных клеток. Они обнаруживаются не во всех случаях рака. В среднем лишь у четырех из десяти больных в моче обнаруживаются атипичные клетки.
Существуют лабораторные тесты, позволяющие обнаружить в моче маркеры опухоли, то есть какие-то специфичные для нее вещества: антиген BTA, BTA-TRAK-тест, определение NMP-22, теломеразы, хемилюминесценции гемоглобина. Чувствительность этих методов, то есть способность выявить опухоль, составляет от 53 до 72%.
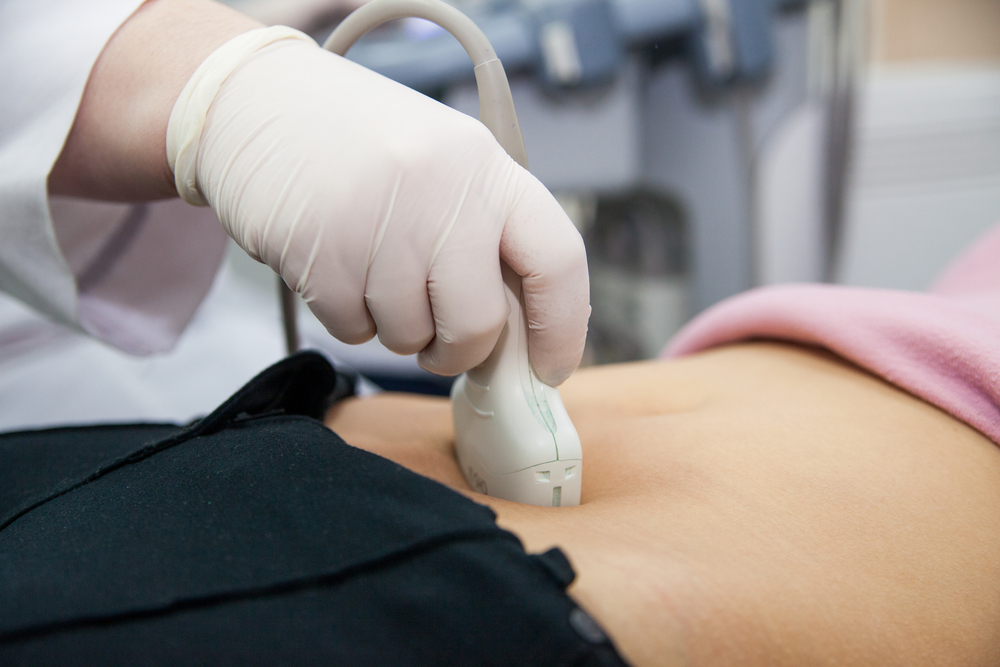
В стандарт обследования включено ультразвуковое исследование (УЗИ). Оно помогает выявить новообразование, оценить его расположение, размеры, глубину поражения стенки пузыря. Исследование позволяет изучить структуру почек и мочеточников, исключить расширение последних. Выполняется также УЗИ органов забрюшинного пространства и брюшной полости для исключения метастазов.
Для анализа прорастания лучше использовать трансуретральное ультразвуковое исследование. Чувствительность этого метода достигает 90%.
Самые точные методы диагностики, позволяющие оценить распространенность опухоли и определить тактику лечения, — компьютерная и магнитно-резонансная томография.
Проводится рентгенологическое исследование органов грудной клетки (легких) и костей.
Во многих случаях полезную информацию о функции мочевыделительной системы дает экскреторная урография.
Лечение
Выбор метода лечения осуществляется онкологом на основании данных об опухоли, ее агрессивности, величине, наличии метастазов и многих других факторов. Возможны следующие варианты лечения в разных комбинациях:
- при поверхностных опухолях возможно проведение резекции (частичного удаления) органа;
- введение в пузырь вакцины БЦЖ, убивающей раковые клетки, особенно при опухоли carcinoma in situ;
- радикальная цистэктомия, включающая у женщин удаление мочевого пузыря, матки и придатков, а при поражении шейки удаляется и мочеиспускательный канал; в течение 5 лет после операции живут до 60% пациентов.
После цистэктомии существуют три технических решения проблемы мочевыведения:
- создание на брюшной стенке отверстия – стомы, требующего ношения мочеприемника;
- выведение мочеточников в изолированный отдел кишечника;
- формирование искусственного пузыря – оптимальный вариант, позволяющий больной сохранять самостоятельное контролируемое мочеиспускание.
При невозможности или отказе от операции пациентке проводят лучевую терапию в сочетании с назначением химиотерапевтических препаратов. Возможна и изолированная химиотерапия. В зависимости от стадии, на которой была обнаружена болезнь, долгосрочная выживаемость больных при этих видах лечения колеблется от 30 до 50%. Примерно у половины больных болезнь удается победить, наступает длительное безрецидивное течение.
К какому врачу обратиться
В случае нарушения мочеиспускания у женщины, болей в области мочевого пузыря и тем более примеси крови в моче необходимо обратиться к урологу. После дополнительной диагностики он направит пациентку на консультацию к онкологу.
