Лицам, страдающим сахарным диабетом II типа, часто удается обойтись без инсулина – их болезнь поддается коррекции таблетированными формами сахароснижающих препаратов. А вот для диабетиков с I типом патологии правильно подобранная схема инсулинотерапии – главное спасение. Именно о видах инсулинов, их эффектах, принципе действия и других важных моментах вы узнаете из нашей статьи.
Ведущей целью лечения сахарного диабета является коррекция (снижение) уровня глюкозы в крови. Именно этот показатель характеризует адекватность контроля заболевания, а значит, напрямую влияет на прогноз и качество жизни больного.
Конечно, среди мероприятий по снижению сахара в крови большое значение имеют правильное питание и физические нагрузки, однако, как показывает практика, этого часто бывает недостаточно. И здесь на помощь врачу и пациенту приходят специальные лекарства, основной эффект которых – уменьшение в крови уровня глюкозы. Выделяют 2 большие группы этих лекарственных средств: инсулины и пероральные сахароснижающие препараты.
Классификация инсулинов
В зависимости от происхождения выделяют бычий, свиной и человеческий инсулины. Первые 2 вида сегодня применяются редко. Третий же, особенно полученный при помощи генно-инженерных технологий, является средством первого выбора для проведения инсулинотерапии.
По продолжительности действия выделяют:
- ИУД – инсулины ультракороткого действия;
- ИКД – инсулины короткого действия;
- ИСД – препараты средней продолжительности действия;
- ИДД – длительного действия;
- комбинированные инсулины (содержат в составе инсулин разной продолжительности действия).
Принцип действия инсулина и его эффекты
Инсулин представляет собой гормон полипептидной природы. В норме в β-клетках поджелудочной железы вырабатывается его предшественник – проинсулин, от которого затем отщепляется С-пептид и образуется инсулин. При повышении в крови уровня глюкозы, при раздражении блуждающего нерва, а также под воздействием ряда других факторов процессы выделения инсулина активизируются.
Связываясь с рецептором на мембране клетки-мишени, гормон начинает действовать, оказывая свои физиологические эффекты:
- уменьшение уровня сахара в крови (он стимулирует поглощение глюкозы тканями, угнетает процессы образования ее внутри организма из иных веществ);
- активизирует синтез гликогена;
- подавляет процессы образования кетоновых тел;
- угнетает процессы образования глюкозы из неуглеводных соединений;
- активизирует образование липопротеинов очень низкой плотности и триглицеридов;
- активизирует процессы синтеза различных белков;
- стимулирует выработку гликогена, который играет роль энергетического резерва организма;
- угнетает процессы расщепления жиров, активизирует образование жирных кислот из углеводов.
Как ведет себя в организме инсулин, введенный извне
Основной путь введения инсулина – подкожный, однако в экстренных ситуациях с целью достижения более быстрого эффекта препарат может быть введен в мышцу или вену.
Скорость всасывания гормона из области подкожного его введения зависит от места инъекции, типа и дозы препарата, качества кровотока и активности мышц в зоне введения, а также от соблюдения техники выполнения инъекции.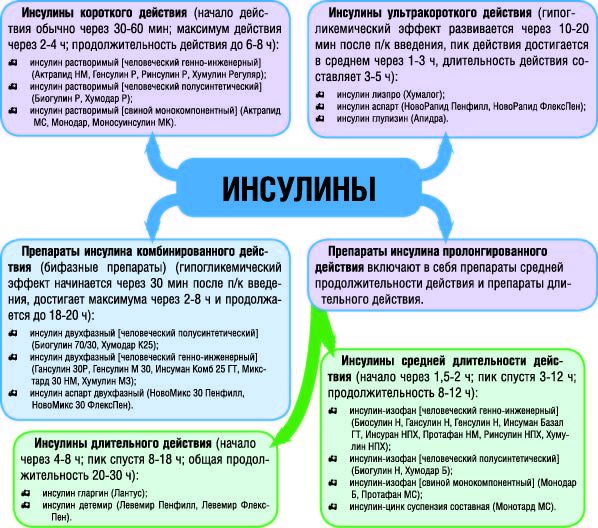
- Инсулины ультракороткого действия всасываются быстрее всех и уже через 10-20 минут после инъекции вызывают снижение уровня глюкозы в крови. Максимально эффективны они через 30-180 минут (в зависимости от препарата). Действуют в течение 3-5 часов.
- Эффект от инсулинов короткого действия возникает через 30-45 минут после их введения. Пик действия составляет от 1 до 4 ч, продолжительность его – 5-8 ч.
- Инсулин средней продолжительности действия всасывается из места введения медленно и обеспечивает снижение сахара в крови лишь через 1-2 ч после подкожной инъекции. Максимальный эффект регистрируется в течение 4-12 ч, общая продолжительность действия препарата – 0.5-1 сутки.
- Инсулин длительного действия начинает действовать через 1-6 ч после подкожного введения, снижает сахар равномерно – пик действия у большинства этих препаратов не выражен, действует до 24 часов, что обусловливает необходимость инъекции такого лекарственного средства лишь 1 раз в сутки.
На «поведение» инсулина в организме после введения также влияют:
- доза препарата (чем она выше, тем медленнее лекарство всасывается и тем дольше действует);
- область тела, в которую выполнена инъекция (в области живота всасывание максимально, в плече – меньше, в тканях бедра – еще меньше);
- путь введения (при подкожной инъекции препарат всасывается медленнее, чем при введении в мышцу, но действует более продолжительно);
- температура тканей в области введения (если она повышена, скорость всасывания возрастает);
- липомы или липодистрофия тканей (о том, что это такое, читайте ниже);
- массаж или работа мышц (процессы всасывания ускоряются).
В некоторых странах специалисты исследуют препараты инсулина с более удобными для больного путями введения. Так, в США существует инсулин для введения путем ингаляций. Действовать он начинает уже через 30 минут (что соответствует ИУД), пик действия отмечается примерно через 2 часа, продолжительность его – до 8 часов (что аналогично ИКД).
Показания к применению
Инсулинотерапия может быть необходима пациенту в следующих ситуациях:
- выявлен сахарный диабет I типа;
- у него диагностирован кетоацидоз любой степени тяжести;
- находится в состоянии диабетической, гиперосмолярной или лактатацидотической комы;
- имеют место тяжелые гнойные инфекции;
- при хронических соматических болезнях в стадии обострения, протекающих тяжело;
- при наличии осложнений сахарного диабета, в частности тяжелых поражений сосудов, нарушающих функции органов;
- если больной принимает пероральные сахароснижающие препараты, но их максимальная доза даже в совокупности с диетическими ограничениями не оказывает желаемого эффекта (уровень глюкозы крови натощак более 8 ммоль/л, гликозилированный гемоглобин более 7,5 %);
- при острых нарушениях мозгового кровообращения (инсультах);
- при инфаркте миокарда;
- при оперативных вмешательствах, в частности, панкреатэктомии (удалении части поджелудочной железы);
- при резком снижении массы тела пациента.
Схемы инсулинотерапии
Существует 2 схемы назначения инсулина при сахарном диабете:
- Традиционная. Суть ее заключается в ежедневном введении больному определенной (одинаковой) дозы инсулина путем минимального числа инъекций (как правило, 1-2). Применяют готовые смеси инсулинов короткого и средней продолжительности действия, причем 2/3 суточной дозы вводят утром, а остаток – перед ужином. Эта схема не подходит активным людям, поскольку дозы препарата стандартные и пациент не имеет возможности их корректировать. Она показана лицам пожилого возраста, лежачим и умственно неполноценным больным.
- Базисно-болюсная (интенсивная). Соответствует физиологическому выделению инсулина. Базальную потребность в нем обеспечивают утренняя и вечерняя инъекции инсулина средней продолжительности действия, а инсулин короткого действия больной вводит отдельно – перед каждым приемом пищи. Дозу последнего он рассчитывает самостоятельно в зависимости от исходного уровня глюкозы крови и количества углеводов, которое ему предстоит употребить. Именно эта схема предупреждает развитие осложнений сахарного диабета и позволяет достичь контроля над заболеванием. Конечно, она требует предварительного обучения пациента.
Суточная потребность в инсулине определяется для больного индивидуально в зависимости от стадии заболевания и ряда иных факторов.
Вводят инсулин, используя специальные – инсулиновые – шприцы или же шприц-ручки. Чтобы терапия была эффективной, больной должен владеть техникой проведения инъекций, а также твердо усвоить следующие правила:
- инсулин ультракороткого действия необходимо вводить точно перед приемом пищи (если этот момент упущен, не поздно сделать инъекцию во время еды);
- инсулин короткого действия вводят за полчаса-час до приема пищи;
- инъекции ИКД осуществляют глубоко в подкожную жировую клетчатку живота, а ИСД – в бедро или ягодицу; ткани широко сжимают пальцами, иглу вводят под углом 45 или 90 градусов;
- температура раствора перед введением должна быть в пределах комнатной;
- перед забором препарата в шприц его необходимо хорошенько взболтать;
- чтобы предотвратить развитие липодистрофии, инъекцию делают каждый день в новое место, но в пределах одной анатомической области.
Если на фоне стандартных схем инсулинотерапии компенсировать течение болезни не удается, применяют так называемые инсулиновые помпы, которые обеспечивают непрерывное подкожное введение инсулина.
Противопоказания к инсулинотерапии
Противопоказания к введению инъекционного инсулина единичны. Это сниженный уровень сахара в крови – гипогликемия, а также аллергия на конкретный препарат инсулина или на какой-либо из его компонентов.
С ингаляционными инсулинами сложнее. Их применение не разрешено у пациентов педиатрического профиля, а также при некоторых болезнях легких – бронхите, эмфиземе, бронхиальной астме. Кроме того, эти препараты противопоказаны больным, курящим в течение последнего полугода.
Побочные эффекты инсулинов
Самым частым побочным эффектом инсулинотерапии является гипогликемия. Возникает она, если больной:
- вводит чрезмерную дозу препарата;
- неправильно вводит инсулин (в мышцу, а не подкожно);
- пропускает очередной прием пищи или же отсрочивает его;
- употребляет мало углеводов;
- испытывает незапланированные интенсивные физические нагрузки;
- употребляет в избытке алкоголь.
Также у больного могут развиться и другие осложнения, в частности:
- рост массы тела (при неправильном пищевом режиме на фоне инсулинотерапии);
- аллергические реакции (чаще регистрируются в ответ на введение в организм свиного инсулина – в таком случае необходимо перевести пациента на инсулин человеческий; если же аллергия возникла на него, отменять препарат нельзя; это состояние устраняют путем использования антигистаминных средств или глюкокортикостероидов);
- отеки ног, которые то появляются, то сами собой исчезают (могут возникать в первые недели терапии инсулином по причине задержки в организме ионов натрия);
- нарушения зрения (развиваются у многих больных непосредственно после начала терапии инсулином; причина – изменение рефракции хрусталика; зрение нормализуется без лечения в течение 2-3 недель);
- липодистрофии (атрофия или гипертрофия подкожной жировой клетчатки; первый вариант патологии сегодня практически не встречается, второй же развивается в случае подкожных инъекций инсулина ежедневно в одно и то же место; это не только косметическая проблема, она влияет и на скорость всасывания препарата (замедляет последнюю));
- абсцессы (возникают редко, при попадании под кожу гноеродных микроорганизмов; кожа в области введения препарата должна быть чистой, однако обработки ее дезсредствами не требуется).
Ингаляционные инсулины могут стать причиной фиброза ткани легких и повышения давления в их сосудах, уменьшения объема легких, а также иммунной реакции организма на инсулин (образования к нему антител).
Взаимодействие инсулина с другими лекарственными препаратами
 Эффекты этого препарата будут более выражены при одновременном применении его с таблетированными сахароснижающими средствами, гипотензивными препаратами класса бета-адреноблокаторов, этанолом.
Эффекты этого препарата будут более выражены при одновременном применении его с таблетированными сахароснижающими средствами, гипотензивными препаратами класса бета-адреноблокаторов, этанолом.
Снижают эффективность инсулина, увеличивают вероятность гипергликемии глюкокортикостероидные гормоны.
Препараты
К инсулинам ультракороткого действия принадлежат:
- глулизин (Апидра);
- аспарт (торговые названия – НовоРапид Пенфилл или ФлексПен);
- лизпро (Хумалог).
Инсулины короткого действия:
- растворимый человеческий генно-инженерный (Биосулин, Генсулин, Инсуман, Актрапид НМ, Инсуран, Хумодар);
- растворимый человеческий полусинтетический (Бринсулрапи, Хумодар Р 100, Берлинсулин Н нормаль U-40 и другие).
Инсулины средней продолжительности действия:
- изофан (Берлинсулин Н Базаль U-40, Изофан-Инсулин ЧМ, Хумодар Б 100);
- цинк-инсулина комбинированного суспензия (Монотард МС, Инсулонг СПП, Инсулин Ленте «ХО-С»).
К инсулинам длительного действия относят:
- гларгин (Лантус, Туджео СолоСтар);
- деглудек (Тресиба Пенфилл, Тресиба ФлексТач);
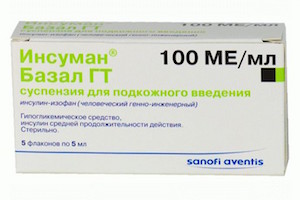
- детемир (Левемир Пенфилл или ФлексПен).
Комбинированные препараты:
- инсулин аспарт двухфазный (НовоМикс 30 или 50 ФлексПен или Пенфилл);
- инсулин лизпро двухфазный (Хумалог Микс 25 или 50).
К какому врачу обратиться
Назначает инсулинотерапию и контролирует ее эффективность врач-эндокринолог. В случае стабильного течения болезни, нормального уровня сахара в крови, отсутствия осложнений пациент может наблюдаться у терапевта. Лицам с диабетом и их родственникам настоятельно рекомендуется посещать «Школу сахарного диабета» — занятия, которые проводят специально подготовленные врачи. Там можно задать любые вопросы, касающиеся этого заболевания, и научиться им управлять. Особенно важно обучение родителей ребенка, у которого диагностирован диабет.
Заключение
Одним из важнейших классов лекарственных средств, который повышает качество жизни человека, страдающего сахарным диабетом, являются инсулины. Они снижают уровень глюкозы в крови там, где не справляются таблетированные сахароснижающие препараты. Инсулинотерапия – целая наука, и каждый человек, страдающий диабетом, обязан ею овладеть. Конечно, существуют и «подводные камни» — осложнения, однако вероятность их развития можно значительно уменьшить, соблюдая определенные правила.
Сегодня в подавляющем большинстве случаев инсулины вводятся под кожу пациента. Существует и новый путь введения этих препаратов – ингаляционный, однако он все еще находится на стадии исследований и нигде в мире пока не применяется.
Из этой статьи вы наверняка почерпнули много нужной информации об инсулинах, в следующей же мы расскажем о второй группе препаратов, уменьшающих уровень глюкозы в крови – пероральных сахароснижающих средствах.
