Послеродовой тиреоидит представляет собой органоспецифическое заболевание щитовидной железы аутоиммунной природы, которое возникает у женщин в течение первого года после родов и характеризуется иммунодеструктивным процессом в тиреоидной ткани. Это один из вариантов послеродовой дисфункции щитовидной железы, частота его встречаемости составляет около 5-9 %.
Причины
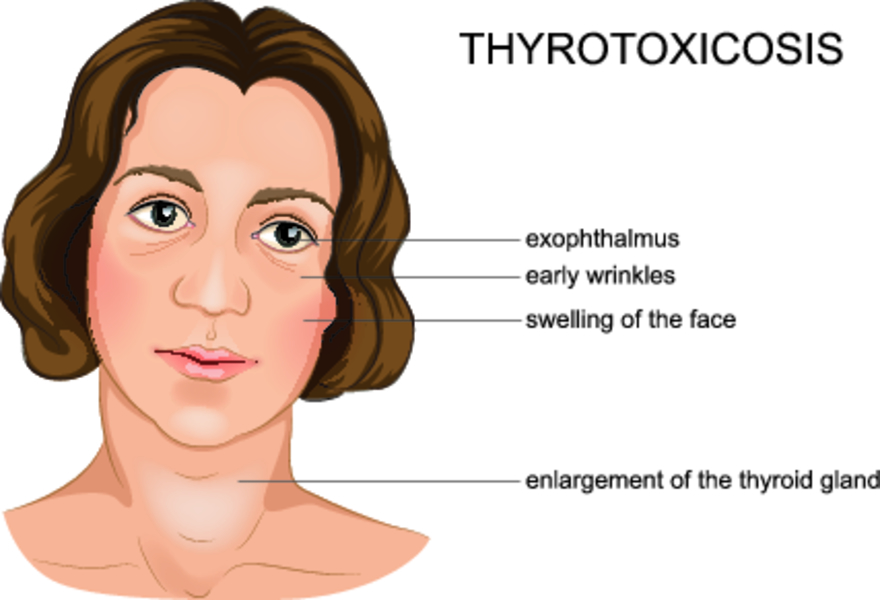
Во время беременности в женском организме развивается физиологическая иммуносупрессия и активность иммунитета против всего чужеродного ослабевает. После родов она резко возрастает и происходит так называемое растормаживание всех иммунных механизмов. На этом фоне у предрасположенных лиц происходит инфильтрация ткани щитовидной железы иммунными клетками с последующим повреждением и нарушением целостности фолликулов, в которых находится большое количество гормонов. Последние выходят в сосудистое русло и обуславливают клинику гипертиреоза. Вскоре запас фолликулов истощается и болезнь вступает в следующую фазу, при которой в кровь поступает недостаточное количество гормонов щитовидной железы со всеми вытекающими отсюда последствиями.
Этот патологический процесс является транзиторным состоянием, и через некоторое время нормальное функционирование щитовидной железы восстанавливается. Обычно это происходит через 1-3 года от начала болезни. Однако у части больных стойкие признаки гипотиреоза сохраняются и в дальнейшем.
Развитию послеродового тиреоидита способствуют следующие факторы:
- наличие в крови антител к тиреоидной пероксидазе;
- сахарный диабет;
- послеродовая тиреоидная дисфункция в анамнезе.
Симптомы болезни
Клиническая картина заболевания обусловлена выбросом в кровь тиреоидных гормонов во время деструкции фолликулов щитовидной железы и последующим гипотиреозом. В связи с этим в течении данной патологии выделяют 2 основных периода:
У большинства больных эти фазы последовательно сменяют одна другую. Однако иногда они возникают независимо друг от друга.
На протяжении тиреотоксической фазы происходит повышение уровня гормонов щитовидной железы в крови. Чаще всего она возникает через 2-3 месяца после родов и продолжается несколько недель. Тиреотоксикоз не всегда имеет выраженные клинические проявления и может протекать полностью бессимптомно. Однако нередко у таких больных возникают следующие симптомы:
- похудение;
- астения;
- раздражительность;
- эмоциональная лабильность;
- дрожание конечностей;
- потливость;
- увеличение частоты сердечных сокращений и др.
Поскольку длительность этой фазы невелика, глазные симптомы обычно не выявляются.
Гипотиреоидная фаза развивается позже (в среднем на 19-20-й неделе после родов) и продолжается несколько месяцев. Для нее характерна более выраженная клиническая картина:
- сухость кожи;
- усиленное выпадение волос;
- частые головные боли;
- общая слабость;
- проблемы с концентрацией внимания;
- склонность к депрессии;
- боли в мышцах и суставах;
- запоры и др.
Диагностика
Установление точного диагноза важно для определения тактики ведения пациента. Заподозрить послеродовой тиреоидит врач может на основании:
- жалоб;
- истории заболевания (предшествующие заболеванию беременности и роды);
- объективных данных.
Для подтверждения таких предположений назначается дополнительное обследование, которое включает:
- клинический анализ крови и мочи;
- определение уровня тироксина, трийодтиронина, тиреотропного гормона в крови;
- выявление антител к тиреопероксидазе;
- ультразвуковое исследование щитовидной железы;
- сцинтиграфия;
- биопсия с цитологическим исследованием.
Дифференциальная диагностика различных фаз послеродового тиреоидита проводится с заболеваниями, имеющими сходные симптомы и стойкое нарушение функции щитовидной железы.
В первую очередь необходимо отличить данную патологию от болезни Грейвса, которая также дебютирует в послеродовый период. Однако отдаленные прогнозы этих болезней принципиально отличаются, и тиреотоксикоз при болезни Грейвса протекает тяжелее. Основным диагностическим методом, позволяющим это выполнить, является сцинтиграфия щитовидной железы. При послеродовом тиреоидите захват радиофармпрепарата ослаблен или отсутствует, а при болезни Грейвса – усилен. В сложных случаях у таких больных исследуют кровь на уровень антител к рецептору тиреотропного гормона. Эти антитела выявляются у большей части пациентов с болезнью Грейвса и отсутствуют у лиц, страдающих послеродовым тиреоидитом.
Определенные затруднения вызывает дифференциальная диагностика стойкого гипотиреоза с одноименной фазой послеродового тиреоидита. С учетом того, что в последнем случае изменения носят транзиторный характер, она базируется на динамическом наблюдении.
Принципы лечения
Тактика ведения больных зависит от фазы болезни, выраженности клинических проявлений и уровня гормонов щитовидной железы в организме. Так как тиреотоксикоз связан с разрушением фолликулов и синтез гормонов при этом не нарушен, назначение тиреостатических препаратов нецелесообразно. При наличии типичных жалоб проводится симптоматическое лечение, которое заключается в непродолжительном приеме β-адреноблокаторов.
Лечение гипотиреоидной фазы послеродового тиреоидита проводится по принципам заместительной терапии. Таким женщинам назначаются препараты L-тироксина в средних дозах. Длительность лечения определяется индивидуально, в среднем составляет около 9-12 месяцев. После лечения периодически оценивается функциональная способность щитовидной железы, которая в итоге восстанавливается, или констатируется стойкий гипотиреоз, требующий дальнейшего лечения.
К какому врачу обратиться
При подозрении на нарушение функции щитовидной железы, возникшее после родов, необходимо обратиться к эндокринологу.
Заключение
Женщины с послеродовым тиреоидитом должны находиться под наблюдением специалиста для коррекции нарушений функции щитовидной железы и своевременной диагностики стабильного гипотиреоза, который является одним из вариантов исхода данного заболевания. В целом прогноз относительно жизни благоприятный.
