Гипопитуитаризм (гипофизарная недостаточность) – это хроническое нарушение функции передней доли гипофиза (аденогипофиза, питуитарной железы). Этот отдел мозга состоит из двух долей: передней и задней. Клетки передней доли вырабатывают 6 гормонов: АКТГ, или адренокортикотропный гормон, СТГ, или соматотропный гормон, пролактин, тиреотропный гормон, или тиротропин, фолликулостимулирующий гормон, или фоллитропин и лютеинизирующий гормон, или лютропин. При снижении или полном выпадении функции аденогипофиза количество продуцируемых им гормонов в крови резко снижается, в результате чего нарушается функция органов: периферических эндокринных желез, которые ими контролируются. В этой статье рассмотрим такое явление, как гипопитуитаризм, поговорим о его симптомах и возможном лечении.
Классификация гипопитуитаризма
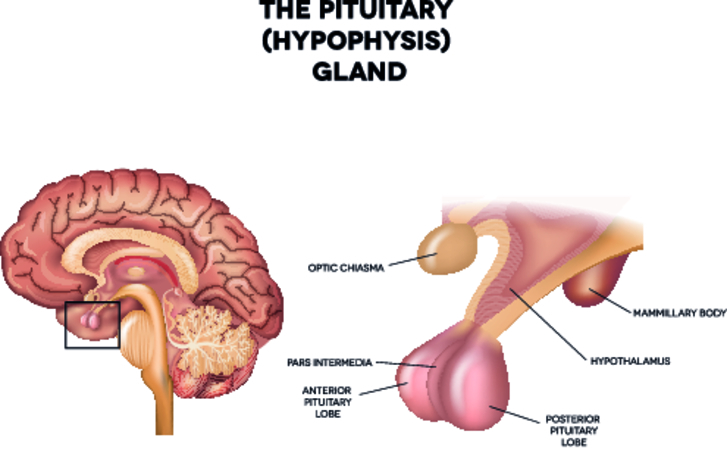
Гипофизарная недостаточность может протекать в разных формах:
- изолированная: нарушена секреция исключительно одного гормона передней доли гипофиза, например, соматотропина или тиротропина;
- парциальная (частичная): не вырабатываются два или три, но не более, гормона передней доли гипофиза;
- тотальная – биосинтез всех тропных гормонов аденогипофиза резко снижен или вовсе прекращен.
Также выделяют состояние, называемое промежуточно-гипофизарной недостаточностью, при этом недостаточность функции гипофиза сочетается с иной эндокринной патологией, несахарным диабетом.
Причины развития гипопитуитаризма
Структура и функция гипофиза могут быть нарушены под воздействием многих факторов. Основные из них перечислены ниже.
- Повреждение гипофиза вследствие недостаточного снабжения его кровью, ишемии. Возникает в результате массивного послеродового кровотечения (так называемый синдром Шихана) по причине спадения сосудов и спазма гипофизарных артерий. С данным состоянием сталкиваются треть женщин с выраженным кровотечением после родов. Реже ишемия может быть вызвана кровоизлиянием в области новообразования гипофиза, гипофизарной апоплексией.
- Опухолевые поражения самого гипофиза, а также ядер гипоталамуса и/или гипоталамо-гипофизарной венозной системы (аденома гипофиза, краниофарингиома, хордома, менингиома, глиома, метастатические поражения данных структур).
- Аневризмы сосудов, кровоснабжающих вышеуказанные структуры.
- Тяжелые травмы передней доли гипофиза и гипоталамуса.
- Инфильтративная патология, меняющая структуру гипофиза (гемохроматоз, саркоидоз, гистиоцитоз Х).
- Инфекционные заболевания (сифилис, туберкулез, грибковые поражения, а также действие препаратов, направленных на их лечение).
- Поражение гипофиза аутоиммунной природы: аутоиммунный гипофизит (нередко развивается у беременных женщин или в послеродовый период; в половине случаев протекает параллельно с другими аутоиммунными эндокринными заболеваниями).
- Повреждение клеток передней доли гипофиза радиолучами или в процессе хирургического вмешательства, связанного с онкопатологией непосредственно гипофиза или органов, расположенных рядом. В этом случае гипопитуитаризм называют ятрогенным.
Существует наследственная форма гипопитуитаризма, связанная с дефектом гена, расположенного в Х-хромосоме. В этом случае данным заболеванием страдают одновременно несколько членов семьи, а само оно классифицируется, как идиопатический гипопитуитаризм.
Клинические проявления гипопитуитаризма
У взрослых пациентов, страдающих гипопитуитаризмом, могут определяться следующие клинические проявления заболевания:
- морщинистость кожи;
- бледность кожных покровов;
- микседематозное (отечное) лицо;
- выпадение волос в подмышечных впадинах;
- атрофия молочных желез, нарушения менструального цикла (у женщин);
- снижение артериального давления, или гипотония;
- снижение уровня глюкозы в крови, или гипогликемия;
- выпадение волос в лобковой области;
- атрофия наружных половых органов и половых желез;
- слабость мышц, последующая их атрофия.
Симптомы гипопитуитаризма появляются только тогда, когда нормально функционирующих клеток остается менее, чем 10% от исходного их количества. Как правило, болезнь развивается медленно, в течение многих лет, постепенно прогрессируя. Первыми признаками заболевания являются симптомы недостаточности фолликулостимулирующего (фолитропина) и лютеинезирующего (лютропина) гормонов передней доли гипофиза. Если гипопитуитаризм дебютирует в пубертатном периоде, у ребенка отмечаются евнухоидные пропорции тела (укороченное туловище и длинные конечности), задерживается половое развитие. У женщин при данном состоянии снижается половое влечение, нарушается менструальный цикл, волосы в подмышечных впадинах и на лобке выпадают, молочные железы и половые органы атрофируются. У мужчин резко снижаются потенция и половое влечение, волосы на лице, в подмышечных впадинах, на лобке выпадают, яички атрофируются. Также одним из ранних симптомов гипопитуитаризма является нарушение обоняния.
Недостаточность выработки гипофизом соматотропного гормона в детском возрасте проявляется резким замедлением темпов роста, а у взрослых – неожиданным снижением уровня глюкозы в крови, симптомами гипогликемии.
В случае снижения секреции тиреотропного гормона дети начинают отставать в физическом и умственном развитии, а у взрослых развивается гипофункция щитовидной железы, то есть гипотиреоз с характерными для него признаками.
Сниженное содержание в крови кортикотропного гормона, или кортикотропина, влечет за собой снижение функции коры надпочечников, так называемый гипокортицизм. Симптомами данного состояния являются отсутствие пигментации, бледность кожи, похудение пациента, резко выраженная слабость в мышцах, снижение артериального давления (артериальная гипотензия), замедление частоты сердечных сокращений (брадикардия), диспептические расстройства (тошнота, рвота и другие). Кроме того, у таких больных выражены проявления гипогонадизма (см. выше).
При опухолях гипофиза отмечаются изменения со стороны глазного дна, выпадение наружной (височной) половины левого и правого полей зрения.
В случае патологии гипоталамуса могут диагностироваться проявления несахарного диабета, нарушения аппетита, сна и терморегуляции.
Кровоизлияния в опухоль гипофиза проявляются синдромом острого гипопитуитаризма: внезапно возникшей мучительной головной болью, потерей зрения, резким снижение практически до 0 артериального давления, потерей сознания, менингеальными симптомами.
Диагностика гипопитуитаризма
Для успешной постановки диагноза врач должен обратить пристальное внимание на жалобы больного, данные анамнеза жизни (когда заболел, с чего началась болезнь, как прогрессировала, последовательность появления симптомов) и заболевания (воспалительные заболевания головного мозга, травмы его, массивные кровопотери).
Больному обязательно будут назначены диагностические гормональные тесты – определение базального уровня гормонов передней доли гипофиза, а также половых гормонов, гормонов коры надпочечников и щитовидной железы. Следует помнить, что, в случае определения низкого базального уровня гормонов периферических эндокринных желез (щитовидной, половых, надпочечников), сразу диагноз гипопитуитаризм не выставляется, поскольку причины снижения содержания гормонов в крови могут быть разными. Чтобы выяснить, чем вызвано данное явление, следует провести стимулирующие функциональные пробы со специальными веществами.
Чтобы визуально оценить состояние турецкого седла (области, в которой расположен гипофиз) и находящихся рядом с ним органов, больному назначают инструментальные методы исследования, такие, как рентгенография, компьютерная или магнитно-резонансная томография черепа и турецкого седла.
Патологические изменения на глазном дне, сужение полей зрения, определенные при обследовании офтальмологом также свидетельствуют в пользу диагноза гипопитуитаризм и в ряде случаев помогают определиться с причиной заболевания.
Дифференциальная диагностика
В первую очередь следует дифференцировать гипопитуитаризм с заболеванием, называемым неврогенной анорексией. Общими признаками этих патологий являются плохой аппетит и исхудание вплоть до истощения (кахексии). Однако неврогенная анорексия отличается по многим признакам, таким, как сохраненная двигательная активность больного (точнее, больной: женщины страдают данной патологией гораздо чаще, чем мужчины) и не измененные вторичные половые признаки. Дебютирует анорексия, как правило, в молодом возрасте, после сознательного стремления похудеть и связанного с этим стремлением резкого отказа от приема пищи.
Идиопатический гипофизарный нанизм также следует отличать от ряда заболеваний, провоцирующих низкорослость. Это врожденная дисфункция коры надпочечников, врожденный гипотиреоз, сахарный диабет (синдром Нобекур, Мориака), раннее половое созревание, генетические артропатии. Также препятствовать росту могут тяжелые соматические заболевания. Отдельно стоит сказать о так называемой семейной низкорослости: это конституциональная задержка роста, наблюдающаяся одновременно у нескольких или даже у всех членов одной семьи.
Существует ряд редких генетически обусловленных патологий, в некоторой степени сходных по клиническому течению с гипопитуитаризмом, и про них тоже важно помнить в момент постановки диагноза:
- синдром Ларона: нечувствительность периферических тканей к соматотропному гормону, связанная с дефектом гена его рецептора;
- синдром Гетчинсона-Гилфорда, или прогерия: синдром преждевременного старения организма;
- синдром Секкеля: карликовость в сочетании с микроцефалией (маленькими размерами черепа);
- синдром Рассела-Сильвера: внутриутробная задержка роста, сочетающаяся с целым рядом других аномалий;
- синдром Лоуренса-Муна-Барде-Бидля: низкорослость, сочетающаяся с гипофизарным ожирением, недоразвитием половых признаков, слепотой, слабоумием и аномалиями физического развития;
- синдром Прадера-Вилли: помимо низкорослости определяется ожирение, снижение умственного развития, недоразвитие половых органов, слабость мышц;
- ахондроплазия: генетически обусловленная патология, приводящая к недоразвитости длинных костей и, как следствие, к карликовости, в сочетании с другими врожденными аномалиями.
Лечение гипопитуитаризма
С целью лечения данного заболевания, как правило, проводится заместительная гормональная терапия, восполняющая недостаток в организме того или иного гормона.
Недостаточность гонадотропных гормонов у мужчин компенсируется введением препаратов Тестенат, Метилтестостерон, Тестобромлецит, Андриол и других. Доза вводимого лекарственного средства зависит от исходного уровня в крови тестостерона.
Женщинам, в отличие от мужчин, гормональную терапию следует проводить циклами: 25 дней вводить эстрогены, а следующие 5 дней – медроксипрогестерон. Методом выбора является терапия препаратом Кломифен. Его вводят, начиная с 5го дня цикла 5 дней подряд. Если эффект от проводимой терапии отсутствует, 12 дней подряд вводят Пергонал, после чего стимулируют овуляцию введением хорионического гонадотропина.
В случае недостаточности тиреотропина систематически вводят тиреоидные гормоны.
При недостаточности кортикотропина назначают глюкокортикоиды (Кортизол, Дексаметазон).
Если гипопитуитаризм вызван опухолью гипоталамуса или гипофиза, показано оперативное вмешательство или лучевая терапия на пораженную область.
В случае кровоизлияния в гипофиз больной нуждается в неотложной медицинской помощи, направленной на борьбу с острой недостаточностью коры надпочечников.
Прогноз при гипопитуитаризме

Если заболевание выявлено не на глубокой стадии и своевременно назначены достаточные дозы недостающих гормонов, качество жизни пациентов существенно улучшается, то есть прогноз благоприятный.
К какому врачу обратиться
Гипопитуитаризм — эндокринное заболевание, его лечит врач-эндокринолог. Дополнительно больного осматривают невролог или нейрохирург, офтальмолог. Помощь в диагностике и лечении окажет онколог, кардиолог (при сосудистых заболеваниях головного мозга, инфекционист (при нейроинфекциях), иммунолог (при аутоиммунном поражении), акушер-гинеколог (при развитии заболевания у беременных женщин или после родов).
