Энтероскопия – эндоскопическая методика исследования внутренней поверхности тонкой кишки, которая проводится при помощи специального оборудования (эндоскопические приспособления вводятся через рот или задний проход) или выполняется путем проглатывания капсулы с миниатюрной видеокамерой. Благодаря этому способу диагностики врач может получать данные о состоянии внутренней поверхности этого самого труднодоступного отдела пищеварительного тракта и проводить биопсию или некоторые лечебные процедуры. Ранее такая комплексная диагностика тонкого кишечника была недоступна, так как обследование данного отдела ЖКТ могло выполняться только при помощи рентгенографии с контрастом.
Кому показано выполнение энтероскопии? Какие разновидности этого исследования существуют? Есть ли противопоказания к выполнению этой процедуры? Каковы преимущества и недостатки данного исследования? Ответы на эти и другие вопросы об энтероскопии вы сможете получить, прочитав эту статью.
Суть и цель исследования
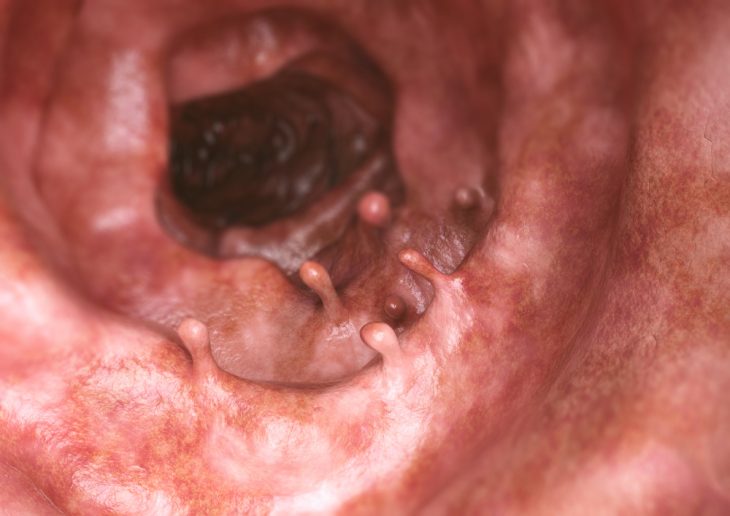
Энтероскопия проводится при помощи эндоскопического оборудования или видеокапсулы. При выполнении эндоскопического исследования энтероскоп может вводиться в тонкий кишечник через рот и пищевод или прямую кишку больного.
Телескопическая система энтероскопа позволяет визуализировать состояние слизистой на всей протяженности тонкой кишки, а применяющиеся для увеличения осматриваемой площади внешняя трубка, баллоны и помпа дают возможность раздувать просвет кишечника путем нагнетания в него воздуха. При проведении видеокапсульной энтероскопии пациент проглатывает капсулу, в которую вмонтирована минивидеокамера, записывающая данные исследования, и передающее устройство, транслирующее полученные данные на монитор компьютера. Капсула проходит по всему кишечнику и выводится естественным путем через анальное отверстие.
Осмотр поверхности тонкого кишечника, который проводится при помощи специальной аппаратуры, дает возможность осуществлять визуализацию просвета кишки на всей ее протяженности. Благодаря этому методу диагностики врач может выявлять патологии этой части кишечника даже на ранних стадиях. При необходимости специалист может проводить биопсию подозрительных участков тонкой кишки для дальнейшего гистологического исследования.
Кроме этого, выполняющаяся при помощи эндоскопа энтероскопия позволяет проводить и ряд лечебных процедур. Например, если во время исследования врач заметит источник кровотечения, то он сможет провести его остановку без выполнения инвазивной хирургической операции. Также во время энтероскопии может осуществляться удаление полипов, инородных тел или стриктур (патологических сужений) тонкой кишки.
Разновидности энтероскопии, их преимущества и недостатки
В зависимости от того, какой отдел тонкой кишки необходимо обследовать, могут выполняться следующие разновидности энтероскопии:
- еюноскопия – дает возможность визуализировать верхние отделы тонкой кишки, эндоскоп (фиброгастродуоденоскоп) вводится через рот;
- илеоскопия – предоставляет возможность осматривать нижние отделы тонкой кишки, эндоскоп (фиброколоноскоп) вводится через анальное отверстие;
- интестиноскопия – исследование выполняется при помощи специальных длинных колоноскопов и трансинтестинальных проводников, оно не всегда может проводиться из-за трудностей, возникающих при продвижении эндоскопического устройства через складки кишечника;
- баллонная энтероскопия (однобаллонная или двухбаллонная) – проводится при помощи энтероскопа и оснащенной баллонами и помпой внешней трубки для нагнетания в просвет кишечника воздуха;
- капсульная энтероскопия – для исследования пациент проглатывает специальную капсулу с видеокамерой и передающим на монитор компьютера видеосигнал устройством.
Первые три разновидности энтероскопии имеют ряд весомых недостатков, которые порой становятся причиной отказа от выполнения той или иной процедуры. Однако развитие эндоскопической техники позволило специалистам создать две последние методики энтероскопии, имеющие большее практическое применение и наделенные рядом преимуществ.
Например, видеокапсульная энтероскопия не создает дискомфорта, который испытывается пациентом при введении эндоскопической аппаратуры через рот или прямую кишку. Однако эта разновидность исследования тонкой кишки не всегда имеет высокую информативность из-за низкого качества получаемого изображения, не предоставляет возможность выполнять биопсию подозрительных участков кишечника или лечебные манипуляции.
Наиболее информативной и практически значимой является баллонная энтероскопия, во время которой врач может не только осуществлять забор тканей кишечника для гистологического исследования, но и имеет возможность выполнять ряд лечебных процедур. Однако, в отличие от всех других эндоскопических методик обследования кишечника, именно она может проводиться только в условиях стационара и нуждается в дополнительном обезболивании (из-за возникающей при введении воздуха болезненности).
Показания
Выполнение энтероскопии может назначаться для диагностики следующих заболеваний и состояний:
- кровотечение из стенок кишечника, которое не может устраняться консервативным путем;
- подозрение на развитие доброкачественных или злокачественных опухолей в просвете кишки;
- неопластический синдром;
- язвенный колит;
- необходимость удаления полипов или инородного тела;
- диффузный аденоматоз;
- болезнь Крона.
При необходимости энтероскопия может выполняться для оценки эффективности проведенного лечения или с лечебной целью (остановка кишечного кровотечения, извлечение инородного тела, удаление полипов, устранение стриктур кишечника путем баллонной дилатации).
Противопоказания
Эндоскопическая энтероскопия не может выполняться при следующих состояниях или заболеваниях:
- декомпенсированная сердечная или дыхательная недостаточность;
- недавно перенесенный инфаркт миокарда или инсульт;
- недавно проведенная операция на органах брюшной полости;
- тяжелые стриктуры кишечника или новообразования, мешающие проведению эндоскопа и выявленные во время рентгенографии;
- невозможность введения энтероскопа из-за сопутствующих заболеваний, которые затрудняют исследование (например, зоб, деформации шейного отдела позвоночного столба, аневризма аорты, сужения пищеварительного тракта);
- тяжелое состояние больного на фоне заболевания или травмы.
С осторожностью выполнение энтероскопии назначается при следующих заболеваниях:
- тяжелое течение гипертонической болезни;
- психические расстройства;
- воспалительные поражения ротовой полости или дыхательных путей.
Все вышеописанные ограничения к выполнению энтероскопии являются поводом для проведения консилиума специалистов, который оценивает все риски и целесообразность выполнения именно этого способа диагностики.
Отказываться от выполнения энтероскопии иногда приходится при неправильной подготовке к обследованию.
Видеокапсульная энтероскопия не может проводиться в следующих случаях:
- подозрения на полную или частичную кишечную непроходимость;
- присутствие в теле пациента кардиостимулятора;
- дивертикулит кишечника.
Относительно противопоказано выполнение капсульного исследования тонкой кишки беременным и детям.
Как правильно подготовиться к процедуре?

Перед назначением энтероскопии врач обязательно осматривает пациента, внимательно изучает его жалобы, историю болезни и жизни, предоставляет ему информацию о правилах подготовки к процедуре, целях и способе ее выполнения.
За сутки до проведения эюноскопии, илеоскопии и колоноскопии больному рекомендуется соблюдать питьевую диету. Накануне этих исследований пациенту следует принять препарат для очищения кишечника.
При назначении баллонной или видеокапсульной энтероскопии рекомендуется соблюдать следующие правила:
- за 2-3 дня до процедуры соблюдать бесшлаковую диету – порции принимаемой пищи должны быть небольшими, из рациона должны исключаться мучные изделия, каши, консервы, жирные блюда, фрукты и овощи в сушеном или сыром виде, наваристые бульоны, кофе, алкогольные напитки и приправы, разрешается употребление легких супов, нежирного мяса, обезжиренных молочных продуктов, отварных овощей, риса, компотов, некрепкого чая и подсушенного белого хлеба;
- накануне перед процедурой разрешается прием завтрака, в обед допускается только употребление жидкостей (прозрачного бульона или напитков);
- накануне вечером и перед процедурой пациент принимает следующие препараты: слабительное средство Фортранс (2 л вечером и 2 л утром в день энтероскопии), а в 22:00 – Эспумизан (50 мл эмульсии за 30 минут до начала приема Фортранса и еще 30 мл за 2-3 часа до исследования);
- в день исследования прим пищи и жидкости запрещается (воду больной может пить только при разрешении врачом);
- при лабильной нервной системе для устранения переживаний по поводу предстоящего обследования пациенту назначается прием седативных средств за 1-2 дня до процедуры (в день исследования прием этих препаратов должен прекратиться в первой половине дня).
Как выполняется энтероскопия?
Для проведения еюноскопии больному дают принять мелкими глотками раствор местного анестетика (например, лидокаина). После начала обезболивания пациента укладывают на левый бок (как и при фиброгастродуоденоскопии), вставляют в рот загубник и через него вводят фиброскоп с датчиком на конце. Эндоскоп продвигают к тонкой кишке, и информация о ее состоянии отображается на мониторе. Исследование длится около 5-7 минут. После выполнения этой процедуры на протяжении суток больной может испытывать некоторый дискомфорт в горле.
Для проведения илеоскопии и интестиноскопии применяются специальные фиброколоноскопы или длинные колоноскопы, которые после дополнительного обезболивания анального кольца местным анестетиком (мазью, гелем) вводится в тонкую кишку через толстый кишечник. Процесс обследования является достаточно неприятным для пациента, и во время его выполнения он может испытывать некоторую болезненность из-за растяжения заднего прохода, дискомфортные ощущения из-за вздутия живота. Для особенно чувствительных пациентов вместо местной анестезии может проводиться погружение в медикаментозный сон.
Во время илеоскопии и интестиноскопии врач может исследовать кишечник на предмет присутствия спаек, очагов туберкулеза или опухолей, выполнять биопсию подозрительных участков или удаление полипов и других доброкачественных новообразований. Исследование длится 15-30 минут.
При выполнении самой малоинвазивной видеокапсульной энтероскопии пациент не испытывает дискомфорта, но должен находиться под наблюдением врача на протяжении дня. Для ее проведения больной проглатывает видеокапсулу с оболочкой из бионейтрального материала. Под одеждой пациента закрепляется небольшое запрограммированное под его параметры приемное устройство с дисплеем, на котором будет отображаться передвижение капсулы внутри кишечника. Видеокапсула фиксирует от 2 до 35 кадров за секунду.
На протяжении первого часа больной находится в стенах лечебного учреждения, а затем может заниматься своими делами. После того как капсула пройдет двенадцатиперстную кишку, он может принять легкий обед. Далее видеокапсула выводится из кишечника естественным путем (через прямую кишку). Полученные данные обрабатываются компьютером, и специалист составляет заключение.
Для проведения однобаллонной и двухбаллонной энтероскопии больного вводят в общий наркоз. Вначале энтероскоп вводится в просвет тонкой кишки через рот и пищевод. Если во время диагностики врач смог выявить причину заболевания, то исследование считается завершенным. Если же первоисточник проблемы не выявляется в верхних отделах тонкой кишки, то обследование больного проводят путем введения энтероскопа через анальное отверстие в нижние отделы тонкой кишки.
После проведения энтероскопии врач составляет описание выполненной процедуры и делает заключение. Если во время исследования проводилась биопсия, то полученные ткани отправляются в гистологическую лабораторию.
Возможные осложнения
При правильной подготовке и квалифицированном проведении энтероскопия редко приводит к осложнениям. Иногда у больного после удаления опухоли или биопсии может развиваться незначительное кишечное кровотечения, которое останавливается эндоскопическим путем.
При неправильной подготовке или выполнении этого исследования тонкой кишки возможно развитие следующих осложнений:
- боль в горле – обычно после энтероскопии неприятные ощущения проходят самостоятельно в течении первых 1-2 суток, но при грубом введении эндоскопического приспособления пациент может испытывать болезненные ощущения на протяжении нескольких дней;
- повреждение зубов – происходит при грубом введении эндоскопа и из-за износа зуба или протезной конструкции;
- индивидуальная непереносимость применяемых для подготовки больного лекарственных средств;
- перфорация стенки желудка – это последствие процедуры происходит крайне редко и может устраняться только хирургическим путем.
К какому врачу обратиться

Проведение энтероскопии может назначаться гастроэнтерологом, абдоминальным хирургом или онкологом. Исследование выполняется специально подготовленным врачом-эндоскопистом.
Энтероскопия является информативным и доступным исследованием, которое выполняется при помощи эндоскопического оборудования или видеокапсулы и позволяет детально изучать состояние слизистой оболочки и просвета тонкой кишки. При необходимости эта эндоскопическая процедура может дополняться выполнением диагностических и хирургических лечебных манипуляций (проведение биопсии, остановки кровотечения, удаления полипов и др.). Для максимально возможной комфортности энтероскопии больному проводится местная анестезия, седация или наркоз. Выполнение капсульной энтероскопии не требует дополнительного обезболивания.


 (голосов - 2, среднее: 3,50 из 5)
(голосов - 2, среднее: 3,50 из 5)