Насекомые особенно часто выступают переносчиками бактерий, вирусов и простейших организмов. Их укусы не только неприятны и вызывают аллергию, но и потенциально опасны. О большой группе заболеваний, передающихся комарами, мы расскажем в другой статье, а здесь рассмотрим инфекции, передающиеся клещами, мухами, клопами, москитами.
Клещевой энцефалит
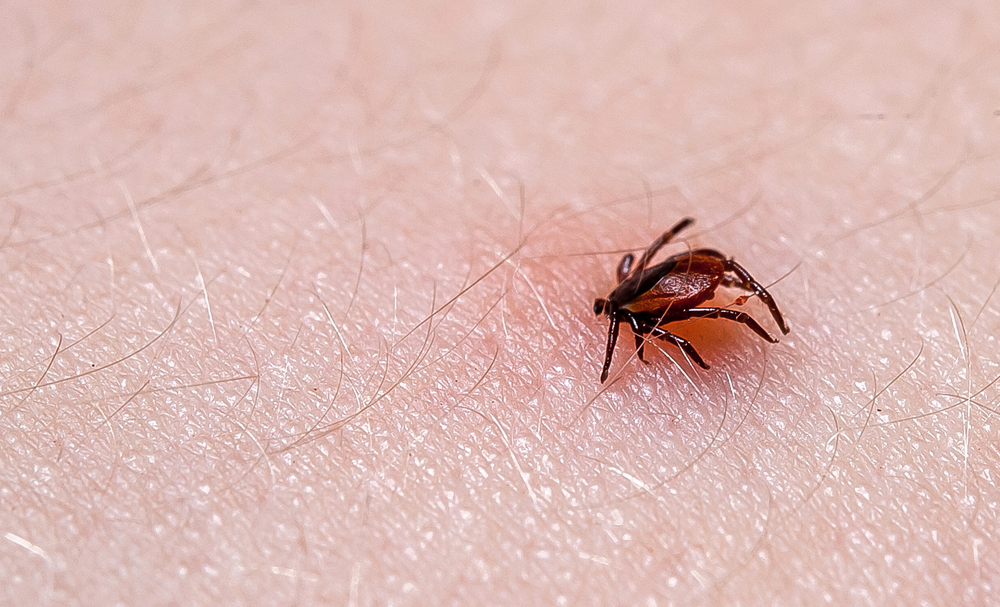
Клещи – это кровососущие внешние паразиты млекопитающих, птиц и рептилий по всему миру.
Клещевой энцефалит (КЭ) – вирусное заболевание, которое вызывается вирусом клещевого энцефалита и поражает центральную нервную систему. Заболевание чаще всего проявляется в виде менингита или энцефалита, а иногда даже менингоэнцефалита.
Эндемические районы по КЭ – многие европейские страны, страны бывшего Советского Союза и Азии.
Инкубационный период клещевого энцефалита, как правило, составляет от 7 до 14 дней.
Характерно двухфазное течение болезни. В начальной фазе, которая длится 2–4 дня, наблюдаются неспецифические симптомы, такие как лихорадка, недомогание, отсутствие аппетита, боль в мышцах, головная боль, тошнота, рвота.
Примерно через 8 дней относительного благополучия у 20–30 % пациентов наступает вторая фаза с симптомами поражения центральной нервной системы, которые свидетельствуют о начале менингита (лихорадка, головная боль и ригидность затылочных мышц), энцефалита (сонливость, спутанность сознания, сенсорные расстройства, двигательные нарушения, например, паралич) или менингоэнцефалита. У взрослых заболевание обычно протекает тяжелее, чем у детей.
Смертность составляет около 2 %, летальный исход может наступить через 5–7 дней после появления неврологических симптомов.
Никакого специального лечения КЭ нет. При менингите, энцефалите или менингоэнцефалите показана госпитализация и поддерживающая терапия.
Как и другие клещевые инфекции, вирусный клещевой энцефалит можно предотвратить с помощью репеллентов и одежды, которая защитит от укусов клещей.
Вакцинация возможна в отдельных эндемических районах, но у детей часто возникают неблагоприятные реакции, поэтому использование вакцины ограничено.
Вакцинация проводится в два этапа в течение месяца. При необходимости через год проводится ревакцинация.
Болезнь Лайма
Болезнь Лайма – это бактериальная инфекция, которая попадает в организм человека с укусом зараженного клеща.
Укусы клещей часто остаются незамеченными, и клещ может питаться кровью в течение нескольких дней. Чем дольше клещ находится на месте, тем выше риск передачи инфекции.
Заболевание начинается с красной сыпи на месте укуса, которая постепенно расширяется и сопровождается головной болью, лихорадкой и болью в мышцах и суставах.
Самым ранним и наиболее распространенным симптомом болезни Лайма является розовое или красное круглое пятно, которое появляется в области укуса через 3–30 дней. Сыпь часто описывают как яблочко на доске для дартса.
Также могут появиться симптомы гриппа, такие как усталость, головная боль, боли в мышцах и суставах.
Если болезнь Лайма оставить без лечения, дальнейшие симптомы могут развиваться месяцы или даже годы спустя и включают в себя:
- Боль в мышцах;
- боли и припухлость суставов;
- неврологические симптомы, например, временный паралич лицевых мышц.
На поздних стадиях болезни Лайма могут появиться симптомы, как при фибромиалгии или синдроме хронической усталости. Это состояние известно как хроническая болезнь Лайма. При этой форме болезни необходимы дополнительные исследования.
Человек с болезнью Лайма не опасен для окружающих, потому что инфекция может распространяться только клещами.
Длительное пребывание в местах обитания клещей увеличивает риск болезни Лайма, и по возможности нужно этого избегать. Обязательно применение репеллентов на кожу и одежду, а также регулярные ежедневные проверки для обнаружения клещей, чтобы уменьшить риск заражения. Своевременное удаление клещей может предотвратить инфекцию.
Если в месте прикрепления клеща появляется сыпь, следует немедленно обратиться за медицинской помощью. Болезнь Лайма эффективно лечится пероральными препаратами пенициллина или тетрациклина.
Существовала безопасная и эффективная вакцина для защиты от болезни Лайма. Однако с февраля 2002 года производство вакцины было прекращено производителем из-за низкого спроса.
Способы снижения риска заражения
- Информированность о клещах и районах, где они обычно обитают;
- ношение соответствующей одежды в местах обитания клещей (рубашка с длинными рукавами и брюки, заправленные в носки);
- одежда должна быть светлой, чтобы было легче заметить малейшую точку;
- использование репеллентов;
- проверка кожи на наличие клещей в конце дня, это касается головы, шеи и складок кожи (подмышки, пах и область ремня);
- проверка области головы и шеи детей;
- убедитесь, что не принесли клещей домой на одежде;
- проверка шерсти домашних животных.
Пероральные антибиотики для лечения рекомендуются на всех этапах болезни Лайма. Чаще всего курс длится от 2 до 4 недель в зависимости от стадии заболевания. Очень важно, чтобы курс антибиотиков был завершен, тогда все бактерии гарантировано будут уничтожены.
Если симптомы более тяжелые, такие как артрит или неврологические проблемы, показано внутривенное введение антибиотиков. Также внутривенное введение показано большинству больных на средней или поздней стадии болезни.
Лейшманиоз
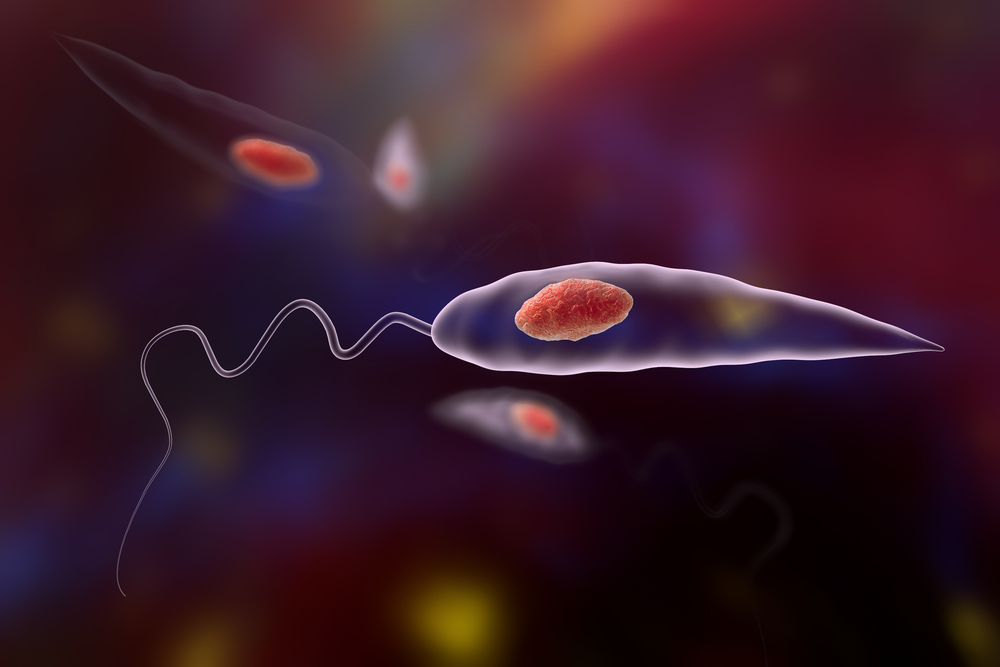
Лейшманиоз является широко распространенным паразитарным заболеванием, которое вызывается одноклеточными организмами лейшманиями. Возбудители передаются через укус зараженного москита вида Phlebotomus.
Заболевание встречается в трех формах, таких как кожный лейшманиоз, кожно-слизистый лейшманиоз и висцеральный лейшманиоз, которые отличаются частотой и тяжестью. При этих формах лейшманиоза поражаются кожа, слизистые оболочки и/или внутренние органы, а закончиться они могут тяжелым обезображиванием, инвалидностью или смертью.
Кожный лейшманиоз
Инфекция ограничивается участком кожи в месте укуса. Сначала это выглядит как кожные узелки на лице, руках или ногах, затем на их месте могут образовываться язвы. Заболевание, как правило, самоограничивается, но может оставить уродливые шрамы. Встречается в странах Северной Африки, азиатской части России, в Иране и на туристических курортах Средиземноморья. Это заболевание часто называют «восточная болезнь».
Кожно-слизистый лейшманиоз
По неизвестным причинам, некоторые виды паразитов Leishmania мигрируют за пределы места укуса москита и вызывают более серьезную болезнь – кожно-слизистый лейшманиоз. Инфекция слизистых возникает, когда паразиты мигрируют к поверхности слизистых оболочек, чаще всего носа или рта.
Как и при кожных поражениях, паразиты размножаются в тканях и разрушают их. Однако в отличие от кожной формы болезни, слизистые поражения не самоограничиваются и могут привести к необратимому повреждению или потере носа, мягкого неба или губы.
Висцеральный лейшманиоз
При этой форме паразиты проникают в печень, селезенку и костный мозг, вызывая серьезное заболевание, которое, если его не лечить, может привести к смерти. Главная проблема – это своевременная диагностика. Иногда ошибочно ставят диагноз лейкемии или лимфомы за счет увеличения селезенки, анемии и потери веса. Распространено заболевание в тех же областях, что и кожная форма, но чаще встречается в некоторых странах Африки, Индии и Южной Америки. Дети подвергаются большему риску, чем взрослые.
Большинство случаев лейшманиоза хорошо поддается лечению препаратами сурьмы (стибоглюканат натрия), если диагноз поставлен достаточно рано.
Сонная болезнь
Африканский трипаносомоз, также известный как «сонная болезнь», вызывается микроскопическими паразитами, которые называются трипаносомы. Передается через укусы инфицированных мух цеце и распространен в тропических районах Африки.
Сонная болезнь лечится медикаментозно, без лечения человек может погибнуть.
Восточно-африканская сонная болезнь быстро прогрессирует. Первым признаком заболевания является опухоль в виде пузыря, которая возникает через пять или больше дней на месте укуса (если появляется раньше, то вероятнее, что это аллергическая реакция).
Затем появляется лихорадка, которая длится в течение двух-трех недель и сопровождается головной болью, мышечными и суставными болями, а также увеличением лимфатических узлов. Иногда появляется сыпь. Через несколько недель после инфицирования при отсутствии лечения паразит проникает в центральную нервную систему, вызывает ухудшения психического состояния и другие неврологические проблемы, включая характерную сонливость в дневное время. Смерть наступает обычно в течение нескольких месяцев.
Западно-африканская сонная болезнь прогрессирует медленнее. Сначала могут быть только легкие симптомы. У больных наблюдается перемежающаяся лихорадка, головные боли, мышечные и суставные боли, общее недомогание, потеря веса, а также зуд кожи и увеличение лимфатических узлов.
Как правило, после года-двух, прошедших с момента заражения, появляются симптомы вовлечения центральной нервной системы. Это могут быть изменения личности, дневная сонливость с нарушениями ночного сна, прогрессирующая спутанность сознания. Возможны и другие неврологические признаки, такие как частичный паралич, проблемы с вестибулярным аппаратом или ходьбой, а также гормональный дисбаланс. Без лечения инфекция редко длится дольше, чем шесть-семь лет, чаще гибель больного наступает примерно через три года.
В связи с тем, что о заболевании не все знают, его не всегда сразу распознают. Путешественники, которым становится плохо по возвращении домой из эндемических районов, должны проинформировать врача о своем маршруте.
Наибольшему риску подвергаются люди, которые отправляются на сафари в дикую природу. Мух меньше привлекают пешие путешественники, и скорее они нападут на лошадь, чем на всадника. Они даже преследуют транспортные средства, которые медленно двигаются через зараженные области, поэтому окна должны быть закрыты, и любые насекомые, которые попадают внутрь, должны уничтожаться с помощью инсектицидов. Большинство укусов, которые случаются в африканской саванне, довольно болезненны, и их хорошо помнят. В городах риск заражения минимальный.
Вакцины не существует, а профилактические препараты не рекомендуются, т. к. они могут маскировать симптомы. Основная профилактика – это предупреждение укусов. Для лечения существуют эффективные узкоспециализированные препараты, однако они довольно опасны.
Болезнь Шагаса
Болезнь Шагаса, которая известна как американский трипаносомоз, является потенциально серьезным заболеванием. Она также вызывается трипаносомами и распространяется через контакт с фекалиями зараженного триатомового клопа, также известного как «поцелуйный» клоп (кровососущее насекомое, кусает человека и животных).
Болезнь распространена в большинстве сельских районов, особенно где есть люди. Это связано с тем, что переносчики болезни живут в стенах глиняных хижин и выходят только ночью в поисках пищи.
Путешественники в этих областях наиболее подвержены риску, но избежать заражения достаточно просто. В настоящих джунглях Амазонки болезнь практически отсутствует, и те, кто их посещает или остаются в пределах городов, ничем не рискуют.
Клопы заражаются, питаясь кровью больных. Затем трипаносомы выделяются с фекалиями, которые попадают в кровь следующей жертвы через ранку от укуса.
Болезнь Шагаса имеет острую и хроническую фазы. При отсутствии лечения инфекция длится на протяжении всей жизни.
Острая болезнь Шагаса начинается сразу после заражения и может длиться от нескольких недель до нескольких месяцев. Все это время паразитов легко обнаружить в крови больного. Инфекция может протекать в легкой или бессимптомной форме. Возможны лихорадка или отек вокруг места внедрения инфекции. Иногда острая инфекция может привести к серьезному воспалению сердечной мышцы, мозга или мозговых оболочек.
После острой фазы у большинства инфицированных людей наступает пролонгированная хроническая бессимптомная стадия заболевания, паразиты могут обнаружиться в крови лишь в небольших количествах. Все это время большинство людей не подозревают о наличии инфекции. У многих болезнь остается бессимптомной в течение всей жизни. Однако у 20–30 % инфицированных людей развиваются изматывающие, а иногда опасные для жизни, проблемы со здоровьем.
Симптомы включают в себя припухлость в месте укуса с последующим увеличением лимфатических узлов и повышением температуры. Долгосрочные симптомы связаны с поражением сердца, которое может привести к внезапной смерти, и параличом ЖКТ, что вызывает трудности при глотании и тяжелые запоры.
Риск заражения болезнью Шагаса во время путешествий считается крайне низким. Путешественники могут заразиться, только если останавливаются в жилье плохого качества в эндемических районах.
Болезнь Шагаса также может развиться в результате переливания крови в районах с плохим скринингом или при употреблении зараженной пищи или напитков.
Вакцины или препаратов для профилактического лечения нет. Лечение затруднено, поскольку на данный момент не существует лекарственногосредства, которое может справиться с паразитами без вреда для здоровья инфицированного человека. Практические врачи должны консультироваться у инфекционистов и специалистов по тропическим болезням по поводу диагностики и лечения болезни Шагаса.
Антитрипаносомозное медикаментозное лечение показано при острой и хронической трипаносомной инфекции, т. к. по последним данным, стало известно, что курс такого лечения задерживает прогрессирование кардиомиопатии и снижает смертность.
Лучшая профилактика – это предупреждение укусов. Во время путешествия по эндемическим районам старайтесь не спать в глиняных хижинах, в которых спят местные жители, держаться подальше от стен во время сна и использовать противомоскитные сетки. Также стоит использовать спрей с инсектицидами внутри помещений.
Те путешественники, которые спят на улице, в палатках или в плохих домах, находясь в эндемических районах, должны использовать москитные сетки, пропитанные инсектицидами, и заправлять края, чтобы обеспечить физический барьер для насекомых.
Тиф
Есть несколько разновидностей тифа, все они вызывают лихорадку, сильную головную боль и сыпь на коже (сыпной тиф), но тяжесть заболевания значительно отличается. В прошлом вспышки сыпного тифа уносили тысячи жизней.
Все формы тифа вызывают мельчайшие организмы, которые называются риккетсии, и передаются человеку различными видами насекомых, включая вшей (эпидемии), блох (эндемии), клопов и клещей. Болезнь существует во всем мире.
Риску подвержены люди любого возраста во время путешествий в эндемические районы. Опасность увеличивается во время активного отдыха в весенние и летние месяцы, когда клещи и блохи наиболее активны. Однако заражение может произойти в любое время года.
В связи с тем, что инкубационный период для большинства риккетсиозных заболеваний составляет от 5 до 14 дней, туристы не обязательно заболеют во время поездки, часто начало болезни совпадает с их возвращением домой. Первые симптомы также могут появиться в течение недели после возвращения. Эпидемическим сыпным тифом чаще заражаются волонтеры, которым приходится быть в тесном контакте с местными жителями.
Эпидемии сыпного тифа также происходят в общинах и среди беженцев, где распространены вши. Вспышки часто возникают в холодное время года, когда зараженная одежда долго не стирается. Опасность заражения сыпным тифом намного выше у тех, кто работает или посещает бедные районы с большим количеством бездомных, лагеря беженцев и регионы, которые недавно пережили войну или стихийные бедствия.
Люди, которые проходят через тропические заросли, должны проверять свою кожу на наличие клещей и осторожно удалять их. Ни для одной из форм тифа вакцины не существует.
Тиф, как правило, начинается с внезапной головной боли, озноба, лихорадки и боли во всем теле. На 3–5-й день появляется сыпь и развивается токсикоз. Примерно через 10 дней после укуса клеща зараженный человек начинает жаловаться на головную боль, потерю аппетита, недомогание, резко повышается температура, что сопровождается ознобом, отмечается упадок сил и тошнота. Через 4–6 дней после начала болезни появляется характерная сыпь на большей части тела, покраснение, глаза становятся мутными.
Тяжесть болезни зависит от формы тифа. Заболевание может быть смертельным, но хорошо реагирует на антибиотикотерапию тетрациклинами, если лечение начать как можно раньше.
Пятнистая лихорадка Скалистых гор
Причиной этого потенциально смертельного заболевания людей являются микроорганизмы Rickettsia rickettsii. Распространено оно в Северной и Южной Америке и передается человеку через укус инфицированных клещей.
Типичные симптомы: лихорадка, головная боль, боль в животе, рвота и боли в мышцах. Также может присутствовать сыпь, но часто в течение первых нескольких дней ее не обнаруживают, а у некоторых пациентов она так и не появляется. Пятнистая лихорадка Скалистых гор может быть тяжелой или даже смертельной болезнью, если не начать лечение в первые несколько дней.
Доксициклин – это препарат выбора для лечения взрослых и детей всех возрастов. Наиболее эффективно его применение, если лечение начато до 5-го дня от момента появления первых симптомов. Первоначальный диагноз устанавливается на основании клинических признаков и истории болезни, а позже может быть подтвержден специальными лабораторными тестами. Профилактика пятнистой лихорадки Скалистых гор такая же, как и других клещевых инфекций, т. е. предупреждение укусов.
Профилактика инфекций, передающихся насекомыми
Если вы отправляетесь в регион, который является эндемической областью для любого из вышеперечисленных заболеваний, которые распространяются через укусы членистоногих, вы всегда должны принимать адекватные меры предосторожности, чтобы избежать укусов или хотя бы уменьшить их количество. Приведенные ниже советы помогут в этом.
Репелленты для использования на одежде и коже

Оптимальная защита может быть обеспечена с помощью репеллентов на одежде и открытых участках кожи. Продукты, содержащие активные ингредиенты, как правило, обеспечивают разумную и длительную защиту:
Используя репелленты:
- Внимательно следуйте инструкциям производителя.
- Наносите непосредственно на открытые участки кожи.
- Избегайте распыления в области лица, чтобы предупредить попадание репеллента на слизистую глаз, носа и рта.
- Нанесите крем, лосьон или спрей с репеллентом на руки, а затем на лицо.
- Применять повторно и регулярно, особенно после купания, и в жарких и влажных странах, т. к. потливость снижает эффективность.
- Не глотать репеллент.
- Не наносить на порезы, раны, ссадины или раздраженную кожу.
- Если вы используете солнцезащитный крем, то сначала нанесите крем, а затем репеллент.
- Не рекомендуется использовать солнцезащитный крем, содержащий репеллент.
- Мойте руки после применения.
Выбор одежды
- Носите свободную одежду из легкой светлой или цветной ткани (насекомые могут проникнуть к коже через тесную одежду), длинные брюки и рубашки с длинными рукавами. Не ходите босиком.
- В районах, где много клещей, следует избегать такой одежды, как шорты или юбки, и заправлять брюки в носки, а также носить закрытую обувь, а не сандалии, чтобы клещи не кусали за ноги и не ползли вверх.
- Многие насекомые могут прокусить тонкую одежду, поэтому нужно распылять на нее инсектициды или репелленты (например, перметрин – инсектицид, при контакте с которым насекомые погибают), но никогда не использовать их непосредственно на коже.
Вы должны знать пиковое время активности и места присутствия насекомых. Сфокусировав профилактические меры в часы пик, можно снизить риск укуса. Место также имеет значение: клещи часто встречаются в траве и на других участках с растительным покровом. Местные гиды могут указать те области, где членистоногие более активны.
Сетка на кровать (москитная): это особенно важно для обеспечения защиты и уменьшения дискомфорта, связанного с кровососущими насекомыми, особенно если жилье неадекватно проветривается или кондиционируется. Если москитные сетки не достигают пола, то они должны быть заправлены под матрасами. Наибольший эффект достигается, когда они обрабатываются перметрином.
Предварительно обработанные сетки можно приобрести перед поездкой или по прибытии на место. Сетки, обработанные пиретроидным инсектицидом, будут эффективны в течение нескольких месяцев, если их не стирать. Те сетки, которые обработаны длительно действующим препаратом, могут быть эффективны в течение более долгого времени.
Проверяйтесь на наличие клещей: путешественники должны проверить себя и свою одежду на предмет наличия клещей во время и после активного отдыха. Своевременное удаление присосавшихся клещей может предотвратить некоторые инфекции.
Инсектициды и репелленты для помещений и пространства: это более широкий спектр продуктов, которые содержат такие активные ингредиенты, как метофлутрин и аллетрин, сейчас они получили большое распространение. Это и аэрозольные инсектициды, и коврики, с которых испаряются инсектициды, и противомоскитные спирали, которые действуют в течение какого-то времени. Такие продукты могут помочь очистить комнату или пространство от комаров (спрей, аэрозоли) или будут отпугивать комаров в определенной области (катушки, пространственные репелленты).
Однако путешественники должны применять эти продукты, дополняя их местными репеллентами, а также москитными сетками в областях, потенциально опасных по воздушно-капельному пути передачи заболеваний, или там, где кусаются членистоногие.
Инсектициды и репелленты всегда следует использовать с осторожностью, избегая прямого вдыхания спрея или дыма.
Помните: такие вещи, как чеснок, витамин B, ультразвуковые и другие устройства не могут предотвратить или уменьшить риск укусов.
К какому врачу обратиться
При появлении признаков острого инфекционного заболевания (лихорадка, интоксикация) следует обратиться к инфекционисту, обязательно рассказав врачу о факте посещения южных стран или об укусе насекомого. Если поражена нервная система, пациента осматривает невролог, при миокардите — кардиолог, при повреждении кожи — дерматолог, полости рта — стоматолог.
О способах избавления от клопов расскажет программа «Жить здорово!»:
