Позвоночный столб человека имеет физиологические изгибы: шейный и поясничный лордоз, грудной и крестцовый кифоз. Они необходимы для снижения осевой нагрузки на спину при стоянии и сидении, амортизации при ходьбе и беге, обеспечения большой подвижности позвоночника. Изгиб выпуклостью назад называется кифозом, вперед – лордозом. Часто, вследствие врожденных аномалий либо приобретенных заболеваний, кифоз или лордоз могут стать менее или более выраженными, а также возможно появление патологических изгибов.
Поясничный лордоз

Физиологический поясничный лордоз формируется у ребенка постепенно в первый год жизни, когда малыш начинает сидеть. В норме его вершина соответствует 3-4-му поясничным позвонкам. Если выпуклость поясничного отдела сильно выражена, лордоз можно назвать патологическим (гиперлордозом). Причины этого состояния разнообразны:
- врожденные аномалии развития позвонков, листез (смещение позвонка с нижележащего);
- рахит;
- различные травмы позвоночника;
- смещение центра тяжести тела вперед (при врожденном вывихе бедра, ограничении разгибания тазобедренного сустава из-за артроза, ношении обуви на высоких каблуках, абдоминальном ожирении, беременности);
- остеохондроз, болезнь Бехтерева, остеохондропатии;
- инфекционные поражения позвоночника, в т.ч. туберкулезный спондилит;
- гипотрофия околопозвоночных мышц.
Признаки патологического поясничного лордоза
- боль в спине, ощущение усталости в ней;
- выступание вперед живота;
- отклонение таза назад;
- напряжение мышц поясничного отдела;
- ограничение подвижности пояснично-крестцового отдела при наклоне вперед, человек нагибается с помощью тазобедренных суставов.
Осложнения поясничного гиперлордоза
- нестабильность межпозвоночных дисков;
- образование межпозвоночных грыж;
- хронический воспалительный процесс в мышцах спины;
- артроз суставов между позвонками.
Гиполордоз поясничного отдела характеризуется уплощением спины, болями в ней, быстрой утомляемостью после сидячего или стоячего положения, изменением походки. Его последствия:
- артроз межпозвоночных суставов;
- нарушение функционирования органов брюшной полости.
Как проверить выраженность поясничного лордоза в домашних условиях
Нужно разуться и встать спиной к стене, прижавшись к ней затылком, лопатками и ягодицами. Другой человек с помощью своей руки оценивает, сколько свободного места между стеной и поясницей обследуемого.
Более точно выраженность лордоза оценивается на рентгенограмме в боковой проекции. Если его угол менее или равен 145 градусам, это гиперлордоз, если же более 170 градусов – гиполордоз. В большинстве случаев дополнительно рекомендуется МРТ позвоночника, чтобы выявить причину патологического изгиба и возможные последствия.
Шейный лордоз
Шейный лордоз, как и поясничный, снижает нагрузку на позвоночник при любой осевой нагрузке. Очень часто бывает выпрямление этого изгиба, избыточный лордоз, а иногда формируется кифоз.
Причины патологического шейного лордоза
- родовые травмы;
- дегенеративные заболевания позвоночника (остеохондроз);
- системные болезни (ревматоидный артрит, болезнь Бехтерева);
- острый спондилит, т. е. воспаление позвонков;
- опухоли позвоночника или органов, находящихся рядом (трахея, щитовидная железа);
- нарушение осанки.
При прямом шейном отделе позвоночника (гиполордозе) начинает беспокоить утомляемость, головные боли, онемение затылка. Мышцы шеи напряжены, спина уплощена. Подвижность шеи снижена, в результате нарушается кровоснабжение головного мозга. Пациент начинает сутулиться, так как с целью компенсации в грудном отделе усиливается кифоз. При гиперлордозе голова выдвинута вперед, шея кажется короткой. Беспокоят боли, онемение, ощущение ползания «мурашек» в шее, воротниковой зоне, плечах. Может подниматься артериальное давление даже при небольших физических нагрузках.
Если есть подобные симптомы, осмотрев пациента, врач назначает рентгенографию шейного отдела в двух проекциях. Лордоз оценивается на боковом снимке. Компьютерная или магнитно-резонансная томография позволяет визуализировать причину патологического изгиба.
Оценить степень шейного лордоза можно и при помощи двух линеек. Пациент стоит, врач прикладывает одну линейку к самым выпуклым точкам шейного отдела, а вторую направляет перпендикулярно в области наибольшего изгиба.
Осложнения патологического шейного лордоза
- сосудистые расстройства (вертебробазилярная недостаточность);
- дистрофические процессы в позвонках, остеохондроз;
- межпозвоночные грыжи;
- парез рук.
Лечение патологического лордоза
Так как гипер- или гиполордоз – это не диагноз, а следствие какой-либо патологии, то нужно лечить прежде всего ее. Терапия должна быть комплексной, включать и медикаментозные, и физиотерапевтические методики, а также ежегодное санаторно-курортное лечение.
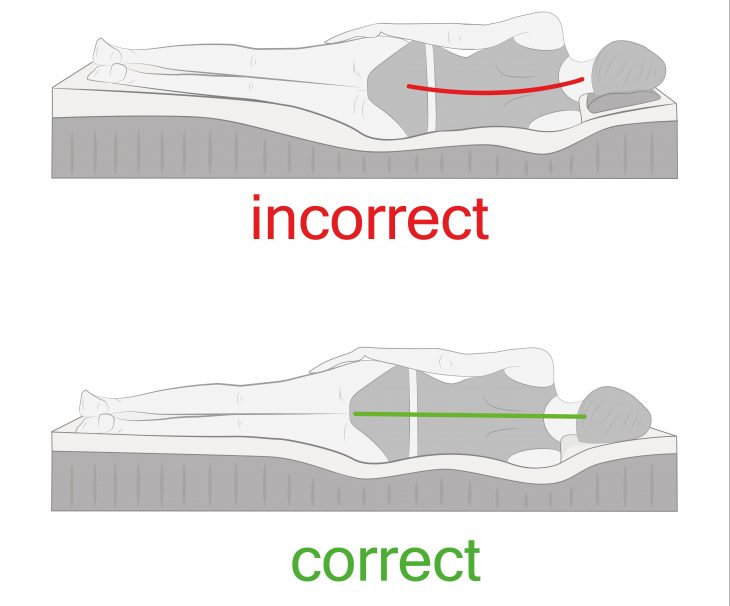
- Ортопедический режим. Это исключение ударных нагрузок (бега, прыжков), переноса тяжестей, длительной сидячей позы, использование специального ортопедического матраса во время сна, ношение бандажа или специального воротника при нагрузках.
- Лечебные упражнения, подобранные специалистом по ЛФК. Они включают комплексы, направленные на вытяжение позвоночника, с гимнастической палкой, у шведской стенки. Если же какое-либо из упражнений приносит выраженный дискомфорт и боль, его следует отменить.
- Плавание.
- Лечебный массаж. Он позволяет увеличить утраченную подвижность шейного или пояснично-крестцового отдела, поднять тонус мышц.
- Мануальная терапия. Эта методика позволяет разгрузить межпозвоночные диски, снять мышечные спазмы, восстановить анатомическое положение шейных позвонков, нормализовать микроциркуляцию.
- Манжеточное вытяжение позвоночника (на специальных кроватях, подводная методика).
- Различные физиопроцедуры.
- Иглорефлексотерапия.
- Часто требуется назначение лекарственных средств. Медикаментозное лечение необходимо, если у пациента есть заболевание позвоночника (остеохондроз, спондилоартроз, спондилит). При болях показаны нестероидные противовоспалительные препараты — таблетированные курсом 5-7 дней (например, аркоксиа 90 мг по 1 капсуле после еды 7 дней). При интенсивных болевых ощущениях лучше применять инъекционные формы (мовалис 15 мг внутримышечно 1 раз в сутки до 6 дней). Дополнительно можно использовать мази, гели, крема из этой группы препаратов (гель диклофенак, долобене, крем кетонал). При мышечном спазме врач назначает миорелаксанты внутримышечно или внутрь (мидокалм, сирдалуд). При неврологических болях, онемении, ползании «мурашек» в комплекс терапии включают витамины группы В (комбилипен, мильгамма, нейробион внутримышечно 2 мл 10 дней, далее с переходом на таблетки (мильгамма). Для улучшении репаративных процессов в позвоночнике нужны хондропротекторы (алфлутоп в виде околопозвоночных блокад , хондрогард внутримышечно 10 мл до 20 уколов). При выраженных болях врач может выполнить околопозвоночные блокады с анестетиками (лидокаин, новокаин) и глюкокортикоидами (дипроспан, дексаметазон).
- Санаторно-курортное лечение. Возможно через 6 месяцев после прохождения курса комплексного лечения. Больше всего подходят санатории с теплым климатом, наличием минеральных вод, хвойными лесами.
- Соблюдение диеты (исключение или ограничение копченых, острых блюд, соусов на основе кетчупа, майонеза, алкоголя, газированных напитков, сладкого).
- Хирургическое лечение. В основном, операции проводятся при врожденном шейном или поясничном лордозе, причем методики вмешательств очень индивидуальны. Далее необходима длительная реабилитация.
Профилактика патологического лордоза
- Соблюдение правильной осанки.
- Физическая активность (плавание, гимнастика, йога).
- Если работа сидячая, необходимы периодические перерывы с упражнениями для позвоночника.
- Сон на ортопедическом матрасе.
- Поддержание веса тела.
- Правильное питание.
Таким образом, стоит поддерживать состояние позвоночного столба в норме, соблюдая все меры профилактики, а при возникновении любых симптомов, даже слабо выраженных, своевременно обращаться к врачу.
К какому врачу обратиться
При появлении патологических изгибов позвоночника, боли в спине можно обратиться к ортопеду или неврологу. Может понадобиться дополнительная консультация нейрохирурга, онколога. В лечении больных принимают участие врач-физиотерапевт, массажист, специалист по лечебной физкультуре.
