Псориаз, или чешуйчатый лишай, у детей – это хроническое заболевание, которое проявляется образованием на коже ребенка серебристо-белых папул (бугорков). Заболеваемость псориазом среди всех дерматозов составляет около 8%. Встречается это заболевание среди групп детей разных возрастов, в том числе у грудничков и новорожденных, чаще у девочек. Для заболевания характерна некоторая сезонность: зимой случаев псориаза больше, чем летом.
Заразным заболевание не является, хотя до сих пор рассматривается и вирусная теория его происхождения.
Причины заболевания
Нормальный цикл созревания клеток кожи составляет 30 дней. При псориазе же он сокращается до 4-5 дней, что и проявляется образованием псориатических бляшек. Методом электронной микроскопии установлено, что в здоровой коже ребенка присутствуют те же изменения, что и в пораженных участках. Кроме того, у больных псориазом выявляется нарушение работы нервной, эндокринной, иммунной систем, обмена веществ (преимущественно ферментного и жирового) и другие изменения в организме. Это говорит о том, что псориаз является системным заболеванием.
Можно выделить три основные группы причин псориаза:
- наследственность;
- среда;
- инфекции.
Наследственность – ведущий фактор в развитии псориаза. Это подтверждается изучением дерматоза, возникающего у близнецов, у родственников в нескольких поколениях, а также биохимическими исследованиями здоровых членов семей. Если болен один из родителей, вероятность того, что ребенок заболеет псориазом, составляет 25%, если больны оба – то 60-75%. Вместе с этим тип наследования остается неясным и признается мультифакторным.
К средовым факторам можно отнести сезонные изменения, контакт одежды с кожей, воздействие на психику ребенка стрессов, взаимоотношения со сверстниками. Акцентирование внимания детей в коллективе на больном ребенке, отношение как к «белой вороне», ограничение контактов из-за боязни заразиться, – все эти факторы могут спровоцировать новые обострения, увеличение площади поражения кожи. Особенно ранима психика ребенка в период полового созревания, что обусловлено гормональной перестройкой. Поэтому большой процент выявления болезни приходится на подростков.
Соотношение генетических и средовых факторов, провоцирующих возникновение псориаза, составляет 65% и 35%.
Инфекции запускают инфекционно-аллергические механизмы реагирования, которые могут спровоцировать развитие псориаза. Так, заболевание может возникнуть после перенесенного гриппа, пневмонии, пиелонефрита, гепатита. Выделяют даже постинфекционную форму заболевания. Она характеризуется обильной папулезной сыпью в форме капель по всему телу.
В некоторых случаях возникновению псориаза предшествуют травмы кожи.
Симптомы
Псориаз характеризуется появлением на коже сыпи в виде островков («бляшек») красного цвета с серебристо-белыми участками, которые легко шелушатся и зудят. Возникновение трещин на бляшках может сопровождаться небольшим кровотечением и чревато присоединением вторичной инфекции.
Внешне псориатические высыпания на коже у детей сходны с таковыми у взрослых, однако есть некоторые отличия. Для детей, страдающих псориазом, очень характерен синдром Кебнера – появление высыпаний в областях, пострадавших от раздражения или травм.
Течение детского псориаза длительное, за исключением каплевидной, более благоприятной формы болезни. Различают три стадии заболевания:
- прогрессирующая;
- стационарная;
- регрессивная.
Прогрессирующая стадия характеризуется образованием мелких зудящих папул, окруженных красным ободком. Могут увеличиваться и уплотняться лимфатические узлы, особенно при тяжелых формах псориаза. В стационарную стадию рост высыпаний останавливается, центр бляшек уплощается, уменьшается шелушение. В стадию регресса элементы сыпи рассасываются, оставляя после себя депигментированный ободок (ободок Воронова). Высыпания оставляют после себя гипер- или гипопигментированные пятна.
Локализация псориатических высыпаний может быть различной. Чаще всего поражается кожа локтей, коленей, ягодиц, пупка, волосистой части головы. У каждого третьего ребенка с псориазом поражены ногти (так называемый симптом наперстка, при котором на ногтевых пластинках появляются маленькие дырочки, напоминающие ямки наперстка). Часто бляшки можно обнаружить в складках кожи. Также поражаются слизистые оболочки, особенно язык, причем высыпания могут менять расположение и форму («географический язык»). Кожа ладоней и подошвенной поверхности стопы характеризуется гиперкератозом (утолщением верхнего слоя эпидермиса). Лицо поражается реже, сыпь появляется в области лба и щек, может распространяться на уши.
В анализе крови обнаруживают увеличение количества общего белка и уровня гамма-глобулинов, снижение альбумино-глобулинового коэффициента, выявляют нарушения жирового обмена.
Формы детского псориаза
- каплевидный;
- бляшечный;
- пустулезный;
- эритродермический;
- псориаз младенцев;
- псориатический артрит.
Наиболее распространенная форма – каплевидный псориаз. Проявляется в виде красных бугорков на теле и конечностях, которые возникают после незначительных травм, а также после инфекций (отитов, ринофарингитов, гриппа и т.п.). В мазке из горла при цитологическом исследовании выявляются стрептококки. Каплевидную форму псориаза часто путают с аллергическими реакциями.
Бляшечный псориаз характеризуется красными высыпаниями с четкими границами и толстым слоем белых чешуек.
Пустулезная, или гнойничковая, форма заболевания встречается редко. Появление гнойничков может быть спровоцировано инфекцией, вакцинацией, использованием некоторых лекарственных препаратов, стрессом. Пустулезный псориаз, возникающий у новорожденных, получил название неонатального.
При эритродермическом псориазе кожа ребенка выглядит сплошь красной; на некоторых участках кожи могут быть бляшки. Часто кожные проявления сопровождаются повышением температуры тела и суставными болями.
Пустулезный и эритродермический псориаз могут принимать генерализованные формы с тяжелым течением. Они требуют стационарного лечения во избежание летального исхода.
Псориаз младенцев известен еще как пеленочный псориаз. Его сложно диагностировать, потому что повреждения кожи возникают чаще всего в области ягодиц и могут быть приняты за проявления дерматоза из-за раздражения кожи мочой и калом.
Псориатический артрит поражает около 10% детей, болеющих псориазом. Суставы припухают, мышцы становятся ригидными, возникают боли в пальцах ног, в голеностопных, коленных, лучезапястных суставах. Часто присоединяется конъюнктивит.
Обычно течение любой формы болезни каждые три месяца меняется. Летом вследствие солнечной инсоляции симптомы часто затихают.
Лечение
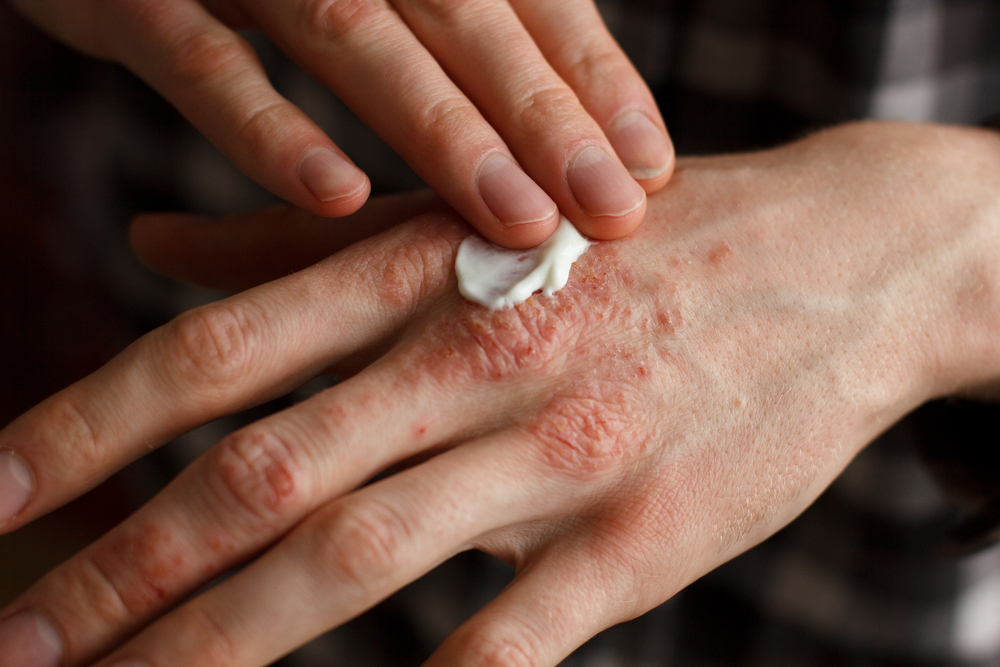
Впервые заболевшего псориазом ребенка лучше всего госпитализировать.
- Назначаются десенсибилизирующие средства (5% раствор глюконата кальция или 10% раствора хлорида кальция внутрь, 10% раствор глюконата кальция внутримышечно) и седативные средства (настойка пустырника, валерианы).
- При выраженном зуде уместны антигистаминные препараты (Супрастин, Тавегил). Из транквилизаторов используют Седуксен, Тазепам, Мепротан.
- Показаны витамины группы B внутримышечно по 10-20 инъекций: B6 (Пиридоксин), B12 (Цианокобаламин), B2 (Рибофлавин); внутрь: B15 (Пангамовая кислота), B9 (Фолиевая кислота), А (Ретинол) и С (Аскорбиновая кислота).
- Чтобы активировать защитные силы организма, используют препараты, обладающие пирогенным (повышающим температуру) свойством. Они нормализуют проницаемость сосудов и снижают скорость деления клеток эпидермиса. Детям старше трех лет назначают Пирогенал внутримышечно дважды в неделю, постепенно увеличивая дозу с 5 МПД до 40-100 МПД, по 8-10 инъекций на курс. Детям с двухлетнего возраста назначают Продигиозан 1-3 раза в неделю, начиная с дозы 2-10 мкг и доводя до 15-200 мкг, по 5-8 инъекций на курс.
- Показаны еженедельные гемотрансфузии, введение плазмы и альбумина.
- При неэффективности лечения, а также в тяжелых случаях заболевания врач может назначить глюкокортикоиды (Преднизолон) курсом в 2-3 недели, с постепенным снижением дозы и последующей отменой препарата. Дозировка подбирается индивидуально. Цитостатики детям не назначают в связи с их токсичностью.
- Для борьбы с бляшками на ладонях и подошвах используют окклюзионные (герметичные) повязки с мазями: салициловой, серно-дегтярной, преднизолоновой. На пораженную кожу головы наносят теофиллиновую или папавериновую мазь.
- В стационарной и регрессивной стадиях псориаза детям назначают УФО, седативные ванны, фитотерапию. Хорошо зарекомендовал себя экстракт Сапропеля, который используют в виде аппликаций или ванн.
При сопутствующих псориазу частых простудных заболеваниях необходимо санировать источники инфекции: вылечить кариозные зубы, провести дегельминтизацию, если показано – произвести тонзилэктомию и аденотомию. Желательным этапом в лечении псориаза является санаторно-курортное лечение.
Нужно помнить, что псориаз – хроническое заболевание, характеризующиеся периодами обострения и ремиссии, и быть готовым к длительному и регулярному лечению.
Ребенку необходимо прививать здоровый образ жизни, учить его справляться со стрессами, спокойно реагировать на выпады сверстников. Особенно сложна ситуация с детьми, у которых поражена кожа лица. Все члены семьи должны поддерживать больного ребенка, что поможет ему избежать возникновения комплексов и вырасти социально адаптированным человеком.
К какому врачу обратиться
Псориаз у детей лечит дерматолог. Если поражается не только кожа, но и суставы, показана консультация ревматолога, при развитии конъюнктивита — офтальмолога. Необходимо санировать очаги хронической инфекции, посетив стоматолога, инфекциониста, ЛОР-врача. Если есть затруднения в дифференциальной диагностике псориаза и аллергических заболеваний — необходимо обратиться к аллергологу. В лечении больного помогают диетолог, физиотерапевт, психолог.
