Ярко выраженная симптоматика острого панкреатита наглядно демонстрирует серьезность данного заболевания. Оно не только доставляет пациентам физические мучения, подчас непереносимые, но и может угрожать их жизни. Некоторых больных может спасти лишь своевременное хирургическое вмешательство. Поэтому при малейшем подозрении на развитие острого панкреатита следует не ждать, что «все само как-нибудь пройдет», а безотлагательно обращаться к профессионалам. Такими специалистами являются только хирурги.
Общие сведения
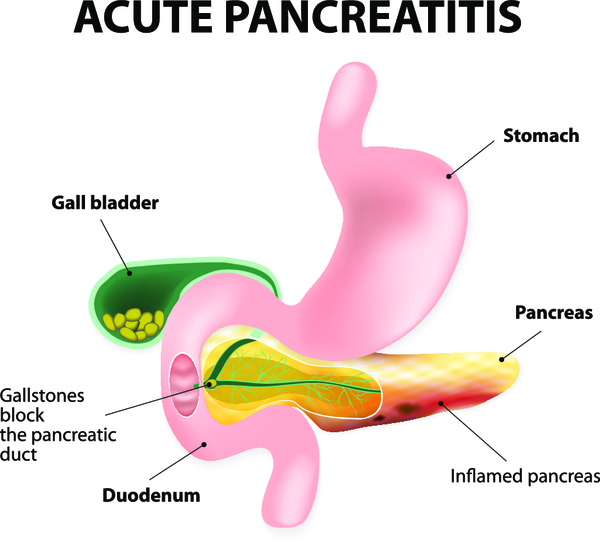
При остром панкреатите в поджелудочной железе возникает сильное воспаление. Оно развивается вследствие чрезмерной активации собственных ферментов, вырабатываемых и в норме этим органом. Но агрессивные вещества вместо компонентов пищи переваривают саму железу (аутолиз), приводя к ее воспалению, отеку и разрушению.
Болезнь настигает преимущественно людей в возрасте от 30 до 60 лет, среди них преобладают женщины. В отличие от своего хронического собрата при легком течении острый панкреатит может быть обратимым. Пораженная недугом панкреатическая ткань полностью восстанавливается без каких-либо дистрофических изменений. Но, увы, в случае тяжелых и/или молниеносных форм до 20% больных погибают.
Причины болезни
Своим возникновением острый панкреатит может быть обязан различным факторам. У отдельных пациентов наблюдается сочетание сразу нескольких из них. Наиболее частыми причинами оказываются:
- патология любого отдела системы желчевыделения (камни, холангиты, холециститы и др.);
- алкогольные возлияния;
- повреждение поджелудочной железы лекарственными препаратами;
- травма.
Гораздо реже острый панкреатит ассоциирован с:
- диетическими погрешностями (жирные, острые продукты);
- сосудистыми проблемами (аневризма, атеросклероз, тромбоз и др.), ведущим к ухудшению панкреатического кровоснабжения;
- недугами желудка, двенадцатиперстной кишки (большие полипы, язвы, дивертикулы, воспалительные процессы);
- блокированием главного протока поджелудочной железы (новообразование, камень, рубцы);
- инфекцией (вирусной, бактериальной, паразитарной);
- отягощенной наследственностью;
- лекарственными препаратами (азатиоприн, мочегонные, гормоны, сульфаниламиды, средства для наркоза, антибиотики и др.);
- хирургическими операциями;
- отравлениями (растворители, тяжелые металлы и др.);
- аллергией.
У 10% пациентов даже после всестороннего обследования не получается установить точную причину возникновения острого панкреатита.
Симптоматика

Острому панкреатиту присуще внезапное начало. Нередко недуг впервые проявляется в ночное время (особенно после застолья). Выраженность появившихся клинических проявлений зависят от тяжести некротических изменений (разрушения железы), ведь некроз бывает мелко- и крупноочаговым (когда поражаются отдельные участки панкреатической ткани) или тотальным (поражение всего органа). Как правило, больных беспокоит большая часть нижеперечисленных симптомов:
- сильные боли в подложечной области и подреберьях (чаще в левом), которые зачастую отдают в плечевой пояс, левую ключицу, спину, лопатки (крайне редко боли могут отсутствовать);
- лихорадка и озноб;
- тошнота;
- мучительная многократная рвота, которая не ведет к облегчению;
- общая слабость;
- вздутие живота;
- задержка выделения газов и стула;
- поносы;
- учащенное сердцебиение.
Диагностика
При наличии перечисленных клинических признаков пациент должен быть отправлен в стационар с хирургическим отделением, ведь неспециалисты могут недооценить остроту ситуации, а опытный врачебный глаз при быстром осмотре такого больного заметит:
- патологическую бледность (у пациента может начаться панкреатогенный шок) или желтушность кожи (при отеке увеличившаяся поджелудочная железа может сдавливать желчные пути);
- вынужденное положение (для борьбы с интенсивными болями пациенты ложатся на живот или становятся в коленно-локтевую позу);
- характерные синюшные пятна возле пупка или в иных зонах живота;
- раздутый из-за газов живот.
При прощупывании (пальпации) доктор определит болезненность и напряжение мышц в специфичных именно для поджелудочной железы точках и зонах живота. При сильном отеке поджелудочной железы можно даже пропальпировать сам больной орган.
Предварительный диагноз должен подкрепляться результатами лабораторного и инструментального обследования. Учитывая остроту и серьезность заподозренного недуга, диагностические процедуры должны осуществляться в клинике. Пациентам могут понадобиться:
- клинический анализ крови (отмечаются воспалительные изменения и анемия);
- диастаза мочи (показатель быстро повышается, но и скоро нормализуется, поэтому информативен на начальных стадиях болезни);
- биохимическое исследование крови (повышение панкреатических ферментов – липазы, рибонуклеазы, амилазы, эластазы-1 тоже присуще началу заболевания, могут увеличиваться содержание глюкозы, острофазовых белков, билирубина);
- УЗИ, КТ с контрастом, МРТ (выявляют увеличение отдельных частей поджелудочной железы или всего органа, зоны воспаления и некроза, кисты, камни, опухоли);
- эндоскопическая ультрасонография (помимо оценки размеров и структуры поджелудочной железы, исследование изучает состояние ее протоков); ангиография (может подтвердить расстройства кровоснабжения воспаленной поджелудочной железы);
- лапароскопия (осуществляет непосредственный визуальный осмотр органов, находящихся в брюшной полости, обнаруживая свидетельства острого панкреатита: области жирового некроза на брюшине и сальниках, излишнюю жидкость в животе, разные кровоизлияния, покраснение брюшины, отек сальников).
Первая помощь
Самой лучшей первой помощью в случае острого панкреатита является экстренная госпитализация в отделение хирургической направленности или даже в реанимацию, ведь чем скорее начнется адекватное лечение, тем проще подавить грозное заболевание.
До приезда докторов пациенту строго запрещается любая пища (и твердая, и жидкая) и даже питье, иначе компоненты еды еще больше активируют агрессивные ферменты, безжалостно разрушающие и так пострадавшую поджелудочную железу. Любая самодеятельность с лекарствами крайне нежелательна. Однако при совсем нестерпимых болях можно попытаться принять спазмолитики (метацин, метеоспазмил, дицетел, бускопан, дюспаталин и др.) и/или болеутоляющие (баралгин, найз, нурофен и др.). А вот со знакомым многим пузырем со льдом лучше повременить до установки подлинной природы болезни. Холод может усугубить сосудистый спазм и спастические боли.
Чем скорее пациент доставлен в стационар, тем больше шансов купировать и излечить заболевание.
К какому врачу обратиться
При появлении признаков острого панкреатита следует вызвать «Скорую помощь». В стационаре больного осмотрит хирург, при необходимости пациент будет прооперирован. В других случаях проводится консервативное лечение по назначениям гастроэнтеролога. В тяжелых ситуациях больной поступает в отделение интенсивной терапии, где за ним наблюдает врач анестезиолог-реаниматолог. После перенесенного острого панкреатита необходим подбор диеты с помощью врача-диетолога.
