Синусит – воспалительное заболевание одной или сразу нескольких придаточных околоносовых пазух. Обычно болезнь возникает, как осложнение инфекционных, вирусных и других заболеваний верхних дыхательных путей, связанных с нарушением сообщения полости пазух с внешней средой.
В развитии синуситов ключевую роль играет нарушение оттока слизи из околоносовых пазух в результате отека слизистой оболочки. В пазухе, изолированной от внешней среды, происходит замещение воздуха, которым она заполнена в норме, жидкостью. Такая среда является идеальной для размножения бактерий, которые провоцируют развитие воспалительного процесса.
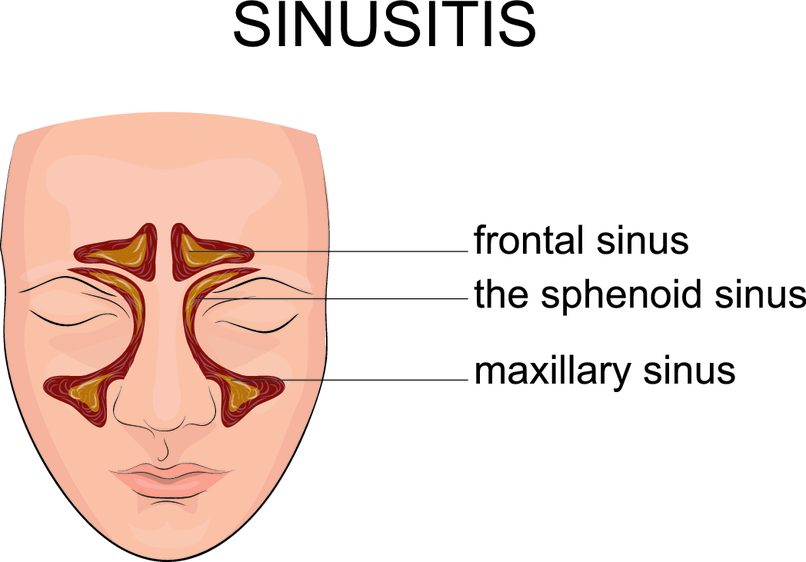
В зависимости от того, в какой пазухе начался воспалительный процесс, выделяют:
- фронтит – воспаление одной или обеих лобных пазух;
- гайморит – воспалительный процесс локализован в одной или обеих верхнечелюстных (гайморовых) пазухах;
- сфеноидит – воспаление клиновидной пазухи.
Возможно одновременное воспаление сразу нескольких придаточных пазух носа. В таком случае речь идет о полисинусите.
Симптомы синуситов
Обычно синуситы возникают на фоне простудных заболеваний или аллергических ринитов. Для любого вида заболевания характерны общие симптомы интоксикации (слабость, повышение температуры тела). Также для всех форм острых и хронических синуситов характерны следующие признаки:
- сильная заложенность носа, иногда только с одной стороны;
- выделение из носовых ходов зелено-желтой, а иногда и гнойной, слизи;
- ослабление обоняния;
- головная боль, меняющая интенсивность при наклонах головы;
- боль и покраснение участка кожи на лице над воспаленной околоносовой пазухой.
Отличием в симптоматике синуситов является различная локализация боли. При фронтитах больные ощущают боль над переносицей и в области лба, а при гайморите – в области щек, ниже глаз. При этмоидитах болевые ощущения могут ощущаться, как области переносицы, так и в области лба, возможна иррадиация даже в затылок.
Диагностика синуситов
При появлении симптомов заболевания следует обратиться к врачу. Заподозрить у себя это заболевание можно и самостоятельно, но самолечение недопустимо, поскольку при неправильном или несвоевременном лечении синуситов возможно развитие очень тяжелых осложнений.
Обычно установка диагноза не вызывает у затруднений у оториноларинголога. Врач проводит общий осмотр больного, выполняет риноскопию (осмотр слизистой носовой полости) и направляет пациента на рентгеноскопию черепа, которая является «золотым стандартом» в диагностике синуситов. В редких случаях этого исследования оказывается недостаточно для точной установки диагноза, и тогда врач может рекомендовать пройти компьютерную томографию черепа.
Лечение синуситов
Консервативное лечение
Симптоматическое лечение включат в себя назначение жаропонижающих (парацетамол, нурофен), антигистаминных (тавегил, кларитин) и обезболивающих препаратов.
Для устранения отека слизистой оболочки пазух и полости носа, а также восстановления оттока содержимого из них, применяются местные сосудосуживающие препараты (називин, глазолин и др.) Независимо от того, какую лекарственную форму этих препаратов предпочтет пациент (спреи, капли), не рекомендуется их применение больше 5-7 дней. Также необходимо соблюдать кратность применения сосудосуживающих средств и использовать их только в тех случаях, когда необходимо облегчить носовое дыхание.
При отсутствии эффекта от местных сосудосуживающих препаратов врач может назначить аэрозоли, содержащие кортикостероидные гормоны.
Антибактериальная терапия при синуситах показана в тех случаях, когда доказана бактериальная природа заболевания. Врач может заподозрить гнойный синусит, если отделяемое из носовых ходов гнойное, головная боль и боль в проекции пазух не уменьшается через неделю на фоне проводимой терапии. Антибактериальная терапия может быть начата и раньше при тяжелом течении заболевания, независимо от его продолжительности.
С учетом индивидуальных особенностей пациента, его возраста, чувствительности возбудителя к антибиотикам, врач может назначить препараты из группы пенициллинов, цефаллоспоринов, сульфаниламидные препараты, макролиды. Длительность курса терапии определяет врач. В подавляющем большинстве случаев улучшение у больных наступает уже через 2-3 дня после начала лечения антибиотиками.
Высокой эффективностью при лечении синуситов обладают антибактериальные препараты местного действия, поскольку при их применении в очаге воспаления создается максимальная концентрация лекарственного вещества.
Не стоит без назначения врача самостоятельно принимать антибиотики, поскольку они могут оказаться абсолютно неэффективными (например, при вирусном синусите) и даже нанести вред организму.
Местное лечение синуситов включает в себя промывание пазух носа, физиотерапию, ингаляции с добавлением муколитических средств, согревающие компрессы (сухое тепло).
Хирургическое лечение
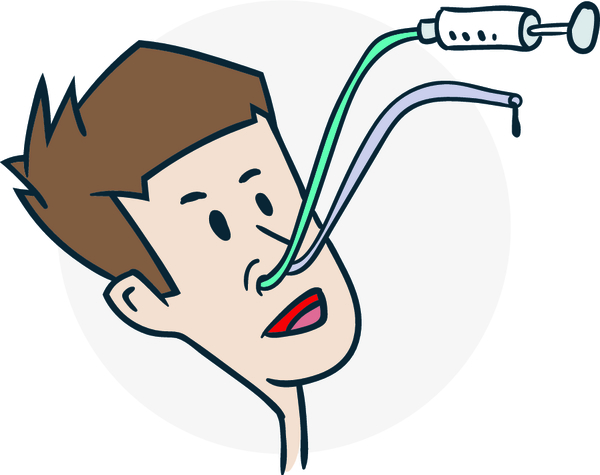
Хирургическое лечение применяется только в том случае, если консервативное лечение не принесло результатов. В случае необходимости для дренирования гайморовой и лобной пазух может быть выполнена их пункция. Такая манипуляция показана также пациентам, у которых нормальный отток содержимого из пазух не может быть восстановлен в силу анатомических особенностей (искривление перегородки носа, врожденные деформации) или из-за других заболеваний (полипы).
Операция выполняется под общим или местным наркозом. В ходе нее операции врач очищает пазуху от скопившейся слизи, промывает раствором фурацилина или диоксидина, вводит антибактериальные и противовоспалительные препараты.
Необходимо правильно лечить острые синуситы, поскольку хронические процессы в придаточных пазухах носа труднее поддаются лечению, а наличие постоянного воспалительного очага вблизи глаз и головного мозга может стать «бомбой замедленного действия».
К какому врачу обратиться
Лечением синуситов занимается ЛОР-врач. Также в лечении участвует врач-физиотерапевт.
