Сдавление головного мозга наблюдается у 5 % пациентов с черепно-мозговой травмой и внутричерепной гематомой. Кроме этого, такое состояние может провоцироваться отеком головного мозга, гидроцефалией или присутствием опухоли. Основными клиническими признаками сдавления мозга являются тяжелые общемозговые симптомы, которые развиваются на фоне повышения внутричерепного давления. В этой статье мы ознакомим вас с причинами, основными проявлениями, правилами оказания неотложной помощи пострадавшему и способами лечения сдавления тканей головного мозга.
Компрессия тканей мозга является опасным состоянием и угрожает жизни пострадавшего, т. к. их сдавление, вызывающееся прогрессирующей внутричерепной гипертензией, приводит к гибели клеток мозга и развитию в большинстве случаев необратимых неврологических симптомов. Доля смертельных исходов при таком состоянии составляет около 30-50 %, а инвалидизация пострадавших после черепно-мозговых травм достигает 30 %.
При травмах, нарастающей гидроцефалии, отеке или инсультах сдавление мозга протекает остро. Такое быстрое развитие этого опасного состояния приводит к массовой гибели клеток различных участков мозга и необратимым изменениям их функций. При развитии опухолевых процессов сдавление тканей происходит более медленно, и процесс протекает хронически. Такая длительная и медленно развивающаяся церебральная компрессия дает возможность тканям в некоторой степени приспособиться к создавшимся патологическим условиям.
Симптомы сдавления головного мозга обусловливаются многими факторами и на начальных этапах не сразу замечаются, т. к. они проявляются слабо. В большинстве случаев у больных после травм появляется «светлый промежуток», который может длиться несколько минут или около 36-48 часов (а в случае субарахноидальных гематом до 6-7 суток). В этот период у пострадавшего нет признаков тяжелой травмы тканей мозга, и он находится в сознании. После завершения этого промежутка у больного резко ухудшается общее состояние, а сознание может нарушаться от сопора до комы.
Причины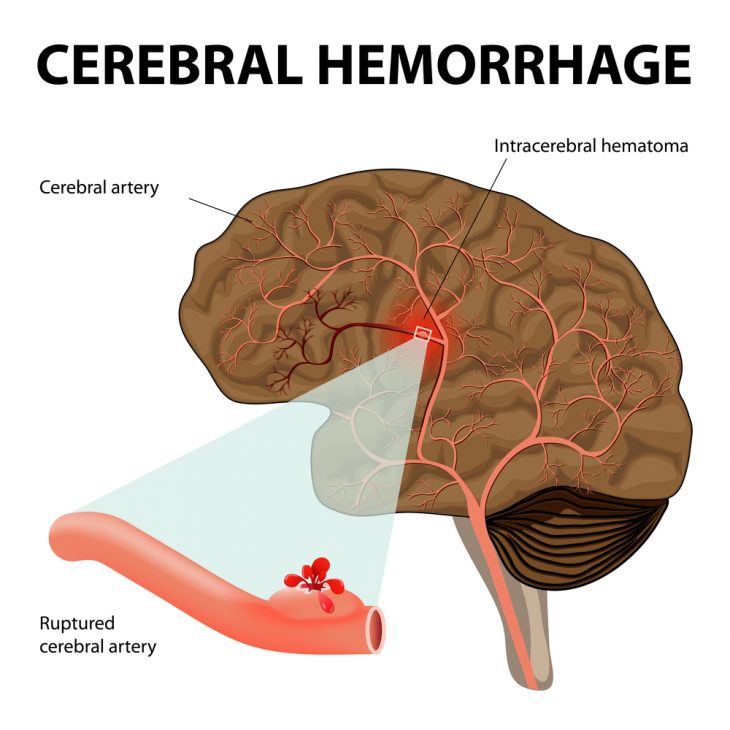
Самой частой причиной церебральной компрессии становится внутричерепная гематома. Она может быть:
- субдуральной;
- внутрижелудочковой;
- эпидуральной;
- внутримозговой.
Спровоцировать ее появление могут различные травмы или разрывы сосудов.
Еще одной причиной сдавления тканей мозга может становиться перелом черепа. При такой травме осколки костей могут вдавливаться вовнутрь и сжимать мозг. Кроме этого, повреждения черепа могут сопровождаться разрывом субарахноидальных цистерн и образованием субдуральных гигром (локальных скоплений в субдуральном пространстве спинномозговой жидкости) или пневмоцефалией (накоплением воздуха в полости черепа из-за нарушения его целостности). В более редких случаях компрессия тканей мозга вызывается опухолевым процессом (астроцитома, глиома, аденома гипофиза и др.).
Симптомы
Характер симптомов при сдавлении мозга зависит от следующих факторов:
- причина компрессии;
- локализация и размер сдавливающего ткани мозга образования;
- скорость увеличения объемов сдавливающего образования;
- компенсаторные способности тканей мозга.
При посттравматическом сдавлении головного мозга у больного в большинстве случаев наблюдается «светлый промежуток». В этот период у пострадавшего признаки нарушения сознания и поражения тканей мозга отсутствуют. Его продолжительность может составлять от нескольких минут до 1,5-2 суток. Если компрессия провоцируется субдуральной гематомой, то «светлый промежуток» может продолжаться 6-7 суток. В случаях тяжелого поражения тканей мозга такой период в большинстве случаев отсутствует.
Сдавление головного мозга характеризуется общемозговыми и возникающими и прогрессирующими параллельно очаговыми симптомами. При эпидуральной гематоме они проявляются в равной мере, а при появлении субдуральной гематомы в большей мере выражены общемозговые симптомы. В таких случаях у пострадавшего отмечаются застойные явления в глазном дне, разный размер зрачков выявляется редко, а психомоторное возбуждение и брадикардия не наблюдаются.
Внутримозговые гематомы наблюдаются значительно реже и обычно бывают небольших размеров. Как правило, они появляются при ушибе мозга и сопровождаются острым и ранним развитием общемозговых и очаговых симптомом.
Внутрижелудочковые гематомы обычно редко наблюдаются самостоятельно, они присутствуют на фоне внутримозговых. Их проявления возникают очень быстро – сразу же после травмы. Период психомоторного возбуждения при таких гематомах очень короткий, и у больного остро развиваются нарушения сознания и вегетативные расстройства. Прогноз при внутрижелудочковых гематомах всегда очень неблагоприятный.
При сдавлении мозга, спровоцированном субдуральными гигромами, клинические проявления напоминают картину субдуральной гематомы. При таких травмах определить точную причину компрессии мозга возможно только после выполнения КТ или МРТ.
Если церебральная компрессия провоцируется пневмоцефалией, то проявления сдавления напоминают симптомы эпидуральной гематомы и могут дополняться ликвореей (вытеканием спинномозговой жидкости из носа и ушей). При невыраженной пневмоцефалии у пострадавшего могут наблюдаться только головные боли и ощущения булькания и переливания жидкости в голове.
При церебральной компрессии, наступившей вследствие вдавленного перелома черепа, у пострадавшего появляются очаговые симптомы, а при раздражении коры мозга могут развиваться эпилептические припадки.
Общемозговые симптомы

После завершения «светлого промежутка» у больного появляется многократная рвота и резко ухудшается общее состояние. Появляются следующие симптомы:
- четко локализованная и интенсивная головная боль;
- бред;
- галлюцинации;
- психомоторное возбуждение;
- нарушения сна.
Позднее психомоторное возбуждение сменяется торможением, и пострадавший становится апатичным, заторможенным и вялым. После этого проявляются признаки нарушения сознания, прогрессирующие от сопора до комы.
У больного появляются симптомы расстройств деятельности сердца, сосудов и дыхания. Они вызываются смещением структур мозга в сторону большого затылочного отверстия, которое провоцируется нарастанием внутричерепной гипертензии. Из-за этого продолговатый мозг ущемляется, а функции находящихся в нем центров нарушаются, вызывая расстройства в деятельности сердца и дыхания. У больного появляются следующие симптомы:
- учащается дыхание (до 60 в минуту);
- вдох и выдох становятся шумными (дыхание Чейна-Стокса);
- появляется прогрессирующее замедление пульса (40 уд. в минуту и ниже);
- показатели артериального давления повышаются;
- кожные покровы на лице и конечностях становятся цианотичными.
Вследствие таких нарушений у больного развивается застойная пневмония и отек легких. Температура повышается до 41 °С, появляются менингеальные симптомы, а впоследствии развивается тахикардия и гипотензия. У больного наблюдаются периоды отсутствия дыхания. Со временем их продолжительность увеличивается, а пульс плохо прощупывается и становится нитевидным.
Очаговые симптомы
Характер очаговых симптомов полностью зависит от области локализации компрессии тканей мозга.
Со стороны поражения у больного могут появляться следующие признаки:
- раздвоение рассматриваемого предмета;
- косоглазие;
- расширение зрачка;
- опущение верхнего века;
- «парусящая» щека;
- асимметричность лица;
- невозможность полного смыкания век и др.
С противоположной поражению стороны у больного могут появляться такие симптомы:
- параличи;
- парезы;
- понижение чувствительности к различным раздражителям;
- снижение или полное отсутствие сухожильных рефлексов;
- нарушения глотания;
- расстройства координации;
- дисфония.
У некоторых больных могут наблюдаться эпилептические припадки, парез всех конечностей (тетрапарез) или горметонические судороги, проявляющиеся в приступообразном повышении тонуса мышц конечностей, иногда приводящему их к спонтанному перемещению.
Первая помощь
При признаках черепно-мозговой травмы или сдавления головного мозга необходимы следующие мероприятия:
- Пострадавшего аккуратно перенести в безопасное место.
- Вызвать бригаду скорой помощи.
- Уложить на спину. Если сознание отсутствует, то голову следует повернуть набок (для профилактики аспирации рвотными массами).
- Приложить к голове холод.
- При отсутствии сокращений сердца или дыхания провести реанимационные мероприятия (искусственное дыхание и непрямой массаж сердца). До прибытия медиков постоянно контролировать дыхание.
- При наличии раны наложить асептическую повязку.
- Для переноса пострадавшего использовать жесткие носилки.
Транспортировка больного в лечебное учреждение должна быть максимально щадящей. Поверхность, на которой он будет лежать, должна быть полностью неподвижной и не слишком жесткой. Для обеспечения неподвижности головы выполняется фиксация шейного отдела позвоночника.
Диагностика
Для выявления сдавления тканей мозга врач руководствуется данными о травме и результатами неврологического осмотра. Если больной находится не в сознании, то доктор уточняет информацию о происшествии у тех лиц, которые при нем присутствовали. Для уточнения диагноза проводятся следующие инструментальные методы диагностики:
- МРТ – позволяет определить участок ишемии мозга и очаги ушиба, установить степень компрессии и изучить состояние проводящих путей;
- КТ – позволяет установить вид вызывающего компрессию образования, его локализацию и размер, выявляет наличие отека мозга и определяет степень смещения структур мозга.
Лечение
Все пострадавшие с подозрением на черепно-мозговую травму и церебральную компрессию обязательно госпитализируются в стационар для проведения детальной диагностики и определения тактики дальнейшего лечения. Для устранения причин, вызвавших сдавление мозга, выполняется хирургическая операция, направленная на удаление гематомы, костных отломков и т. п.
Перед ее проведением для стабилизации состояния больного проводится гемостатическая и дегидратационная терапия, устранение расстройств дыхания (ИВЛ при необходимости), профилактическая антибиотикотерапия, купирование судорог (при необходимости) и др. На фоне лечения постоянно осуществляется мониторинг внутричерепного и артериального давления, частоты сердечных сокращений и дыхания.
Показаниями к выполнению хирургического вмешательства для удаления внутричерепной гематомы становятся такие клинические случаи:
- наличие любых признаков компрессии мозга – очаговых или общемозговых симптомов;
- толщина эпидуральной гематомы более 1,5 см;
- объем внутримозговой или эпидуральной гематомы более 20 мл (для субтенториальных) и более 50 мл (для супратенториальных);
- нарушения или ухудшения сознания после завершения «светлого промежутка»;
- окклюзионная гидроцефалия, вызванная гематомой задней черепной ямки малого объема (менее 20 мл);
- стойкая и неподдающаяся устранению внутричерепная гипертензия (более 20 мм рт. ст.);
- выявление на КТ хотя бы одного из следующих признаков: сдавление гомолатерального бокового желудочка с гидроцефалией, изменение формы базальных цистерн, латеральное смещение более 5 мм срединных структур.
При необходимости удаления острых гематом проводится трепанация черепа, удаление гематомы и устранение кровотечения. Если размер и место локализации гематомы были определены при помощи МРТ или КТ, то выполняется костнопластическая трепанация. В других случаях после линейного разреза кожных покровов проводится резекционная трепанация.
В случаях подострого или хронического течения гематом для их удаления выполняются фрезевые отверстия. В некоторых случаях для удаления скоплений крови может применяться их эндоскопическая эвакуация.
Методика для остановки кровотечения выбирается в зависимости от вида кровоточащего сосуда:
- коагуляция – для устранения кровотечения из менингеальных или мозговых сосудов;
- ушивание, пластика, перевязка или прижатие гемостатической губки – для устранения дефектов синуса;
- промазывание хирургическим воском краев отломков черепа – для устранения кровотечений из диплоитических вен.
При выявлении размозжения тканей мозга выполняется удаление пострадавших участков при помощи микрохирургической техники. Если сдавление тканей мозга вызывается абсцессом или опухолевым процессом, то выполняется их радикальное иссечение. А при невозможности устранения причин гидроцефалии проводится шунтирующая операция – люмбоперитонеальное или вентикулоперитонеальное шунтрование. Для их выполнения применяются шунтирующие системы (дренажные трубки с односторонним клапаном), обеспечивающие отток избыточного объема спинномозговой жидкости из черепа.
После выполнения нейрохирургического вмешательства пострадавшего доставляют в отделение интенсивной терапии и проводят:
- мероприятия для поддержания жизненно важных функций – ИВЛ, мониторинг деятельности сердца;
- антибиотикотерапию для профилактики гнойных осложнений;
- дегидратационную терапию для предотвращения отека тканей мозга;
- введение ноотропов и нейропротекторов для восстановления тканей и функций мозга;
- симптоматическую терапию (успокоительные, противосудорожные препараты и др.).
После завершения послеоперационного лечения больному необходима длительная реабилитация и диспансерное наблюдение, включающее проведение контрольных КТ и МРТ, данные которых позволяют оценивать степень восстановления мозга и выявлять развитие возможных осложнений.
Прогнозы
Исходы травм со сдавлением головного мозга оцениваются в баллах по шкале Глазго. Чем ниже эти показатели, тем больше вероятность наступления летального исхода пострадавшего или его перехода в вегетативное состояние. Благодаря использованию современных нейрохирургических диагностических и лечебных методик процент смертности пациентов с церебральной компрессией удалось снизить.
Выжившие больные часто становятся инвалидами. У них могут развиваться:
- нарушения психики;
- эпилепсия;
- тяжелые двигательные нарушения;
- нарушения речи.
Сдавление головного мозга является опасным и тяжелым состоянием, которое нуждается в оказании неотложной помощи и проведении адекватного лечения. При отсутствии своевременных мер риск наступления летального исхода и развития тяжелых осложнений, приводящих к пожизненной инвалидизации, существенно возрастает.
К какому врачу обратиться
При признаках черепно-мозговой травмы и компрессии мозга необходимо вызвать бригаду скорой помощи. Пострадавшего необходимо транспортировать в лечебное учреждение, где его лечение должно проводиться нейрохирургом. Для уточнения диагноза и получения всех данных о причинах компрессии мозговых тканей назначается КТ и/или МРТ.
Врач-педиатр Е. О. Комаровский рассказывает о травмах головы у ребенка:
