Рассматриваемый в рамках этой статьи недуг чаще всего развивается вследствие язвенной болезни двенадцатиперстной кишки, но иногда причинами его возникновения становятся препилорические язвы и язвы пилорического канала, пилороспазм, сдавления воспаленными тканями двенадцатиперстной кишки, обтурации ее просвета отечными тканями, новообразованиями желудка. Все эти патологии способны вызывать формирование пилородуоденального стеноза, который характеризуется стенозом (сужением просвета) начального отдела двенадцатиперстной кишки или конечного (выходного) отдела желудка. Обычно такое нарушение возникает у лиц, которые длительно болеют язвенной болезнью с частыми рецидивами.
По данным статистики рассматривая патология обнаруживается в 3 (а по некоторым данным в 5) раза чаще у мужчин, чем у женщин. Почему она развивается? Как проявляется, выявляется и лечится пилородуоденальный стеноз? Ответы на поставленные вопросы вы найдете в этой статье.
Как развивается это заболевание
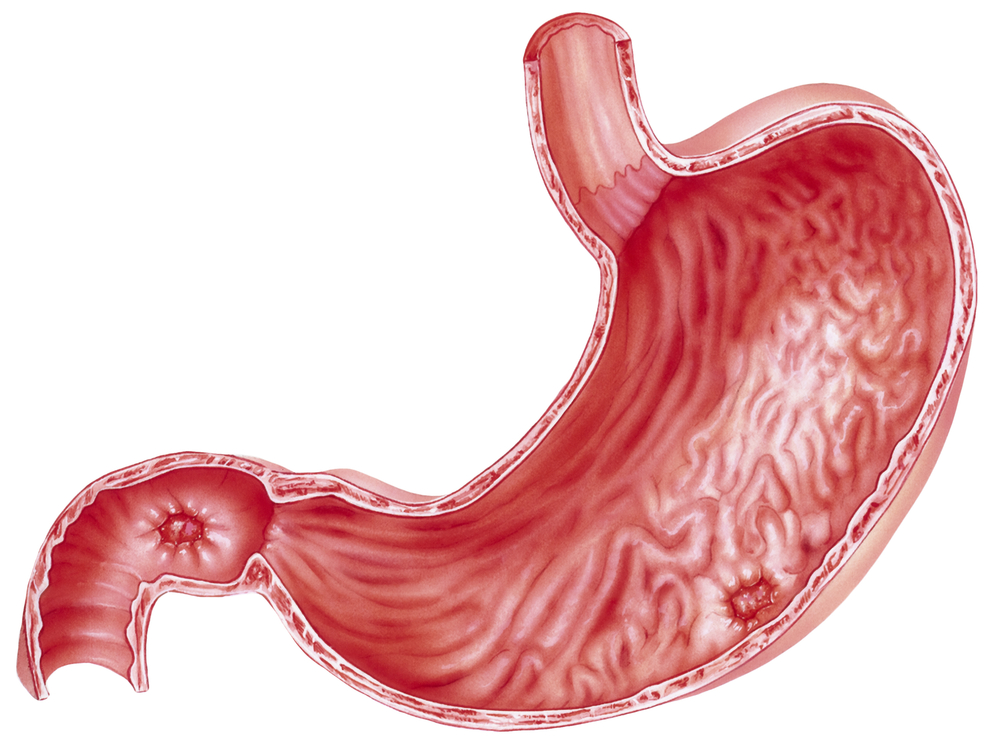
Пилородуоденальный стеноз может протекать в двух формах – органической или функциональной:
- При органической форме в 95 % клинических случаев сужение просвета верхне-горизонтального отдела двенадцатиперстной кишки или конечного отдела желудка происходит из-за рубцевания ранее возникших в двенадцатиперстной кишке язв. Однако иногда такая патология может возникать вследствие наличия в этих областях злокачественных опухолевых процессов.
- Функциональная форма пилородуоденального стеноза провоцируется возникающими мышечными спазмами. Такие процессы могут становиться следствием обострений язвенной болезни, сопровождающихся отеком и воспалением слизистой.
После формирования участка сужения нарушается выведение пищи из желудка в тонкий кишечник. Пищевая масса надолго задерживается в органе и вызывает его переполненность. Такое перенапряжение желудочных стенок вызывает их растяжение, которое в еще большей мере задерживает эвакуацию пищевой массы. Под воздействием вышеописанных факторов желудок со временем расширяется, и такое состояние органа называется гастрэктазией.
Постоянный застой пищи приводит к развитию диспепсии и нарушению всасывания жидкости, приводящему к обезвоживанию. В свою очередь эти процессы провоцируют изменения в электролитном равновесии.
Стадии
Клиническое развитие пилородуоденального стеноза протекает по таким стадиям:
- I – компенсации. Не сопровождается выраженными симптомами.
- II – субкомпенсации. У больного уже есть все признаки стеноза, и они с течением времени постоянно усугубляются.
- III – декомпенсации. Патология достигает пика развития, желудок становится атоничным, а его стенки истончаются настолько, что восстановление моторно-эвакуаторной функции становится невозможным.
Симптомы при стадии компенсации
При компенсации стеноза у пациента отсутствуют выраженные и постоянно присутствующие симптомы. В этом периоде болезни после приема пищи периодически возникают следующие проявления:
- ощущения переполненности и тяжести в желудке;
- изжога;
- отрыжка;
- продолжительные боли.
Кроме вышеописанных признаков пилородуоденального стеноза у пациента присутствуют симптомы язвенной болезни.
На этой стадии заболевания у больных случаются эпизоды рвоты, которая не приносит ощущения облегчения. Выделяющиеся при этом рвотные массы имеют большой объем, так как из-за сужения в желудке скапливается много пищи.
Симптомы при стадии субкомпенсации
На этом этапе развития пилородуоденальный стеноза больной предъявляет жалобы на значительное усиление ощущений переполненности и тяжести в эпигастральной области. Более выраженными становятся и другие проявления заболевания:
- отрыжка из-за длительного застоя пищевой массы в полости желудка имеет запах тухлых яиц;
- боли становятся коликообразными и возникают чаще, они провоцируются усиленной перистальтикой органа и сопровождаются урчанием в животе;
- рвота происходит почти каждый день, а иногда больной сам провоцирует ее для облегчения общего состояния;
- рвотные массы остаются обильными и в них присутствуют кусочки непереваренной еды;
- вес снижается из-за нарушения пищеварения и аппетита.
При осмотре больного с худощавым телосложением на его передней стенке брюшной полости заметна волнообразная перистальтика, которая изменяет форму живота. До приема завтрака у таких пациентов присутствует так называемый шум плеска в желудке, возникающий при быстрой перемене положения тела или при ударе пальцами по эпигастральной области.
Симптомы в стадии декомпенсации

На этом запущенном этапе заболевания застой в желудке становится максимально выраженным, а желудок – полностью атоничным. При этом стенки органа перерастягиваются и истончаются настолько, что восстановление эвакуаторной функции становится невозможным. Из-за постоянного застоя пищи и выраженных диспепсических явлений состояние пациента значительно ухудшается.
Больной нередко, почти каждый день, страдает от многократной рвоты, а ощущения переполненности и распирания в эпигастральной области становятся настолько нестерпимыми, что человек провоцирует возникновение рвоты искусственно или обращается к медикам с просьбой промыть желудок через зонд. При этом из желудка выделяются зловонные массы, в которых присутствуют кусочки пищи, принятой несколько дней назад.
- В стадии декомпенсации пилородуоденальный стеноз настолько изматывает пациента, что он становится адинамичным, истощенным и обезвоженным.
- Больной испытывает постоянную жажду, у него существенно уменьшается объем выделяемой мочи, кожа становится сухой и со сниженным тургором.
- При осмотре полости рта отмечается сухость языка и слизистых оболочек.
- На брюшной стенке истощенных больных с III стадией пилородуоденального стеноза визуализируются контуры перерастянутого желудка.
- При прощупывании живота, как и при стадии субкомпенсации, определяется симптом «шума плеска».
Осложнения
Длительное обезвоживание, вызываемое нарушением усвоения поступающей в желудок жидкости, приводит к появлению частых головокружений и обморочных состояний. Такие приступы обычно возникают при резком вставании с кровати (например, после ночного сна или дневного отдыха). У больного понижается артериальное давление, пульс становится частым, появляется склонность к наступлению коллапса. При осмотре пациента врач выявляет бледность кожи, снижение ее тургора и уменьшение суточного диуреза.
Такое последствие обезвоживания и усвоения питательных веществ, как нарушение электролитного баланса, при пилородуоденальном стенозе приводит к снижению уровня К+ до отметки менее 3,5 ммоль/л и проявляется возникновением мышечной слабости. При понижении показателей К+ в плазме крови до 1,5 ммоль/л у больного может развиваться паралич диафрагмы и межреберных мышц, остановка работы сердца и дыхания. Остановка сердца при пилородуоденальном стенозе происходит во время систолы органа (то есть в момент сокращения).
Во время развивающейся гипокалиемии выявляются следующие симптомы:
- артериальная гипотония (преимущественно диастолическая);
- изменения в ритме сердца;
- присутствие на верхушке сердца систолического шума;
- увеличение границ сердца;
- на ЭКГ: увеличение интервала Q-T, возникновение зубца U, уплощение и уменьшение амплитуды зубца Т.
Кроме нарушений в функционировании сердца, гипокалиемия при пилородуоденальном стенозе способна провоцировать динамическую кишечную непроходимость.
Постоянное обезвоживание может становиться причиной уменьшения почечного кровотока, и такое нарушение кровообращения приводит к снижению клубочковой фильтрации и уменьшению объема выделяемой мочи. Из-за таких нарушений возникает азотемия, и почечная недостаточность приводит к невыведению кислых продуктов обмена веществ из крови. В результате таких отклонений в работе почек рН крови понижается и гипокалиемический алкалоз переходит в ацидоз – гипокалиемия заменяется гиперкалиемией.
Кроме гипокалиемии у пациентов с пилородуоденальным стенозом развивается гипохлоремия, существенно влияющая на нервно-мышечную возбудимость. При тяжелом течении недуга у больного на фоне такого состояния могут возникать признаки желудочной тетании:
- общие судороги;
- тонические спазмы жевательных мышц с ограничением подвижности височно-нижнечелюстного сустава;
- подрагивание лицевых мышц при постукивании на область лицевого нерва;
- феномен Труссо – тоническая судорога мышц кисти, появляющаяся при надавливании на нервно-сосудистый пучок плеча.
Возникающий вследствие пилородуоденального стеноза гипокалиемический и гипохлоремический алкалоз, протекающий параллельно с азотемией, при отсутствии своевременной и правильной терапии может становиться причиной смерти пациента.
Диагностика
Для выявления пилородуоденального стеноза проводятся следующее исследования:
- рентгенография желудка;
- эзофагогастродуоденоскопия (с проведением биопсии);
- анализы крови и мочи.
На I стадии на рентгеновском снимке могут выявляться только признаки незначительно расширенного желудка, сужение пилородуоденальной зоны и усиления сокращения стенок органа. Эвакуация введенной перед исследованием контрастной массы замедляется на 6-12 часов.
При II стадии патологии на снимке визуализируются признаки расширения желудка, наличия жидкости (при исследовании натощак), сужения пилородуоденальной зоны и ослабленной перистальтики. Эвакуация введенной перед исследованием массы контраста происходит через 24 часа (а через 6-12 часов после введения контраст еще выявляется).
При развитии III стадии стеноза выявляются рентгенологические признаки резкого растяжения желудка, нахождения жидкости при проведении исследования на голодный желудок, резко ослабленной перистальтики и сужения пилородуоденальной области. Эвакуация введенной перед исследованием контрастной массы происходит более чем через 24 часа.
Степень выраженности стеноза может определяться при помощи такого эндоскопического метода, как эзофагогастродуоденоскопия:
- на I стадии – пилородуоденальная зона сужается до 1-0,5 см, есть признаки рубцово-язвенных деформаций;
- на II – пилородуоденальная зона сужается до 0,5-0,3 см, есть признаки резких рубцовых деформаций и сильного растяжения органа, перистальтика значительно снижена;
- III – выявляются признаки огромного растяжения желудка, атрофии слизистой органа.
На поздних сроках заболевания в анализах мочи и крови выявляются признаки обезвоживания, метаболического алкалоза, гипопротеинемии и гипогликемии.
Для исключения ошибок при постановке диагноза проводится дифференциация пилородуоденального стеноза с сужениями этой области из-за раковых процессов выходного отдела желудка. Подтверждать или исключать такие онкологические заболевания дают возможность результаты эзофагогастродуоденоскопии, позволяющей проводить биопсию и гистологическое исследование забранных во время исследования тканей.
Лечение
Тактика лечения пилородуоденального стеноза определяется стадией его течения. Однако даже после успешной консервативной терапии устранение возникшего сужения зачастую может достигаться только хирургическим путем.
При компенсированной или субкомпенсированной форме пациентам назначается консервативная терапия, курс которой составляет 14-21 день.
- Главным образом цель лечения направляется на борьбу с язвенной болезнью. В результате таких мер устраняется инфильтрация тканей и проходимость привратника становится более полноценной.
- На фоне противоязвенного лечения одновременно проводится коррекция белкового дефицита и электролитного дисбаланса.
При подобном комплексном подходе к терапии недуга риск необходимости проведения хирургического вмешательства существенно уменьшается.
При компенсированном стенозе некоторые пациенты могут обходиться без операции 5-7 дней. В эти сроки проводится их активная подготовка к вмешательству путем проведения противоязвенной терапии.
При субкомпенсированном или декомпенсированном течении недуга больные с пилородуоденальным стенозом нуждаются в более комплексной подготовке к хирургическому лечению, так как на этой стадии заболевания у них присутствуют нарушения в кислотно-щелочном равновесии и электролитном балансе. Для устранения этих препятствий проводится курс следующих мероприятий:
- Устранение водно-электролитных изменений. Для этих целей проводятся внутривенные вливания растворов Альбумина, Декстрана, Протеина, растворы с ионами калия, хлора и натрия. Нарушения водного баланса устраняются вливанием раствора глюкозы.
- Противоязвенная терапия. Эти меры направляются на устранение острых проявлений заболевания: воспаления, отечности тканей, спазмов.
- Парентеральное питание. Такой подход к организации поступления питательных веществ позволяет устранять их дефицит в короткие сроки и улучшает общее состояние больного.
- Систематическая декомпрессия желудка. Эта мера помогает устранить напряжение на стенки органа и проводится при помощи аспирации желудочного содержимого через зонд.
Тактика хирургического лечения определяется клиническим случаем. Для устранения пилородуоденального стеноза могут проводиться такие операции:
- стволовая ваготомия в сочетании с дренирующими методиками (проводится путем классического или лапароскопического доступа);
- селективная проксимальная ваготомия в сочетании с пилоропластикой;
- ваготомия с антрумэктомией;
- гемигастрэктомия.
В послеоперационным периоде больным создаются условия для предотвращения затрудненности желудочной эвакуации. Иногда в первые сутки после вмешательства используется назальный зонд для проведения энтерального питания. Кроме этого, пациенту назначается симптоматическая терапия.
К какому врачу обратиться
При возникновении ощущений переполненности желудка, болей в эпигастральной области, отрыжки тухлым, изжоги и рвоты следует обратиться к гастроэнтерологу. Врач проведет необходимые диагностические мероприятия (ФГДС, рентгенографию, анализы крови и др.) и назначит необходимое лечение. Хирургические операции для устранения стеноза проводит абдоминальный хирург.
Пилородуоденальный стеноз возникает примерно у 10-40 % пациентов, страдающих от язвенной болезни, и проявляется сужением пилорического отдела желудка или начального отдела двенадцатиперстной кишки. При отсутствии лечения эта патология прогрессирует и приводит к полной атонии желудка, развитию обезвоживания, электролитного дисбаланса, нарушений деятельности почек и сердца. Лечение этой патологии может быть только хирургическим, а перед проведением операции пациент обязательно получает противоязвенное лечение и проходит курс предоперационной подготовки.
