Все опухоли средостения являются актуальной проблемой для современной торакальной хирургии и пульмонологии, т. к. такие новообразования разнообразны по своему морфологическому строению, могут быть изначально злокачественными или склонны к малигнизации. Кроме этого, они всегда несут потенциальный риск по возможной компрессии или прорастанию в жизненно важные органы (дыхательные пути, сосуды, нервные стволы или пищевод) и удалить их хирургически технически сложно. В этой статье мы ознакомим вас с разновидностями, симптомами, способами диагностики и лечения опухолей средостения.
К опухолям средостения относят группу расположенных в медиастинальном пространстве различных по морфологическому строению новообразований. Обычно они образуются из:
- тканей органов, находящихся в пределах средостения;
- тканей, расположенных между органами средостения;
- тканей, появляющихся при нарушениях внутриутробного развития плода.
По данным статистики новообразования медиастинального пространства выявляются в 3-7 % случаев всех опухолей. При этом около 60-80 % из них оказываются доброкачественными, а 20-40 % – раковыми. Такие новообразования с одинаковой долей вероятности могут развиваться как у мужчин, так и у женщин. Обычно они выявляются у людей 20-40 лет.
Немного анатомии
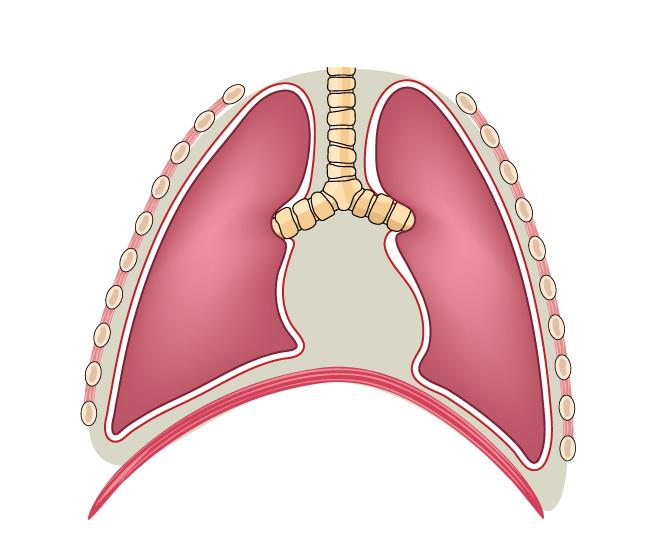
Средостение находится в средней части грудной клетки и ограничено:
- грудиной, реберными хрящами и позадигрудинной фасцией – спереди;
- предпозвоночной фасцией, грудным отделом позвоночного столба и шейками ребер – сзади;
- верхним краем рукоятки грудины – сверху;
- листками медиальной плевры – по бокам;
- диафрагмой – снизу.
В области средостения находятся:
- вилочковая железа;
- пищевод;
- дуга и ветви аорты;
- верхние отделы верхней полой вены;
- подключичные и сонные артерии;
- лимфатические узлы;
- плечеголовной ствол;
- ветви блуждающего нерва;
- симпатические нервы;
- грудной лимфатический проток;
- бифуркация трахеи;
- легочные артерии и вены;
- клетчаточные и фасциальные образования;
- перикард и др.
В средостении для обозначения локализации новообразования специалисты выделяют:
- этажи – нижний, средний и верхний;
- отделы – передний, средний и задний.
Классификация
Все опухоли средостения разделяют на первичные, т. е. образующиеся в нем изначально, и вторичные – возникающее вследствие метастазирования раковых клеток из других органов, находящихся вне медиастинального пространства.
Первичные новообразования могут формироваться из различных тканей. В зависимости от этого факта выделяют такие типы опухолей:
- лимфоидные – лимфо- и ретикулосаркомы, лимфогранулемы;
- тимомы – злокачественные или доброкачественные;
- неврогенные – неврофибромы, параганглиомы, невриномы, ганглионевромы, злокачественные невриномы и др.;
- мезенхимальные – лейомиомы, лимфангиомы, фибро-, ангио-, липо- и лейомиосаркомы, липомы, фибромы;
- дисэмбриогенетические – семиномы, тератомы, хорионэпителиомы, внутригрудной зоб.
В некоторых случаях в медиастинальном пространстве могут образовываться псевдоопухоли:
- аневризмы на крупных кровеносных сосудах;
- увеличенные конгломераты лимфатических узлов (при саркоидозе Бека или туберкулезе);
- истинные кисты (эхинококковые, бронхогенные, энтерогенные кисты или целомические кисты перикарда).
Как правило, в верхнем отделе средостения обычно выявляются лимфомы, загрудинный зоб или тимомы, в среднем – перикардиальные или бронхогенные кисты, в переднем – тератомы, лимфомы, тимомы мезенхимальные новообразования, в заднем – неврогенные опухоли или энтерогенные кисты.
Симптомы

Как правило, новообразования средостения выявляются у людей 20-40 лет. В течении заболевания выделяют:
- бессимптомный период – опухоль может обнаруживаться случайно во время проведения обследования по поводу другого заболевания или на снимках флюорографии, выполняющихся во время профосмотров;
- период выраженных симптомов – из-за роста новообразования наблюдается нарушение в функционировании органов медиастинального пространства.
Продолжительность отсутствия симптомов во многом зависит от размеров и места локализации опухолевого процесса, разновидности новообразования, характера (доброкачественного или злокачественного), скорости роста и отношения к находящимся в средостении органам. Период выраженных симптомов при опухолях сопровождается:
- признаками сдавления или инвазии органов медиастинального пространства;
- специфическими симптомами, характерными для того или иного новообразования;
- общими симптомами.
Как правило, при любых новообразованиях первым признаком заболевания становится боль, возникающая в области грудной клетки. Она провоцируется прорастанием или компрессией нервов или нервных стволов, является умеренно-интенсивной и может отдавать в шею, область между лопатками или надплечье.
Если опухоль располагается слева, то она вызывает боли стенокардического характера, а при компрессии или прорастании пограничного симпатического ствола нередко проявляется синдромом Горнера, сопровождающимся покраснением и ангидрозом половины лица (со стороны поражения), опущением верхнего века, миозом и энофтальмом (западением глазного яблока в орбите). В некоторых случаях при метастазирующих новообразованиях появляются боли в костях.
Иногда опухоль медиастинального пространства может сдавливать стволы вен и приводить к развитию синдрома верхней полой вены, сопровождающемуся нарушением оттока крови от верхней части туловища и головы. При таком варианте появляются следующие симптомы:
- головные боли;
- ощущения шума и тяжести в голове;
- боли в груди;
- одышка;
- вздутие вен в области шеи;
- повышение центрального венозного давления;
- отечность и синюшность в области лица и грудной клетки.
При компрессии бронхов появляются такие признаки:
- кашель;
- затрудненность дыхания;
- стридорозное дыхание (шумное и свистящее).
При сдавлении пищевода появляется дисфагия, а при компрессии гортанного нерва – дисфония.
Специфические симптомы
При некоторых новообразованиях у больного наблюдаются специфические симптомы:
- при злокачественных лимфомах ощущается кожный зуд и появляется потливость в ночное время;
- при нейробластомах и ганглионевромах увеличивается выработка адреналина и норадреналина, приводящая к повышению артериального давления, иногда опухоли продуцируют вазоинтестинальный полипептид, провоцирующий диарею;
- при фибросаркомах может наблюдаться спонтанная гипогликемия (понижение уровня сахара в крови);
- при внутригрудном зобе развивается тиреотоксикоз;
- при тимоме появляются признаки миастении (у половины пациентов).
Общие симптомы
Такие проявления заболевания в большей мере свойственны для злокачественных новообразований. Они выражаются в следующих симптомах:
- частая слабость;
- лихорадочное состояние;
- боли в суставах;
- нарушения пульса (бради- или тахикардия);
- признаки плеврита.
Диагностика
Заподозрить развитие опухоли средостения пульмонологи или торакальные хирурги могут по наличию вышеописанных симптомов, но с точностью поставить такой диагноз врач может только на основании результатов инструментальных методов обследования. Для уточнения места локализации, форм и размеров новообразования могут назначаться следующие исследования:
- рентгенография;
- рентгеноскопия грудной клетки;
- рентгенография пищевода;
- полипозиционная рентгенография.
Более точную картину заболевания и степень распространенности опухолевого процесса позволяют получить:
- КТ;
- ПЭТ или ПЭТ-КТ;
- МРТ;
- МСКТ легких.
При необходимости для выявления опухолей медиастинального пространства могут применяться некоторые эндоскопические методики обследования:
- бронхоскопия;
- видеоторакоскопия;
- медиастиноскопия.
При бронхоскопии специалисты могут исключить наличие опухоли в бронхах и прорастание новообразования в трахею и бронхи. Во время такого исследования может выполняться трансбронхиальная или транстрахеальная биопсия тканей для последующего гистологического анализа.
При другом месте локализации опухоли для забора тканей на анализ может выполняться аспирационная пункционная или трансторакальная биопсия, проводящаяся под контролем рентгена или УЗИ. Наиболее предпочтительным способом взятия тканей биоптата является диагностическая торакоскопия или медиастиноскопия. Такие исследования позволяют осуществлять забор материала для исследования под контролем зрения. Иногда для взятия биоптата выполняется медиастинотомия. При таком исследовании врач может сделать не только забор тканей на анализ, но и провести ревизию средостения.
Если при обследовании пациента выявляется увеличение надключичных лимфоузлов, то ему назначается прескаленная биопсия. Эта процедура заключается в выполнении иссечения прощупываемых лимфоузлов или участка жировой клетчатки в зоне угла яремной и подключичной вен.
При вероятности развития лимфоидной опухоли пациенту проводится костномозговая пункция с последующей миелограммой. А при наличии синдрома верхней полой вены выполняется измерение ЦВД.
Лечение
Как злокачественные, так и доброкачественные опухоли средостения должны удаляться хирургическим путем в самые ранние сроки. Такой подход к их лечению объясняется тем фактом, что все они несут высокий риск развития компрессии окружающих органов и тканей и малигнизации. Хирургическая операция не назначается только пациентам со злокачественными новообразованиями на запущенных стадиях.
Хирургическое лечение
Выбор способа хирургического удаления опухоли зависит от ее размеров, типа, места расположения, наличия других новообразований и состояния больного. В некоторых случаях и при достаточном оснащении клиники злокачественная или доброкачественная опухоль может удаляться при помощи малоинвазивных лапароскопических или эндоскопических методик. При невозможности их применения больному проводится классическая хирургическая операция. В таких случаях для доступа к опухоли при ее односторонней локализации выполняется боковая или передне-боковая торакотомия, а при загрудинном или двухстороннем расположении – продольная стернотомия.
Больным с тяжелыми соматическими заболеваниями для удаления новообразований может рекомендоваться проведение трансторакальной ультразвуковой аспирации опухоли. А при злокачественном процессе выполняется расширенное удаление новообразования. При запущенных стадиях рака проводится паллиативное иссечение тканей опухоли для устранения сдавлений органов медиастинального пространства и облегчения состояния пациента.
Лучевая терапия
Необходимость проведения лучевой терапии определяется типом новообразования. Облучение при лечении опухолей средостения может назначаться как до операции (для уменьшения размеров новообразования), так и после нее (для уничтожения всех оставшихся после вмешательства раковых клеток и профилактики рецидивов).
Химиотерапия
Необходимость проведения курсов химиотерапии определяется типом новообразования. Назначение цитостатиков при опухолях средостения проводится и при комплексном лечении, и для профилактики рецидивов. Химиотерапия может применяться как самостоятельно, так и в сочетании с облучением.
Опухоли средостения относятся к опасным онкологическим заболеваниям, т. к. такие новообразования способны вызывать компрессию жизненно важных органов и структур медиастинального пространства. Кроме этого, многие доброкачественные новообразования могут перерождаться в раковые. Раннее обращение к специалисту и своевременное начало лечения таких опухолей существенно улучшает прогнозы на излечение пациента и предупреждает развития тяжелых осложнений.
К какому врачу обратиться
При появлении неприятных ощущений или болей в области груди следует обратиться к пульмонологу или торакальному хирургу. При подозрении на развитие опухоли средостения для уточнения диагноза врач может назначить больному следующие методики обследования: рентгенография, рентгеноскопия грудной клетки, КТ, МРТ, МСКТ легких, бронхоскопия, видеоторакоскопия, диагностическая торакоскопия или медиастиноскопия, трансбронхиальная или транстрахеальная биопсия и др.

