В результате операций и воздействия на кожу различного рода травмирующих факторов на ней образуются рубцы. Иногда они мягкие, эластичные, малозаметные, а в других случаях – возвышаются над поверхностью здоровых тканей, имеют бугристую поверхность и выглядят совсем неэстетично. И если для мужчин, как правило, это не является большой проблемой (как говорится, шрамы украшают мужчину), то у женщин рубцы становятся причиной психоэмоционального дискомфорта, неуверенности в себе и значительно снижают качество жизни.
Из нашей статьи вы узнаете о том, почему возникает тот или иной вид рубцов, чем они отличаются друг от друга, а также о способах лечения, позволяющих устранить или хотя бы минимизировать эту проблему.
Стадии формирования рубца
Процесс заживления раны и образования рубца проходит одну за другой 4 стадии:
I – в течение первых 7-10 суток после травмы. На данном этапе края раны постепенно соединяются легко травмируемой грануляционной тканью. Собственно рубец еще отсутствует. Если в этом периоде отмечается инфицирование (нагноение) или же расхождение краев раны, об эластичном, тоненьком рубце можно забыть. Именно поэтому крайне важно следить за тем, чтобы процесс эпителизации раны протекал без осложнений.
II – через 10-30 суток с момента травмы. Характеризуется формированием молодого рубца. В грануляционной ткани появляются волокна белков, отвечающих за эластичность – эластина и коллагена. Зона повреждения хорошо кровоснабжается, в связи с чем рубец имеет насыщенно-розовую окраску.
III – спустя 1-3 месяца с момента травмы. Формируется «зрелый» рубец. В его тканях полностью отсутствуют кровеносные сосуды, а волокна коллагена группируются и располагаются вдоль линии максимального натяжения. Рубец плотный, светлого цвета.
IV – в течение 4-12 месяцев с момента травмы. Происходит окончательная трансформация рубцовой ткани.
Почему образуются рубцы
Причиной этому становится ряд физиологических процессов, активизирующихся при нарушении целостности кожного покрова.
Существует такая структура, как внеклеточный матрикс. Это комплекс химических соединений – белков, полисахаридов и других, образно говоря – это гель, в котором плавают волокна эластина, коллагена и иные вещества, обеспечивающие нормальные взаимоотношения между клетками и транспорт химических веществ. Большую часть белков внеклеточного матрикса, а именно 1/3, составляет коллаген. Он синтезируется фибробластами, остеобластами и хондробластами.
В здоровой коже задачей фибробластов является разрушить старый коллаген и синтезировать новый. При повреждении кожного покрова (в результате травмы, ранения, при ожогах) организму необходимо «залатать» ткани, и эта задача возлагается на так называемые раневые фибробласты – миофибробласты. Эти клетки, появляясь в ране, усиленно продуцируют в ней компоненты внеклеточного матрикса – коллаген, эластин и прочие важные белки.
Для организма это, казалось бы, хорошо – брешь заделана, угрозы нет, причем чем плотнее ткань, закрывающая дефект, тем надежнее, тем крепче закрыты ворота для инфекции и других осложнений. Однако эта ткань и есть рубец, который по сути является косметологическим дефектом, доставляющим многим людям дискомфорт.
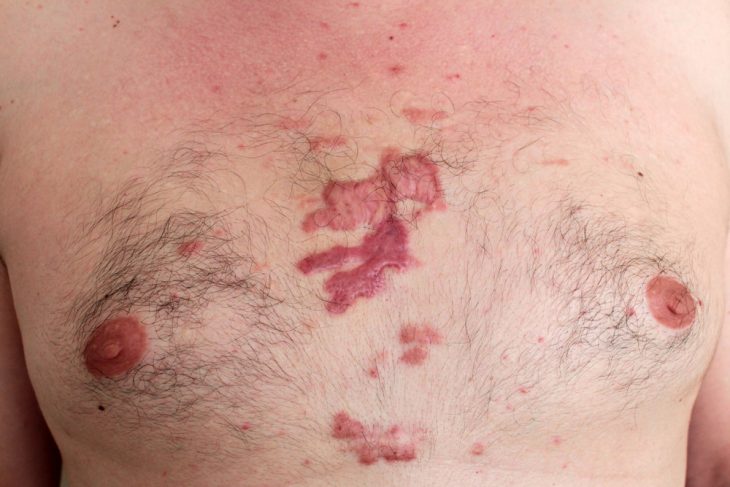
Виды рубцов
Наверняка читатель обратил внимание на тот факт, что рубцы бывают разные. У кого-то они гладкие, эластичные, практически незаметны невооруженным глазом. У других же напротив – грубые, бугристые, как бы стягивающие кожу. Почему так происходит? А все дело в особенности течения процессов заживления раны и в том, на какой части тела она расположена. Рассмотрим подробнее.
Выделяют 4 вида рубцов:
- нормотрофические;
- гипертрофические;
- атрофические;
- келоидные.
Нормотрофический рубец образуется в случае нормального, физиологического течения процессов заживления раны. Края раны ровные, максимально приближены друг к другу, признаки инфицирования ее отсутствуют. Это оптимальный вариант заживления раны. Цвет такого рубца светлый, поверхность – гладкая, эластичность – близка к таковой здоровых тканей, он находится на уровне здоровой кожи, чувствительность его практически не снижена.
Атрофический рубец является результатом недостаточной реакции ткани на травму. Внеклеточного матрикса, в частности коллагена, образуется при этом недостаточно. Если рубец небольшой, визуально он практически не отличается от нормотрофического. В случае же достаточно больших размеров он отличается от последнего некоторым западением, то есть располагается заметно ниже окружающих его здоровых тканей. Типичный пример атрофического рубца – постакне, то есть рубцы, которые остаются на месте высыпаний при угревой болезни.
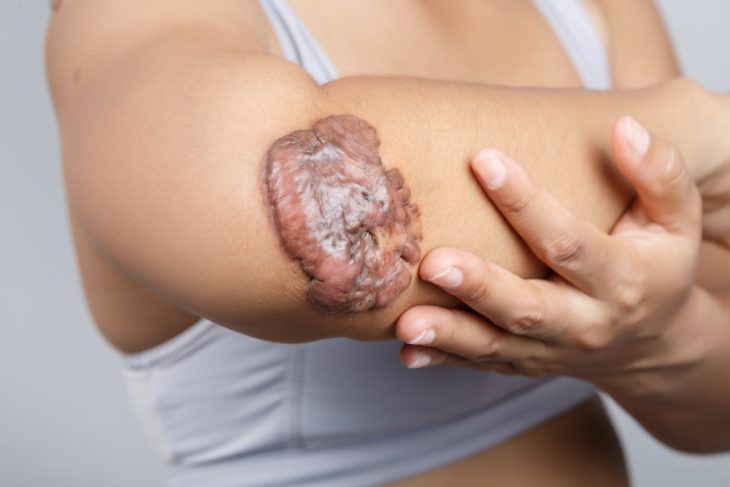
Гипертрофические и келоидные рубцы формируются в результате избыточной реакции соединительной ткани на травму. Как правило, она имеет место в случае воспалительного процесса в области повреждения, инфицирования раны, расхождения ее краев и под воздействием некоторых других факторов, препятствующих нормальному заживлению. Эти факторы приводят к активизации фибробластов и синтезу чрезмерного количества коллагена. Процессы образования этого белка превосходят процессы его распада (фермента, необходимого для этого (коллагеназы) вырабатывается меньше нормы), в результате чего развивается мощный фиброз, формируются келоидные или гипертрофические рубцы.
Келоид представляет собой опухолеобразное разрастание соединительной ткани. Это самый тяжелый вид рубцов. Формируются они, как правило, если имеет место сниженный иммунитет (речь идет об обеих его формах – местном и общем). Активность фибробластов келоидной ткани почти в 4 раза превышает таковую при физиологичном заживлении. Эластин в ней отсутствует вообще, а коллаген, в основной массе незрелый, располагается узлами. Цвет такого рубца варьируется в зависимости от степени кровоснабжения. Рубцовая ткань, как правило, выходит за пределы исходной раны, а после иссечения развивается вновь.
Возникают келоиды у лиц любого возраста, но большинство их случаев приходится на подростков и молодых людей (за счет частой травматизации и высокой эластичности кожи, создающей большое натяжение).
Гипертрофический и келоидный рубец: как различить?
Дифференциальная диагностика этих видов рубцовой ткани достаточно важна, поскольку прогноз при них различен. Рассмотрим основные отличия этих образований.
| Показатель | Гипертрофический рубец | Келоидный рубец |
| Распространение рубцовой ткани | В пределах раневой поверхности. | Выходит за пределы зоны повреждения. |
| Ощущения больного | Образование рубца не сопровождается какими-либо субъективными ощущениями. | Больной отмечает боль, зуд, парестезии (чувство ползания мурашек, например), ощущение стянутости кожи в зоне формирования рубца. |
| Цвет | Изменяется от розового до практически бесцветного, белесого в течение 1-3 месяцев. | Насыщенный. Не изменяется с течением времени. |
| Отношение к окружающим тканям | С течением времени рубец уплощается. | Выступает над поверхностью здоровой кожи, не регрессирует с течением времени. |
| Возраст больного | Формируется в любом возрасте. | Образуется преимущественно у подростков и лиц молодого возраста. |
| Морфология | Фибробластов умеренное количество, значительно меньшее по сравнению с келоидом. Незрелые формы коллагена не определяются. | Количество фибробластов, а значит, и коллагена очень велико. Определяются незрелые формы этого белка. |
Принципы лечения
Все методы, которые могут быть использованы с целью лечения рубцов, можно разделить на 5 больших групп:
- медикаментозная терапия;
- терапия физическими факторами;
- лучевая терапия;
- хирургическое вмешательство;
- косметологические процедуры.
Рассмотрим каждую из них подробнее.
Медикаментозное лечение
Оно может включать в себя препараты следующих групп:
- Стероидные гормоны. По сути, это основа лечения. Эти препараты снижают активность фибробластов, уменьшая выработку коллагена, а также влияют на количество в ране веществ, отвечающих за воспалительный процесс. Как правило, применяют триамцинолон, который вводят непосредственно в рубцовую ткань путем инъекции. Повторяют процедуру каждые 1.5-2 месяца. Кортикостероиды могут быть использованы и местно в форме гелей и мазей. Злоупотребление этими препаратами может привести к ряду осложнений: атрофии кожи, появлению сосудистых звездочек (телеангиоэктазий), изменению пигментации.
- Препараты, стимулирующие иммунитет. Как правило, применяют интерферон. После иссечения рубца препарат вводят в линию шва с целью профилактики рецидивирования рубцовой ткани. Первые несколько недель интерферон вводят 1 раз в 2 дня, затем еще 3 месяца делают по 1 инъекции в 4-7 дней.
- Ферменты. Обычно применяют гиалуронидазу (препараты Ронидаза, Лидаза). Ее действие заключается в расщеплении гиалуроновой кислоты, которая является как бы цементом соединительной ткани. В результате этого в последней улучшается кровообращение, повышается проницаемость, становится менее выраженной отечность. Рубцы приобретают эластичность, размягчаются, уплощаются. Вводят гиалуронидазу рядом с пораженной областью подкожно или непосредственно под рубец. Повторяют процедуры 1 раз в 1-2 дня курсом до 15 инъекций.
- Ферментный препарат для местного применения – Ферменкол. Применяется сам по себе или же вводится в рубцовую ткань путем гальвано-, электро- или фонофореза.
- Контрактубекс. Это гель для наружного применения, обладающий регенерирующим и противовоспалительным эффектами. Наносится непосредственно на свежую рубцовую ткань.
Физиотерапия
 С целью лечения рубцов больному могут быть назначены такие физиопроцедуры:
С целью лечения рубцов больному могут быть назначены такие физиопроцедуры:
- Компрессионная терапия. Постоянное давление на рубцовую ткань величиной в 20-40 мм рт. ст. в определенной степени улучшает внешний вид этого косметического дефекта, препятствует дальнейшему его росту, поскольку попросту ограничивает пространство вокруг него – рубцу некуда расти. Также в результате компрессии нарушаются процессы обмена веществ в подлежащих тканях, что способствует частичной регрессии рубца. Компрессионную повязку необходимо носить по 12-24 часов каждые сутки изо дня в день в течение 3 месяцев и более.
- Силиконовые пластины и гели. Накладываемые на зону поражения, они сдавливают капилляры, ухудшая питание рубцовой ткани, снижая уровень в ней коллагена. Кроме того, эти вещества способствуют уменьшению воспалительного процесса и увлажняют шрам.
- Криотерапия. Аппликации жидкого азота вызывают гибель клеток микроциркуляторного русла в очаге поражения. Уже после нескольких кратковременных сеансов (длительность их обычно не превышает полминуты) состояние рубца заметно улучшается. Во время процедуры пациент может ощущать боль, а побочным эффектом такого лечения нередко становится снижение пигментации кожи в области воздействия. Оптимальным вариантом терапии является использование жидкого азота не как отдельного метода, а в комплексе с введением стероидов в рубцовую ткань.
- Лечение лазером. Как правило, используют аргоновый или углекислый лазер. Такое воздействие повышает температуру рубцовой ткани, благодаря чему в ней уменьшается количество коллагена и тромбируются сосуды микроциркуляторного русла. В результате лечения рубцы становятся более гладкими, мягкими, эластичными, уплощаются, теряют яркую окраску.
- Электрофорез гиалуронидазы.
- Фонофорез гиалуронидазы.
- Гальванофорез гиалуронидазы.
Лучевая терапия
На сегодняшний день необходимость применение этого вида лечения с целью лечения рубцов весьма спорна. Результаты исследований показали, что более чем у половины лиц, прошедших курс лучевой терапии после иссечения рубцов, они сформировались вновь, то есть рецидивировали. Более эффективной считается такая схема лечения:
- обработка рубцовой ткани раствором протеолитических ферментов (например, Лидазой) перед операцией;
- иссечение рубца хирургическим путем;
- облучение пораженной области с целью уменьшения риска рецидива.
Существует и иной вариант лучевой терапии, основанный на применении рентгеновских лучей – рентгенотерапия или Букки-терапия. Ионизирующее излучение, воздействуя на клетки рубцовой ткани, приводит к тому, что волокна коллагена отекают и впоследствии разрушаются. То же самое происходит и с фибробластами. Курс лечения включает в себя максимум 6 сеансов, проводимых 1 раз в 1.5-2 месяца. Воздействие лучей Букки распространяется только на поверхностные ткани – непосредственно на рубец. Ткани, расположенные более глубоко, рентгеновской нагрузки не испытывают.
Противопоказан этот вид терапии в случае декомпенсированной сердечной недостаточности, хронической болезни почек, а также при наличии в зоне предполагаемого воздействия болезней кожи или незаживших ран.
Сегодня лучевая и рентгентерапия применяются достаточно редко и, как правило, в составе комплексного лечения длительно существующих грубых рубцов.
Хирургическое вмешательство
Как самостоятельный метод лечения иссечение келоидного рубца применяется крайне редко, поскольку практически в 100 % случаев приводит к повторному его возникновению. Снизить риск рецидивирования поможет комбинированное лечение, включающее в себя иссечение, лучевую- или рентгентерапию, а также применение инъекций иммуномодуляторов и стероидных гормонов.
Очень важно сразу после операции заняться профилактикой повторного появления грубого рубца, поскольку молодая рубцовая ткань поддается терапии гораздо лучше зрелой. С целью профилактики больному могут быть назначены компрессионные повязки, стероидные гормоны местно или инъекции их в очаг поражения, ферментные препараты, иммуномодуляторы, Контрактубекс.
Косметологические процедуры
Стоит сразу отметить, что избавиться от рубца косметология не поможет. В силах этих процедур лишь немного скорректировать дефект. Применять их следует только после того, как рубец сформируется полностью, и при отсутствии признаков воспалительного процесса в области него.
Пациенту могут быть рекомендованы:
- дермабразия пескоструйная;
- химический пилинг;
- пилинг фруктовыми кислотами (стимулирует процессы регенерации в коже, способствует некоторому повышению ее упругости и эластичности, улучшению рельефа, нормализации цвета, в результате такого воздействия рубцы небольших размеров становятся менее заметными);
- мезотерапия.
Схема назначения каждой из этих процедур строго индивидуальна. Если рубец существует уже продолжительное время (более полугода), к ним следует добавить несколько инъекций глюкокортикостероида.
Для уменьшения выраженности рубцов используются и лазерные методики, например, фракционный термолиз.
Профилактика образования грубых рубцов
Профилактические мероприятия чрезвычайно важны, поскольку предотвращают возникновение гипертрофических и келоидных рубцов, способствуют формированию рубцов малозаметных – нормотрофических. На самом деле они более чем просты – гораздо легче при появлении раны сделать упор на профилактику, чем потом тратить силы, время и деньги на устранение косметического дефекта.
Итак, с целью профилактики пациенту следует при возникновении крупных ран, а также ран с неровными краями (например, рваных) как можно скорее обратиться за помощью к хирургу, который по всем правилам обработает повреждение, иссечет неровные края и наложит на рану аккуратный шов и/или стягивающую повязку.
Если рана невелика и не требует ушивания, помощь врача все равно необходима – он даст рекомендации по уходу за раной, расскажет, как правильно ее обрабатывать. Обычно применяются растворы антисептиков (Хлоргексидин, перекись водорода и прочие), а также антибактериальные и способствующие заживлению мази.
Заключение
Гипертрофические и келоидные рубцы часто доставляют лицам, их «носящим», массу дискомфорта, поскольку являются хорошо заметным косметическим дефектом. Возникают они по причине нарушения процессов нормального заживления раны – в случае расхождения ее краев или же при инфицировании. Устранить этот дефект тем проще, чем раньше начато лечение. Оно может включать в себя применение ряда лекарственных препаратов, методики физиотерапии, лучевую терапию, хирургическое вмешательство в объеме иссечения рубцовой ткани и косметологические процедуры. Как правило, лечение проводят комплексно, используя сразу несколько его методов. Но хотим отметить, что только образовавшиеся, так сказать, свежие рубцы поддаются терапии гораздо лучше рубцов, существующих длительно. В последнем случае обычно применяются наиболее агрессивные методы лечения и желаемый эффект достигается далеко не всегда.
К какому врачу обратиться
Чтобы избавиться от рубцов без рецидивирования, необходимо обратиться за помощью к дерматологу. Он сформулирует индивидуальный план лечения, ориентируясь на тяжесть поражения. Во многих случаях пациента дополнительно направляют на консультацию к хирургу и физиотерапевту. Лечение у косметолога поможет устранить небольшие рубцы и шрамы.
Пластический хирург С. Л. Романюк рассказывает о рубцах:
Специалист рассказывает о лечении келоидных рубцов:
