Гиперактивный мочевой пузырь (ГАМП) – сочетание признаков, вызванное самопроизвольным сокращением мышц пузыря при накоплении мочи. К таким признакам относятся:
- частое мочеиспускание;
- желание опорожнить пузырь ночью;
- несдерживаемые позывы, которые могут приводить к недержанию мочи.
Различают два вида гиперактивности: идиопатическую (без выясненной причины), встречающуюся примерно у 65% больных, и нейрогенную (вызванную болезнями нервной системы, рассеянным склерозом, паркинсонизмом и так далее), наблюдаемую примерно у 24% пациентов. Урологи выделяют еще и форму, при которой все перечисленные симптомы возникают в отсутствие гиперактивности самой мышцы мочевого пузыря (детрузора), составляющую 11% всех случаев ГАМП. Последняя форма встречается у женщин значительно чаще, чем у мужчин.
Распространенность
Заболевание имеется приблизительно у одного из пяти взрослых жителей Земли. Женщины страдают несколько чаще, чем мужчины, особенно некоторыми формами заболевания. ГАМП встречается у 16% женщин России. Однако миф о том, что ГАМП – болезнь исключительно женщин, связан со значительно более редким обращением мужчин по этому поводу к врачу. Наибольшее число пациентов заболевает в возрасте около 40 лет, и в течение 20 последующих лет заболеваемость среди женского населения выше. Среди больных в возрасте за 60 постепенно увеличивается число мужчин.
Частота встречаемости этого заболевания сопоставима с заболеваемостью сахарным диабетом или депрессией, то есть это довольно широко распространенное хроническое заболевание. Особенностью болезни является то, что даже в Соединенных штатах Америки 70% больных по каким-то причинам не получают лечение.
Во многом это связано со стеснением больных и плохой информированностью о возможности лечения этого заболевания. Поэтому пациенты приспосабливаются, изменяя привычный образ жизни, при этом качество ее значительно снижается. Становятся невозможными дальние поездки или даже обычный поход по магазинам или экскурсия. Нарушается ночной сон. Больные реже встречаются с родными, друзьями. Нарушается их работа в коллективе. Все это ведет к нарушению социальной адаптации пациентов с ГАМП, делая это заболевание значимой медико-социальной проблемой.
Нужно отметить низкую информированность не только пациентов, но и врачей в вопросах, связанных с причинами, проявлениями, диагностикой и лечением заболевания.
Причины
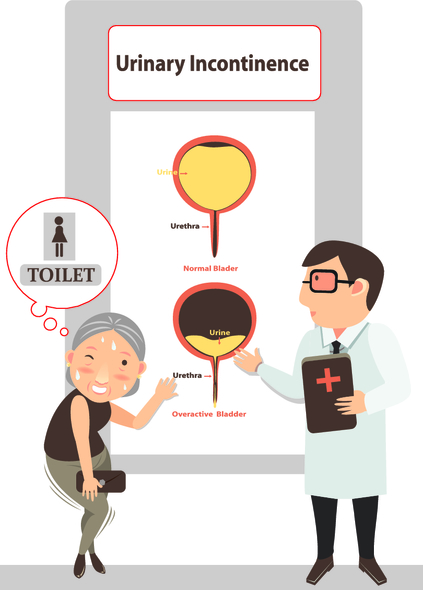
Как следует из названия, идиопатическая гиперактивность имеет невыясненную причину. Считается, что в ее развитии участвуют поражения нервных окончаний, отвечающих за работу мышцы пузыря, а также изменения строения этой мышцы. В местах, где нарушена иннервация мышцы, отмечается повышенная возбудимость мышечных клеток, прилегающих друг к другу. При этом спровоцированное растяжением пузыря во время его наполнения рефлекторное сокращение мышечной клетки, как цепная реакция, передается по всей стенке органа. Такая теория, объясняющая развитие гиперактивности чрезмерной сократительной реакцией клеток при денервации (отсутствии нормальной нервной регуляции), является общепринятой.
Факторы, способствующие развитию ГАМП:
- женский пол;
- пожилой возраст (60 лет и более);
- синдром раздраженного кишечника;
- депрессия, эмоциональная неустойчивость, хроническое нервное напряжение.
Предрасположенность женщин к развитию болезни обусловлена, как считают сегодня специалисты, более низким уровнем в их мозге серотонина. Он еще больше снижается во время любых гормональных изменений, делая женщину изначально более вероятной жертвой болезни.
У пожилых пациентов склонность к появлению ГАМП обусловлена снижением эластичности мышцы пузыря и ее ишемией, то есть недостаточным кровоснабжением. Эти факторы приводят к гибели мышечных клеток и повреждению нервов, отвечающих за правильный ритм мочеиспускания. При этом также запускается цепная реакция мышечных клеток, связанная с денервацией мышцы пузыря.
Еще одним провоцирующим фактором, характерным в основном для женщин, являются воспалительные процессы мочеполовых путей.
Нейрогенная гиперактивность встречается у людей обоих полов с одинаковой частотой. Она вызвана повреждением путей, проводящих нервные импульсы по спинному мозгу, и вышележащих нервных центров. При этом пораженный в результате болезни мозг подает сигналы на опорожнение при неполном мочевом пузыре, вызывая классическую клинику ГАМП. Нейрогенная гиперактивность встречается при опухолях мозга, выраженном атеросклерозе, болезни Паркинсона, травмах и кровоизлияниях в головной и спинной мозг.
Внешние проявления
Существуют три основных симптома ГАМП:
- мочеиспускание чаще 8 раз за сутки (из них более одного раза ночью);
- срочные (ургентные), внезапные и очень сильные позывы не менее двух раз в сутки;
- недержание мочи.
Самый стойкий признак – учащенное мочеиспускание, которое иногда делает пациенток совершенно нетрудоспособными и приводит к необдуманным решениям с тяжелыми последствиями.
Более редко встречается недержание мочи, но оно еще тяжелее переносится. В течение трех лет примерно у трети пациенток этот признак то самостоятельно исчезает без лечения, то вновь появляется.
Диагностика

Изучаются жалобы, история жизни и болезни пациента. Больного просят в течение как минимум трех дней вести дневник мочеиспускания. Будет большой экономией времени, если на первичный прием к урологу пациент попадет с уже заполненным дневником.
В дневнике должно быть отмечено время мочеиспускания и объем выделенной мочи. Очень полезна дополнительная информация:
- наличие императивных («приказывающих») позывов;
- эпизоды недержания;
- использование специальных прокладок и их количество;
- объем выпитой за день жидкости.
При сборе анамнеза обращают особое внимание на неврологические и гинекологические заболевания, а также сахарный диабет. Обязательно уточняют информацию о родах и оперативных вмешательствах на мышцах промежности.
Проводится влагалищное исследование и кашлевой тест (во время такого осмотра женщину просят покашлять). Проводят ультразвуковое исследование матки, почек, мочевого пузыря. Берут анализ мочи, делают ее посев для выявления инфекции. Пациента должен осмотреть невролог и дать детальное заключение.
Уродинамические исследования ранее считались неотъемлемой частью диагностики. Но они давали полезную информацию лишь у половины пациентов с ГАМП. Поэтому сегодня комплексное уродинамическое исследование (КУДИ) назначается в следующих случаях:
- затруднение при постановке диагноза;
- смешанный тип недержания мочи;
- предшествующие операции на органах таза;
- сопутствующие болезни нервной системы;
- неэффективность лечения;
- планирование потенциально тяжелого лечения, например, хирургического;
- подозрение на нейрогенную гиперактивность.
При подозрении на нейрогенную гиперактивность невролог должен также назначить следующие обследования:
- исследование соматосенсорных вызванных потенциалов;
- магнитно-резонансная или компьютерная томография головного мозга и позвоночника.
Лечение
Терапия ГАМП разработана не вполне хорошо. Это связано с разнообразной клинической картиной и индивидуальностью проявлений. Кроме того, используемые препараты нередко малоэффективны и токсичны.
Основные направления лечения:
- немедикаментозное;
- лекарственное;
- хирургическое.
Как самостоятельный метод лечения, так и в комбинации с назначением лекарств применяется поведенческая терапия. Она заключается в привычке пациента контролировать работу своего мочевого пузыря, относясь к нему как к непослушному ребенку, за которым нужно тщательно следить. Нужно мочиться через определенные промежутки в течение дня, все более увеличивая их. Такая тренировка особенно полезна при ослабленных позывах и недержании.
В молодом возрасте рекомендуют выполнять упражнения Кегеля. Многие женщины знакомы с ними со времен родов, когда применяли их для тренировки мышц тазового дна. Эти приемы позволят натренировать и мышцы вокруг мочеиспускательного канала.
Поведенческая терапия и лечебная физкультура практически не имеют противопоказаний, они безвредны и бесплатны, что позволяет рекомендовать их подавляющему большинству пациенток.
Хирургическое лечение включает следующие операции:
- денервация мочевого пузыря (прекращение передачи импульсов, вызывающих сокращение детрузора);
- миоэктомия детрузора, снижающая площадь слишком сильно реагирующей поверхности мышцы;
- кишечная пластика, при которой часть стенки пузыря замещают стенкой кишечника, не способной к императивным сокращениям.
Такие операции сложны и проводятся лишь по индивидуальным показаниям.

Основа лечения больных с ГАМП – лекарственные препараты. Из них ведущими являются антихолинергические средства. Их действие основано на подавлении мускариновых рецепторов, отвечающих за сокращение мышцы пузыря. Блокада рецепторов вызывает снижение мышечной активности, симптомы ГАМП уменьшаются или проходят.
Одно из самых первых лекарств этой группы — оксибутинин (Дриптан), разработанный еще в середине прошлого века. Он довольно эффективен, но обладает рядом нежелательных явлений: сухость во рту, нечеткое зрение, запоры, частое сердцебиение, сонливость и другие. Такие нежелательные явления привели к поиску новых форм введения препарата: трансректального, внутрипузырного, трансдермального. Разработана также форма медленного высвобождения, которая при той же эффективности обладает заметно более хорошей переносимостью и принимается один раз в день. К сожалению, в России она пока не зарегистрирована.
Широко используется и троспиума хлорид. По эффективности он близок к оксибутинину, но лучше переносится. Его эффективность и безопасность клинически подтверждены.
Специально разработан для лечения ГАМП толтеродин. По эффективности он сравним с первыми двумя средствами, но значительно лучше переносится. Препарат хорошо изучен. Его оптимальная дозировка – по 2 мг дважды в день. Существует и медленно освобождающаяся форма препарата, значительно реже вызывающая сухость во рту. Такая форма может применяться в большой дозировке, позволяющей полностью избавиться от симптомов заболевания.
Толтеродин имеет следующие противопоказания:
- задержка мочеиспускания (чаще бывает у мужчин);
- нелеченная закрытоугольная глаукома;
- миастения;
- язвенный колит в стадии обострения;
- мегаколон (расширение кишечника).
У всех остальных пациенток все симптомы значительно уменьшаются уже через 5 дней приема.
Максимальный эффект проявляется через 5- 8 недель приема. Однако для его поддержания необходимо постоянно принимать эти препараты. Их отмена приведет к рецидиву болезни.
Еще одним возможным эффектом после применения любых антихолинергических средств, в том числе и толтеродина, является нарушение сократимости мочевого пузыря. Возникает неполное его опорожнение, что может вызвать постоянную задержку мочи в мочеточниках и лоханках почек с развитием в последующем хронической почечной недостаточности. Поэтому при появлении чувства неполного опорожнения пузыря больные, получающие эти препараты, должны срочно обратиться к врачу. При наблюдении таких пациентов объем остаточной мочи (не выпущенной во время мочеиспускания) должен измеряться с помощью УЗИ ежемесячно.
Разрабатываются и альтернативные схемы лечения. Например, при нейрогенной детрузорной гиперактивности и неэффективности обычных лекарств назначают введение в мочевой пузырь растворов капсаицина и ресиниферотоксина, делающих рецепторы пузыря неспособными подавать сигналы к мозгу о необходимости срочного опорожнения.
Есть практика применения ботулинического токсина, который вводят в мышцу пузыря, что вызывает ее временный паралич и снижение активности. Эффект такой процедуры составляет от 3 до 12 месяцев, она все более широко применяется врачами.
К какому врачу обратиться
При появлении частого мочеиспускания, неконтролируемых позывов, недержания мочи следует обратиться к урологу. Может потребоваться дополнительная консультация невролога, гинеколога, эндокринолога. Во многих случаях назначается комплексное уродинамическое исследование, помогающее в диагностике.
