Болезнь Паркинсона (паркинсонизм, дрожательный паралич) – медленно прогрессирующее заболевание, которое характеризуется замедленностью движений, мышечной ригидностью и развитием тремора (дрожания) в покое. Согласно статистике, паркинсонизм возникает у 5 % населения старше 60 лет, причем у мужчин это заболевание проявляется несколько чаще, чем у женщин.
Различают собственно болезнь Паркинсона, называемую также идиопатической, и синдром паркинсонизма, развитие которого связано с различными причинами и дегенеративными заболеваниями нервной системы.
Причиной развития болезни Паркинсона является уменьшение количества нейронов в некоторых структурах головного мозга. Возникновению заболевания способствуют пожилой возраст, наследственная предрасположенность, а также воздействие некоторых экзогенных и эндогенных факторов (атеросклероз сосудов головного мозга, инсульты, опухоли и травмы головного мозга).
Синдром паркинсонизма может возникнуть в любом возрасте в результате перенесенных инфекционных заболеваний, затрагивающих нервную систему, таких как клещевой энцефалит, менингит и др. Выделяют также лекарственный паркинсонизм, развивающийся при длительном приеме некоторых лекарственных препаратов (Аминазин) и наркотических средств.
Симптомы болезни Паркинсона
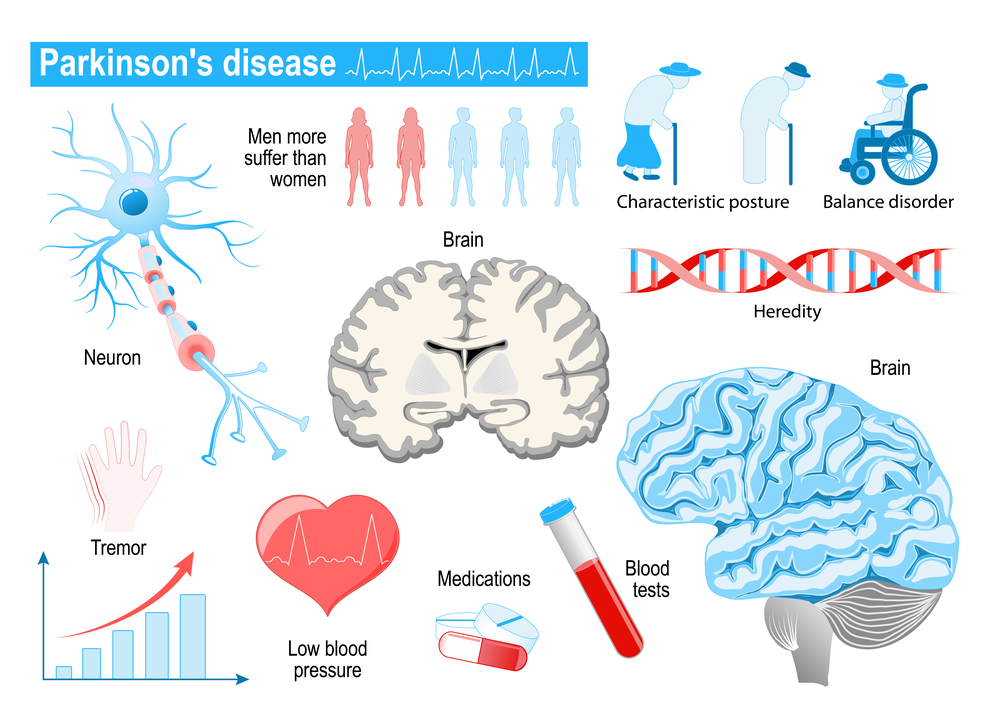
Основными симптомами заболевания являются нарушения мышечного тонуса и движения. Больные жалуются на появление скованности движений, тремор (дрожание) рук и головы, появление непроизвольных движений нижней челюстью по типу жевания. Дрожание может уменьшаться или исчезать при активных движениях и во сне. У больных нарушаются почерк и точность мелких движений. Походка становится шаркающей, больные передвигаются небольшими шажками, синхронные движения рук при ходьбе отсутствуют.
Окружающие отмечают, что мимика у больных становится бедной («застывшее лицо»), эмоциональность снижается. Речь у больных становится тихой, монотонной, с затуханием к концу фразы. Психические нарушения проявляются в виде замедления мышления, эмоциональной угнетенности, больным трудно переключаться с одной мысли на другую. Нередко развивается депрессия.
Для больных характерна своеобразная поза: туловище и голова наклонены вперед, руки находятся в полусогнутом состоянии, плотно прижаты к боковым поверхностям туловища, ноги полусогнуты в коленях. При попытках пассивных движений конечностью отмечается мышечное сопротивление (ригидность). Феномен «зубчатого колеса» заключается в том, что создается впечатление, что сустав состоит из двух зубчатых колес, что выражается в своеобразности движений.
Симптомы болезни нарастают медленно, поэтому в начальной стадии заболевания могут остаться незамеченными. Сначала проявления паркинсонизма односторонние, темп произвольных движений замедляется постепенно. Болезнь прогрессирует и в тяжелых случаях может привести к полной обездвиженности больного.
Диагностика паркинсонизма
Обычно у невролога не возникает трудностей в постановке диагноза, поскольку клиническая картина болезни Паркинсона имеет ряд очень специфических симптомов.
Помимо клинических проявлений при данном заболевании наблюдаются отклонения от нормы в результатах некоторых лабораторно-инструментальных исследований. Изменения выявляются при электроэнцефалографии и электромиографии. Для дифференциальной диагностики болезни Паркинсона и синдрома паркинсонизма врач может назначить ряд других исследований.
Лечение болезни Паркинсона

Больным необходимо комплексное лечение, обычно терапия длительная, больные вынуждены принимать препараты всю жизнь.
В основе терапии лежит прием антипаркинсонических препаратов (Леводопа, Мадопар, Наком). Дозировку препаратов увеличивают постепенно до достижения клинического эффекта. Помимо антипаркинсонических препаратов врач, учитывая состояние пациента и степень выраженности симптомов заболевания, может назначить препараты различных групп (центральные парасимпатолитики, антагонисты дофаминовых рецепторов, холинолитики и др.). Такое разнообразие назначаемых лекарственных средств при болезни Паркинсона связано с большим количеством побочных эффектов, различной терапевтической эффективностью и индивидуальной переносимостью. Поэтому подбором терапии при данном заболевании должен заниматься только врач.
Также больным показано назначение седативных средств, витаминотерапия, физиотерапия, иглорефлексотерапия, лечебная физкультура и психотерапия.
Возможно хирургическое лечение болезни Паркинсона. В большинстве случаев после операции больные отмечают снижение мышечного тонуса, уменьшение скованности движений, ослабление или полное прекращение тремора.
При появлении первых признаков болезни Паркинсона следует обратиться к врачу. Своевременно начатая терапия позволит значительно замедлить прогрессирование заболевания, дольше сохранить трудоспособность и нормальное качество жизни.
К какому врачу обратиться
При появлении мышечной дрожи следует обратиться к неврологу. Дополнительно нередко нужна консультация кардиолога и диагностика атеросклероза. В лечении помогает врач лечебной физкультуры и массажа, физиотерапевт.
