Преждевременным половое созревание называют в случае появления вторичных половых признаков у мальчиков возрастом младше 9 лет, у девочек – до 8 лет. Согласно данным статистики, этот симптомокомплекс распространен среди детей всего мира – болезнями, сопровождающимися им, страдает порядка 0.5 % детей. Однако наиболее часто регистрируют данный синдром в Америке и странах Африки.
В этой статье мы ознакомим читателя с видами преждевременного полового созревания (ППС), причинами и механизмами его развития, а также расскажем о симптомах, принципах диагностики и лечения этой патологии.
Виды
Классификация синдрома преждевременного полового созревания весьма условна, поскольку одни его формы в определенных условиях способны трансформироваться в другие. Тем не менее, выделяют 4 основных разновидности данного нарушения, каждая из которых включает в себя по нескольку подвидов. Рассмотрим их.
Истинное преждевременное половое созревание

Возникает в связи с повышенной активностью системы гипофиз-гипоталамус. Оно, в свою очередь, делится на 3 вида: идиопатическое (причин которого выявить не удается), церебральное и возникающее под воздействием половых гормонов.
Церебральное истинное ППС могут вызвать:
- опухоли центральной нервной системы (глиома зрительного тракта, гамартома гипоталамуса и прочие);
- кисты III желудочка;
- родовые травмы центральной нервной системы;
- гидроцефалия;
- инфекционные заболевания головного мозга (менингиты, энцефалиты, токсоплазмоз);
- оперативные вмешательства на головном мозге;
- лучевая терапия.
Истинное преждевременное половое созревание, возникшее в результате длительного воздействия на организм ребенка половых гормонов, может иметь место в таких случаях:
- при поздно начатом лечении врожденной дисфункции коры надпочечников;
- в результате удаления опухолей, вырабатывающих гормоны.
Ложное ППС
У девочек оно возникает, как правило, на фоне:
- опухоли (кортикоэстромы) надпочечников;
- опухоли (карциномы) яичников;
- овариальных фолликулярных кист.
У мальчиков причиной такой патологии становятся:
- опухоли, секретирующие ХГЧ (хорионический гонадотропин человека);
- опухоли (андростеромы) надпочечников;
- опухоли (лейдигомы) яичек;
- врожденная дисфункция коры надпочечников (а именно, дефицит ферментов 11-бета- и 21-гидроксилазы).
Формы, не зависимые от гонадотропинов
Такие варианты преждевременного полового созревания имеют место при тестотоксикозе и синдроме Мак-Кьюна-Олбрайта. Активность половых желез в данном случае обусловливают генетические нарушения, она не связана с уровнем в крови фолликулостимулирующего и лютеинизирующего гормонов.
Неполные (парциальные) формы ППС
Проявляются они преждевременным вторичным оволосением или изолированным ранним увеличением молочных желез.
Отдельным вариантом ППС является таковой на фоне первичного гипотиреоза в стадии декомпенсации. Его нельзя отнести ни к одной из вышеперечисленных форм болезни, поскольку механизм развития данной патологии иной.
Причины и механизм развития

Как понятно из данных, предоставленных выше, преждевременное половое созревание – это не самостоятельная патология, а лишь синдром, комплекс симптомов, которые возникают в результате иных нарушений в организме, на фоне самых различных заболеваний.
Истинное ППС возникает в связи с преждевременной активацией секреции гонадолиберина – гормона, синтезируемого клетками гипоталамуса. Основная функция этого гормона – стимуляция выделения передней долей гипофиза гонадотропных гормонов – ФСГ (фолликулостимулирующего) и ЛГ (лютеинизирующего). Они, в свою очередь, стимулируют работу половых желез – выделение ими половых гормонов со всеми вытекающими из этого симптомами (развитием вторичных половых признаков). В здоровом организме все эти процессы активизируются в пубертатном периоде, а при патологии – раньше срока. В большинстве случаев причиной ранней активации секреции гонадолиберина становится опухоль гипоталамуса – гамартома.
Ложное ППС возникает, как правило, в результате дефицита ферментов 11-бета- и 21-гидроксилазы, результатом которого становится усиленное выделение надпочечниками гормонов-андрогенов. В отдельных случаях избыток в организме половых гормонов возникает при наличии опухолей, секретирующих их.
Гонадотропиннезависимое преждевременное половое созревание является следствием генетических мутаций. Они обусловливают гиперпродукцию половыми железами гормонов без участия в этом процессе ФСГ и ЛГ.
Клинические проявления
Истинное ППС у девочек проявляется следующими симптомами:
- рост молочных желез;
- вид «как у взрослых» наружных половых органов;
- активизируется рост волос в лобковой и подмышечных областях, однако оно все же меньше, чем у здоровых девочек в пубертатный период;
- акне;
- повышенная потливость;
- себорея;
- менструации, часто даже регулярные (наблюдаются у 40-50 % девочек, а у остальных они могут отсутствовать даже на фоне всех остальных симптомов ППС в течение нескольких лет после появления последних).
В возрасте 6-7 лет активизируется способность надпочечников вырабатывать андрогены, поэтому начиная именно с этого возраста и появляются симптомы преждевременного полового развития.
Симптомы истинного ППС у мальчиков:
- увеличение в размерах наружных половых органов (полового члена) и желез (яичек);
- акне;
- усиленное потоотделение;
- оволосение наружных половых органов, рост волос в подмышках;
- огрубение голоса;
- рост мышц.
При ложных формах ППС у мальчиков размер яичек остается прежним, либо они увеличены незначительно.
Также данная патология и у девочек, и у мальчиков сопровождается быстрыми темпами роста ребенка – как в пубертате. Такие дети вырастают на 10-15 см за 1 год. Имеет место ускоренная дифференцировка костей – это приводит к раннему закрытию зон роста и росту человека ниже среднего в итоге.
Принципы диагностики
На этапе постановки диагноза перед врачом стоят такие задачи:
- определить форму болезни;
- выяснить, активна ли функция половых желез (то есть имеет место гонадотропинзависимый или гонадотропиннезависимый вариант ППС);
- разобраться, почему же повышена секреция гонадотропинов и половых гормонов.
Чтобы ответить на все эти вопросы, специалист выслушивает жалобы больного, собирает анамнез его жизни и заболевания, проводит объективное обследование, определяет необходимость дополнительного обследования – лабораторного и инструментального.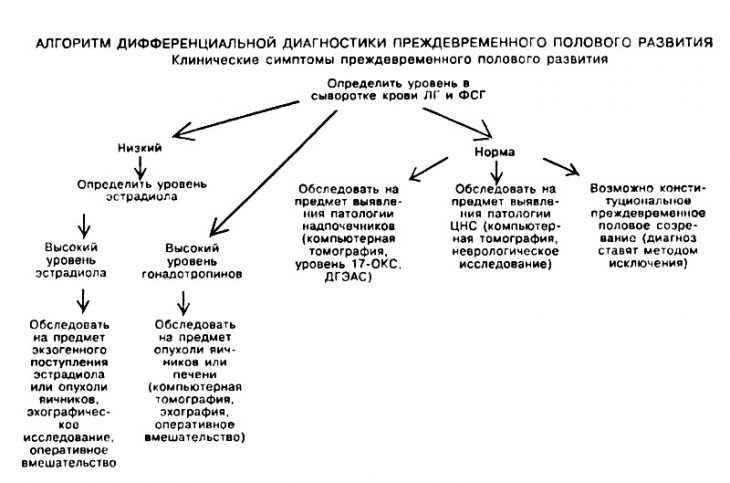
Анамнез жизни и заболевания
Самое важное на данном этапе – выяснить, каким же было половое развитие у близких родственников пациента.
- Так, для тестотоксикоза характерно раннее половое созревание мужчин в семьях и матери, и отца.
- В пользу врожденной дисфункции коры надпочечников скажет ППС у братьев больного или симптомы вирилизации у его сестер.
- Гипоталамическая гамартома характеризуется ранним началом полового созревания и быстрым прогрессированием этого процесса.
Объективное обследование
Собственно факт преждевременного полового созревания хорошо заметен «на глаз». Осматривая девочку, врач обратит внимание на:
- увеличение в объеме молочных желез, потемнение ареол;
- изменение телосложения (фигура девочки становится более округлой, женственной);
- изменения в области наружных половых органов;
- наличие, частоту, длительность и объем менструаций.
Обследуя мальчика, специалист:
- оценит размеры яичек и полового члена;
- уточнит факт наличия эрекций и их частоту;
- обратит внимание на степень развития мышц его пациента;
- оценит тембр голоса, уточнит у родителей ребенка, стал ли голос более грубым.
У детей и того, и другого пола врач обратит внимание на наличие высыпаний на лице (акне), оволосения подмышечных и лобковой областей, определит показатели роста и массы тела.
Кроме того, во время объективного обследования могут быть обнаружены симптомы различных заболеваний, проявлением которых является и ППС (пятна кофейного цвета, подкожные фибромы, признаки гипотиреоза и так далее).
Лабораторная диагностика
Больным с ППС могут быть назначены такие методы лабораторной диагностики:
- определение концентрации в крови половых гормонов (интересно, что именно этот анализ в данной ситуации решающего значения не имеет; как правило, при большинстве форм ППС уровень тестостерона у мальчиков повышен, но при тестотоксикозе или в случае опухоли яичка он может быть в пределах нормы; эстрадиол в крови у девочек также может находиться в пределах нормы или быть значительно повышен);
- определение концентрации в крови ДГЭА-С (это гормон, вырабатываемый клетками надпочечников; при опухолях, продуцирующих андрогены, уровень этого вещества в крови существенно повышается);
- определение уровня в крови 17-оксипрогестерона (у детей, страдающих врожденной дисфункцией коры надпочечников, этот показатель намного превышает норму);
- тест с рилизинг-фактором ЛГ (применяют препарат природного люлиберина; вводят его внутривенно; кровь для исследования берут перед проведением инъекции, через полчаса, час, полтора и два часа после нее; на тридцатой минуте в норме должен обнаружиться максимальный уровень лютеинизирующего, через час-полтора – фолликулостимулирующего гормона; при разных формах ППС эти сроки смещаются);
- определение концентрации в крови ХГЧ (если врач подозревает опухоль, продуцирующую это вещество).
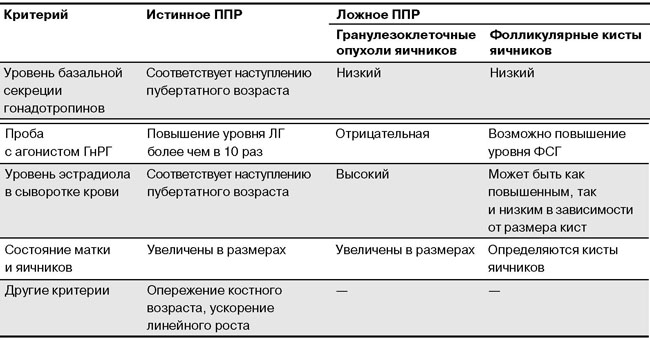
Дифференциальная диагностика истинного и ложного ППР
Методы инструментальной диагностики
В диагностике преждевременного полового созревания могут быть использованы такие методы:
- рентгенография кистей с целью определения костного возраста (высокий уровень половых гормонов в крови увеличивает костный возраст);
- компьютерная или магнитно-резонансная томография черепа (позволяет исключить опухоли центральной нервной системы);
- УЗИ органов малого таза (с его помощью определяют степень увеличения половых органов – матки, яичников, обнаруживают фолликулярные кисты, опухоли, аденоматозные узлы);
- магнитно-резонансная или компьютерная томография надпочечников и почек (позволяет выявить опухоли этих органов).
Принципы лечения
Оно преследует такие цели:
- остановить процесс развития вторичных половых признаков;
- подавить скорость созревания костей, чтобы отсрочить закрытие зон роста, чем улучшить прогноз относительно него.
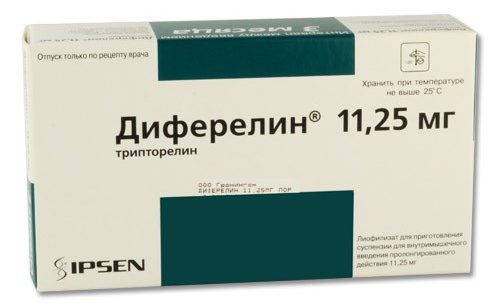 Истинное гонадотропинзависимое преждевременное половое созревание лечат путем приема препаратов группы агонистов гонадолиберина. Наиболее часто применяется диферелин, который активно связывается с рецепторами гонадолиберина в гипофизе, предотвращая связывание с ними самого гормона. Вводят это лекарственное средство внутримышечно, 1 раз в 28 дней. Дозу рассчитывают индивидуально, исходя из массы тела больного ребенка.
Истинное гонадотропинзависимое преждевременное половое созревание лечат путем приема препаратов группы агонистов гонадолиберина. Наиболее часто применяется диферелин, который активно связывается с рецепторами гонадолиберина в гипофизе, предотвращая связывание с ними самого гормона. Вводят это лекарственное средство внутримышечно, 1 раз в 28 дней. Дозу рассчитывают индивидуально, исходя из массы тела больного ребенка.
Формы преждевременного полового созревания, прогрессирующие медленно, возникшие в возрасте 5-6 лет у девочек, лечению обычно не подлежат.
Опухоль гипоталамуса – гипоталамическая гамартома – не угрожает жизни больного, поскольку, как правило, в размерах не увеличивается. Тем не менее, она сопровождается весьма неприятными для человека неврологическими симптомами, в том числе и судорогами, которые ухудшают качество его жизни и требуют лечения с применением радиохирургических методов, радиочастотной термокоагуляции. Если ППС – единственный признак данной патологии, оперативное вмешательство не проводят, а применяют аналоги гонадолиберина.
Глиомы хиазмальнооптической области могут являться показанием к хирургическому и лучевому лечению, но иногда пациенты, страдающие ими, просто находятся под динамическим наблюдением у врача. Это связано с тем, что в отдельных случаях такие опухоли могут сами собой инволюционировать (претерпевать обратное развитие). Поэтому если глиома не проявляет себя какими-то опасными для жизни или очень неприятными для больного симптомами, ее не трогают.
Синдром Мак-Кюьна-Олбрайта подлежит лечению, если он сопровождается длительным повышением уровня эстрогенов в крови и частыми кровотечениями с потерей больших объемов крови. Чтобы нормализовать уровень эстрогенов, применяют препараты Аримидекс и Фаслодекс.
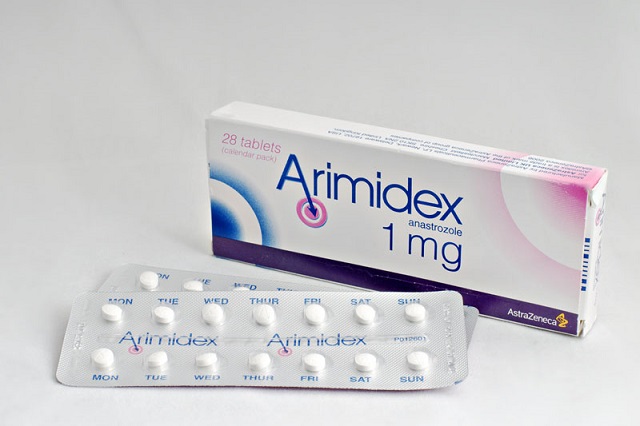 При тестотоксикозе применяют кетоконазол. Ведущий его эффект – противогрибковый, но действует этот препарат путем угнетения стероидогенеза (блокирует превращение 21-стероидов в андрогены, снижая уровень в крови последних). На фоне лечения у отдельных больных возможно развитие недостаточности функций надпочечников и печени. Также могут быть использованы Ципротерон ацетат, Аримидекс и Бикалутамид, которые на синтез тестостерона не влияют.
При тестотоксикозе применяют кетоконазол. Ведущий его эффект – противогрибковый, но действует этот препарат путем угнетения стероидогенеза (блокирует превращение 21-стероидов в андрогены, снижая уровень в крови последних). На фоне лечения у отдельных больных возможно развитие недостаточности функций надпочечников и печени. Также могут быть использованы Ципротерон ацетат, Аримидекс и Бикалутамид, которые на синтез тестостерона не влияют.
Из немедикаментозных методов лечения чрезвычайно важны здоровый образ жизни и правильное питание. Больным необходимо избегать внешних источников тестостенона и эстрогена. Также им следует поддерживать нормальный вес при помощи регулярных физических нагрузок.
Поскольку дети, страдающие преждевременным половым созреванием, чувствуют свою непохожесть на сверстников, у них зачастую возникают комплексы и прочие психологические проблемы. В таких случаях им показана консультация и лечение у психотерапевта.
Заключение
Преждевременное половое созревание – не самостоятельная патология, а симптомокомплекс, который является проявлением ряда других заболеваний организма человека. Характеризуется он появлением вторичных половых признаков у детей, которые еще не достигли пубертатного возраста – начиная с 6-7 лет.
Чтобы установить диагноз, врач подробно расспросит больного о его жалобах, выслушает историю заболевания, задаст вопросы об аналогичных проблемах у близких родственников, затем проведет объективное обследование пациента и направит его на дообследование.
Когда диагноз установлен, больному назначают лечение в виде здорового образа жизни, соблюдения диетических рекомендаций, регулярных физических нагрузок, приема гормональных препаратов, нейрохирургического или просто хирургического вмешательства. Если эмоциональное состояние пациента в связи с его болезнью нарушено, ему порекомендуют консультацию психолога.
К сожалению, преждевременное половое созревание сегодня встречается не так уж и редко. Жизни больного эта патология, как правило, не угрожает, но качество жизни его и его родителей снижает существенно. Но не стоит расстраиваться! Медицина не стоит на месте. Если больной своевременно обратится за медицинской помощью, процессы полового созревания наверняка удастся притормозить.
К какому врачу обратиться
При раннем развитии вторичных половых признаков у ребенка нужно обратиться к педиатру, а затем к эндокринологу. Назначается консультация невролога и офтальмолога, а также андролога и гинеколога. В некоторых случаях необходима нейрохирургическая операци.
Врач-педиатр Е. О. Комаровский о преждевременном половом развитии:
Khan Academy о преждевременном половом созревании:
Врач-эндокринолог Карева М. А. о преждевременном половом развитии детей:
